糖尿病神经病理性疼痛大鼠坐骨神经阻滞时效改变及相关机制
惠尚懿,许 力,李 旭,黄宇光
(中国医学科学院 北京协和医院 麻醉科, 北京 100730)
研究论文
糖尿病神经病理性疼痛大鼠坐骨神经阻滞时效改变及相关机制
惠尚懿,许 力,李 旭,黄宇光*
(中国医学科学院 北京协和医院 麻醉科, 北京 100730)
目的比较糖尿病神经病理性疼痛(PDN)大鼠与对照大鼠坐骨神经阻滞时效差异,并初步探讨PDN大鼠阻滞时效改变的相关机制。方法建立PDN大鼠模型:5只作为未干预对照组,另10只于左侧坐骨神经分别应用布比卡因(n=5)、罗哌卡因(n=5)进行神经阻滞,并于右侧坐骨神经旁注射0.9%氯化钠溶液作为对照。再取15只对照大鼠依同样方法处理。比较不同组别大鼠感觉和运动阻滞时间。神经阻滞后第2天取双侧坐骨神经染色,显微镜下观察、计数神经元损伤类型及数目。结果在相同阻滞条件下,PDN大鼠感觉和运动阻滞持续时间均显著长于对照大鼠(P<0.05)。PDN大鼠坐骨神经纤维损伤比例高于对照大鼠(P<0.05);施行神经阻滞后,PDN大鼠神经纤维损伤比例显著提高(P<0.05)。结论PDN大鼠可能存在神经损伤易感性,并与糖尿病病变所致的神经纤维损伤存在累积效应,这可能是PDN大鼠阻滞时效显著延长的潜在机制。
糖尿病神经病理性疼痛;坐骨神经阻滞;神经纤维损伤
糖尿病神经病理性疼痛(painful diabetic neuropathy, PDN)是糖尿病常见并发症之一,发病率可高达13%~26%[1- 2]。由于其药物镇痛方式可能导致共济失调、药物成瘾、剥脱性皮炎等诸多不良反应,外周神经阻滞技术得到广泛应用。
神经阻滞对健康大鼠坐骨神经电生理功能无显著影响,却可造成糖尿病大鼠不可逆的神经电生理功能改变[3]。临床研究也发现相同阻滞条件下,糖尿病患者的上臂丛神经阻滞成功率更高[4]。然而,目前尚无研究关注PDN病变是否与坐骨神经阻滞的时效差异有关,以及是否与阻滞前/后的外周神经损伤情况有关。本研究将初步探讨PDN大鼠坐骨神经阻滞时效改变和神经损伤的可能机制,以期为临床上糖尿病神经病理性疼痛患者镇痛、麻醉模式的相关研究提供线索和依据。
1 材料与方法
1.1 材料1.1.1 实验动物:SPF级雄性SD大鼠30只,体质量180~200 g[北京维通利华实验动物技术有限公司,合格证号SCXK(京)2012- 0027],分组如下:1)对照组(control)(n=5);2)对照大鼠+0.9%氯化钠溶液(NS)组(n=10):于大鼠右侧坐骨神经旁注射0.1 mL 0.9%氯化钠溶液;3)对照大鼠+Ropi组(n=5):于大鼠左侧坐骨神经旁注射0.1 mL 0.5% 罗哌卡因;4)对照大鼠+Bupi组(n=5):于大鼠左侧坐骨神经旁注射0.1 mL 0.5% 布比卡因;5)PDN组(n=5):腹腔注射链尿佐菌素(streoptozotocin, STZ)溶液建立糖尿病大鼠模型,并在注射后第4、7、14、21、28和35天测量大鼠机械痛阈值。糖尿病组中痛阈较基础值出现显著降低的大鼠为建模成功的PDN大鼠;6)PDN+NS组(n=10):于大鼠右侧坐骨神经旁注射0.1 mL 0.9% 氯化钠溶液;7)PDN+Ropi组(n=5):于大鼠左侧坐骨神经旁注射0.1 mL 0.5% 罗哌卡因;8)PDN+Bupi组(n=5):于大鼠左侧坐骨神经旁注射0.1 mL 0.5% 布比卡因。
在对照大鼠+NS组中,NS注射于对照大鼠+Ropi/Bupi组大鼠的右侧坐骨神经旁;同样地,在PDN+NS组中,NS注射于PDN+Ropi/Bupi组大鼠的右侧坐骨神经旁。
1.1.2 坐骨神经阻滞:调整Matrx 3000 VIP小动物麻醉机以0.4~0.6 L/min,1.2%异氟醚施行吸入麻醉。大鼠平卧于手术台,后肢伸展,足心向上。触及左侧大转子与坐骨结节,并在此之间向坐骨方向进针。给予0.2 mA、2 ms、1 Hz刺激电流,进针直至观察到大鼠后肢剧烈弹射时,注射0.1 mL 0.5%罗哌卡因。注射时间5 s,注射结束5 s之后出针。对侧用相同的阻滞方法注入0.1 mL 0.9%氯化钠溶液作为对照。阻滞后20 min起观察大鼠后足前庭反射,阴性即为阻滞成功。记录其前庭反射恢复阳性所需时间,及机械痛阈首次与阻滞前测得值无统计学差异的时间,分别作为大鼠坐骨神经运动及感觉功能恢复时间。
1.2 观察和检测方法
1.2.1 机械痛阈的检测:将大鼠单独置于带金属丝网眼垫的透明丙烯酸树脂笼中,安静适应环境15~30 min。用von-Frey纤毛刺激仪探头垂直刺激大鼠后足底,逐渐增大刺激强度,使大鼠后脚产生快速缩足、扬足或舔足反应。记录仪自动记录使大鼠产生缩足反射的最小刺激强度。重复该刺激动作,直至记录仪记录到连续3次数值类似的测试值(刺激间隔大于10 s,最高和最低测试值之间差值小于10 g)。将3次读数取平均值作为后足机械缩足反射阈值(mechanical withdrawal threshold,MWT)。
1.2.2 运动和感觉功能恢复时间的判定:坐骨神经运动和感觉功能恢复时间分别反映大鼠坐骨神经运动及感觉阻滞时效。其中,本课题利用大鼠的前庭反射进行坐骨神经运动功能阻滞时效的评估。提起大鼠躯干,使其后肢自由下垂,此时若大鼠后足五趾展开,即可判为前庭反射阳性,表明其坐骨神经运动功能正常[5]。其中第五趾的外展可认为是坐骨神经运动功能恢复的最早表现[6]。故本实验将采用提颈法观察大鼠后足展趾情况,并以第五趾外展作为坐骨神经运动功能开始恢复的标志。为排除吸入麻醉的肌松效应所导致的不能展趾,自阻滞结束第20 min起观察大鼠前庭反射,之后每隔10 min观察1次,以其第五趾最早外展的时间点作为坐骨神经运动功能的恢复时间,记录其坐骨神经运动功能阻滞时效。
本课题采用von-Frey纤毛刺激仪进行坐骨神经感觉功能阻滞时效的评估。阻滞后待大鼠运动功能恢复后,对其后足连续测3次机械痛阈,并将3次测得值与阻滞前3次测得的基础值进行方差分析、比较,以其机械痛阈首次与基础值无统计学差异的时间点作为感觉功能恢复时间,并记录其坐骨神经感觉功能阻滞时效。
1.2.3 坐骨神经标本的获取及染色观察:施行坐骨神经阻滞后第2天,将大鼠吸入异氟醚麻醉后断颈处死。使大鼠平卧于解剖台,保持与阻滞时相同体位。小心解剖大鼠左、右后肢,暴露坐骨神经。轻轻触及阻滞位点,并以此为中心分离长约2 cm的神经,两端结扎,切下标本。HE染色,镜下计数神经纤维总数及病变神经纤维总数,并计算病变神经纤维比例。
本研究在前人观察经验的基础上规定4种形态改变即提示神经元损伤:1)神经轴索与神经髓鞘发生变性而固缩成为一个深染团块;2)神经髓鞘变薄或消失,轴索肿胀,轴浆染色变淡呈透明状甚至完全消失;3)神经髓鞘基本正常,而轴索变性、固缩为深染团块;4)神经纤维完全崩解。
通过操作PPI图形处理软件,以如下方式进行估算坐骨神经内神经纤维总数,具体方法如下:1)圈定一神经纤维分布均匀区域,手动计数该区域内神经元总数;2)以“1)”的方法再取2个等大区域(area of interest, AOI),计数神经元,并求得3个区域内的平均神经元数量;3)将AOI变为全坐骨神经横切面,计算“1)”中面积占整个横切面的比例,从而换算出坐骨神经内神经纤维总数。
1.3 统计学分析
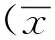
2 结果
2.1 PDN模型建立
建模第7天,MWT较基础值和对照组出现显著下降(P<0.05)。此机械痛敏在整个实验过程中持续存在,对照组大鼠MWT在整个试验过程中基本稳定(图1)。
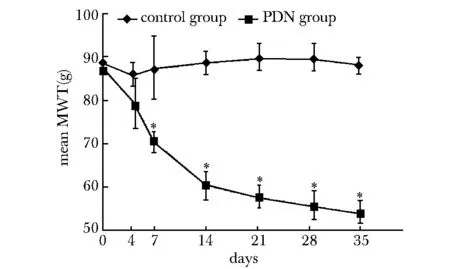
*P< 0.05 compared with control group 图1 建模大鼠与对照大鼠机械痛阈变化曲线Fig 1 MWT curves of PDN and control rats
2.2 坐骨神经损伤镜下观察及计数
镜下观察坐骨神经损伤,并按照1.2.3中的方法分类(图2)。

A.A myelinated axon appears swollen with pale axoplasm along with a relatively thin myelin sheath; B.an altered axon exhibiting myelin sheath breakdown and watery degeneration; C.the debris of a fully collapsed nerve fiber; D.an abnormal nerve fiber showing dark-staining degeneration图2 神经损伤类型Fig 2 Nerve injury classification (×200)
2.3 PDN大鼠和对照大鼠坐骨神经阻滞时效比较
相同阻滞条件下,PDN大鼠感觉和运动阻滞时间均显著长于对照大鼠(P<0.05)(表1)。
2.4 Control未干预组、control+0.9%氯化钠溶液组、PDN未干预组、PDN+0.9%氯化钠溶液组中各组坐骨神经损伤比例比较
PDN大鼠坐骨神经纤维损伤比例显著高于对照大鼠(P<0.05)(图3)。
2.5 PDN大鼠中,局麻药物阻滞组与NS对照组坐骨神经纤维损伤比例比较
在PDN大鼠中,应用两种局麻药物阻滞后神经纤维损伤比例均较对照显著增加(P<0.05)(表2)。
表1 PDN和对照大鼠中0.5%罗哌卡因和0.5%布比卡因的坐骨神经阻滞持续时间

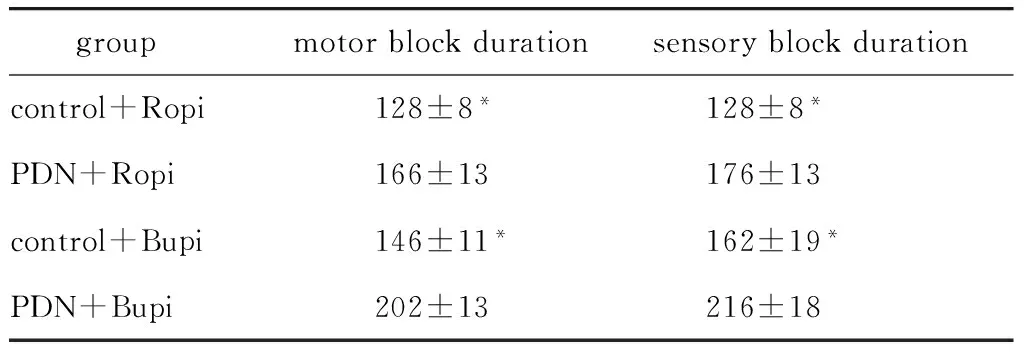
groupmotorblockdurationsensoryblockdurationcontrol+Ropi 128±8* 128±8*PDN+Ropi 166±13 176±13control+Bupi 146±11* 162±19*PDN+Bupi 202±13 216±18
*P<0.05compared with PDN group.
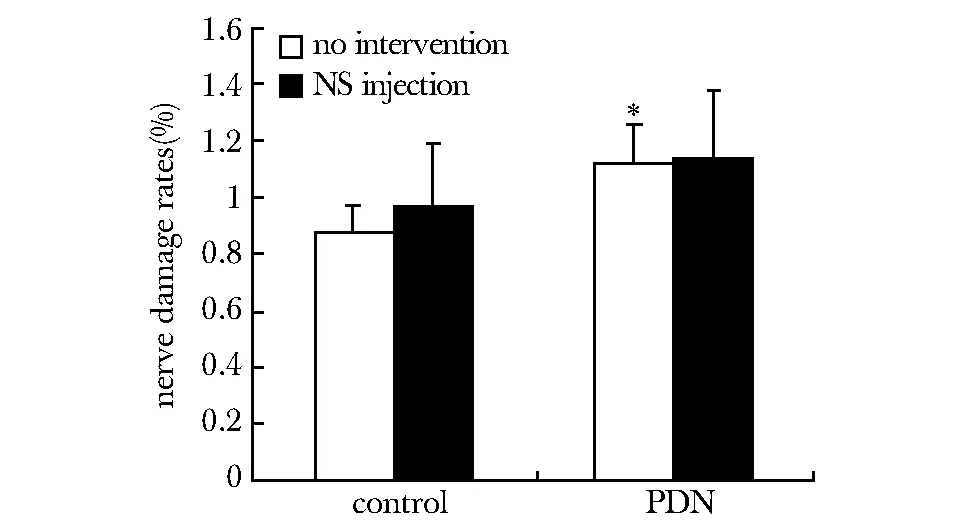
*P<0.05 compared with control group图3 各组神经损伤比例比较Fig 3 Comparison of nerve damage rates
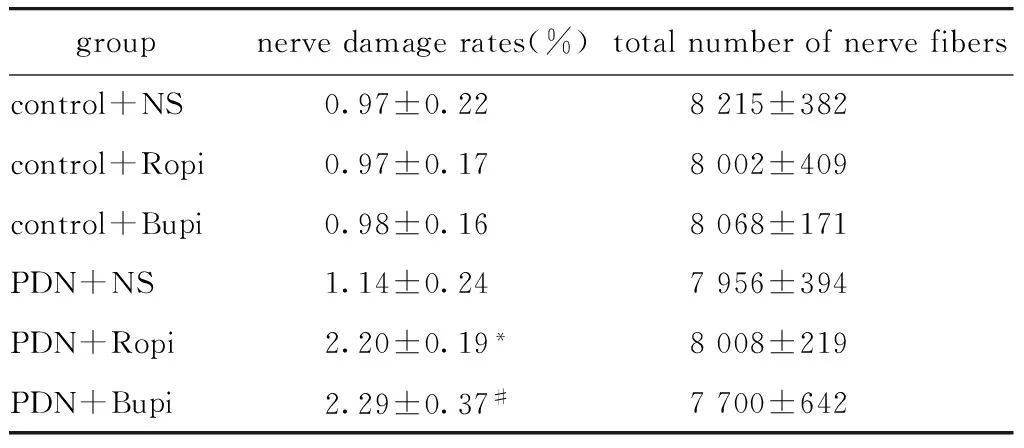
groupnervedamagerates(%)totalnumberofnervefiberscontrol+NS0.97±0.228215±382control+Ropi0.97±0.178002±409control+Bupi0.98±0.168068±171PDN+NS1.14±0.247956±394PDN+Ropi2.20±0.19*8008±219PDN+Bupi2.29±0.37#7700±642
*P<0.05 compared with control+Ropi group;#P<0.05 compared with control+Bupi group.
3 讨论
本研究结果显示,在应用相同药物、施行相同阻滞操作下,PDN大鼠的感觉和运动阻滞时间较对照大鼠显著延长。一项既往研究发现普鲁卡因对糖尿病大鼠坐骨神经的阻滞程度显著高于对照大鼠[7]。另一项研究采用利多卡因配伍肾上腺素等佐剂,分组对PDN大鼠和对照大鼠施行坐骨神经阻滞。其结果表明PDN大鼠的感觉和运动阻滞时间均显著长于对照大鼠[8]。本研究与上述研究结果一致。
本研究的结果还显示:PDN大鼠坐骨神经纤维损伤比例显著高于对照大鼠。既往研究提示,在糖尿病患者中,微血管病变[9]、代谢紊乱、免疫介导神经损伤[10]和氧化应激等[11]都可能作为致病因素导致周围神经病变的发生发展。这些机制可能是导致PDN大鼠神经损伤比例增高的主要原因。
本研究进一步的结果显示:对照大鼠中局麻药物阻滞后神经纤维损伤比例无显著改变;而在PDN大鼠中阻滞后神经纤维损伤比例显著增加,这提示PDN大鼠外周神经可能存在对局麻药物神经损伤的易感性。既往研究发现,以4%利多卡因阻滞后,PDN大鼠神经纤维损伤显著高于对照组大鼠[7]。而另一项研究时也观察到0.5%罗哌卡因阻滞后的PDN大鼠神经损伤比例显著高于对照大鼠的现象[8]。这与本研究的结果相符,其原因可能与局麻药物注射后局部缺血、炎性反应激活[12- 13]及神经细胞凋亡增加[14]有关。
此外,本研究结果提示,临床常用的罗哌卡因和布比卡因这两种药物虽然阻滞持续时间存在显著差异,但在引起PDN大鼠坐骨神经纤维损伤比例方面并无显著差异。因此,鉴于目前还没有证据表明罗哌卡因和布比卡因存在外周神经毒性方面的差异,临床医师或许可以临床需求为主要原则选择阻滞药物,但相关的神经损伤风险仍需进一步研究。
综上所述,本研究观察到在相同阻滞条件下,PDN大鼠感觉和运动阻滞持续时间均显著长于对照大鼠,并且阻滞前后的神经纤维损伤比例均显著高于健康大鼠。PDN大鼠本身的神经病理性改变及其对局麻药物神经损伤的易感性的共同作用可能是导致阻滞后PDN大鼠神经纤维损伤比例显著增高的主要原因。
[1] 鲍娟. 糖尿病周围神经病变临床诊断方法的价值评估[J].中国糖尿病杂志,2014:122- 125.
[2] Ziegler D. Painful diabetic neuropathy: advantage of novel drugs over old drugs? [J]. Diabetes Care, 2009, 32Suppl 2: S414- 419.
[3] 谢致,曹晓莹,沈雅芳.不同浓度的罗哌卡因对糖尿病大鼠坐骨神经电生理的影响[J].中华手外科杂志,2009, 5: 308- 311.
[4] Gebhard RE, Nielsen KC, Pietrobon R,etal. Diabetes mellitus, independent of body mass index, is associated with a “higher success” rate for supraclavicular brachial plexus blocks [J]. Reg Anesth Pain Med, 2009, 34: 404- 407.
[5]. Gale K, Kerasidis H, Wrathall JR. Spinal cord contusion in the rat: behavioral analysis of functional neurologic impairment [J]. Exp Neurol, 1985, 88: 123- 134.
[6] Sebille A, Bondoux-Jahan M. Motor function recovery after axotomy: enhancement by cyclophosphamide and spermine in rat [J]. Exp Neurol, 1980, 70: 507- 515.
[7] Kalichman MW, Calcutt NA. Local anesthetic-induced conduction block and nerve fiber injury in streptozotocin-diabetic rats [J].Anesthesiology, 1992, 77: 941- 947.
[8] Kroin JS, Buvanendran A, Williams DK,etal. Local anesthetic sciatic nerve block and nerve fiber damage in diabetic rats [J]. Reg Anesth Pain Med, 2010, 35: 343- 350.
[9] 石敏,李剑波. 糖尿病神经病变发病机制研究新进展[J]. 中华临床医师杂志, 2011, 5:186- 188.
[10] 李红.糖尿病外周神经病变发病机制和治疗进展 [J]. 现代实用医学, 2002, 8: 397- 400.
[11] 薛莹,刘超.糖尿病神经病变发病机制的研究进展[J]. 医学综述,2007, 10:761- 762.
[12] Goveia CS. Ropivacaine in peribulbar anesthesia-vasoconstrictive properties [J]. Rev Bras Anestesiol, 2010, 60: 495- 512.
[13] Newton DJ, McLeod GA, Khan F,etal. Vasoactive characteristics of bupivacaine and levobupivacaine with and without adjuvant epinephrine in peripheral human skin [J]. Br J Anaesth, 2005, 94:662- 667.
[14] Li L, Ye XP, Lu AZ,etal. Hyperglycemia magnifies bupivacaine-induced cell apoptosis triggered by mitochondria dysfunction and endoplasmic reticulum stress [J]. J Neurosci Res, 2013, 91:786- 798.
Prolonged sciatic nerve block durations in painful diabetic neuropathy rats and potential mechanisms
HUI Shang-yi, XU Li, LI Xu, HUANG Yu-guang*
(Dept. of Anesthesiology, Peking Union Medical College Hospital, CAMS & PUMC, Beijing100730, China)
Objective To compare sciatic nerve block durations between painful diabetic neuropathy (PDN) rats and nondiabetic ones, and to explore the potential mechanisms. Methods PDN model was established, 10 of which were injected normal saline (NS) adjacent to the right sciatic nerves and ropivacaine(n=5)/ bupivacaine(n=5) adjacent to the left sciatic nerves. Another 15 control rats were treated in the same way as above. Sciatic nerves were carefully removed 2 days after the injection for HE staining. Results Both local anesthetic solutions produced significantly longer mean durations of sensory nerve block and motor nerve block in PDN rats than in nondiabetic rats (P<0.05). Histological study revealed a significantly higher nerve damage rate in PDN rats than in nondiabetic ones (P<0.05). Besides, nerve damage rates were significantly increased after the sciatic nerve block in PDN rats (P<0.05). Conclusions Susceptibility to nerve injury may exist in PDN rats, which, along with the diabetic neuropathy per se, may constitute the potential mechanism of block duration prolongation.
painful diabetic neuropathy; sciatic nerve block; nerve damage
2015- 01- 19
2015- 04- 15
1001-6325(2015)06-0807-05
R3
A
*通信作者(corresponding author):garybeijing@163.com

