117例颈动脉粥样硬化患者中医证候特点研究
王秋风,王 洋,刘 坤,潘立敏,徐贵成
动脉粥样硬化是多种致病因素作用下主要累及大、中动脉的慢性病理过程,涉及血管、代谢和免疫系统,是心血管疾病的共同病理基础。颈动脉硬化是脑梗死和冠心病等各种心血管事件的主要危险因素,与高血压关系密切。高血压使血管内皮细胞的形态、结构和功能受到影响,促进动脉硬化的发生。本研究对117例颈动脉粥样硬化患者进行调查分析,判定颈动脉粥样硬化主要中医证型及证候特点。
1 资料与方法
1.1 一般资料 2009年12月—2010年4月共117例符合纳入标准的患者参与了本项调查研究,全部病例来自广安门医院综合科门诊及病房,男性68例,女性49例;年龄41岁~78岁(62.51岁±8.79岁)。
1.2 病例纳入标准 年龄40岁~78岁;符合颈动脉粥样硬化诊断标准:颈动脉内膜-中层厚度(IMT)≥0.9mm或/和动脉粥样硬化斑块;签署知情同意书,自愿配合调查者。
1.3 病例排除标准 有精神疾患、语言障碍不能配合调查者;急性病或慢性病处于急性发作期者;合并严重心、脑、肝、肾及造血系统疾病者;妊娠或哺乳期妇女。
1.4 超声诊断标准 以IMT≥0.9mm判定为内膜增厚,突出于内膜表面的单发或多发性病变>1.2mm判定为斑块形成。对各部位出现的斑块反复扫查,记录最大斑块所在位置,测量其最大长度和厚度[1,2]。
1.5 中医证候诊断标准 参照《中医诊断学(第六版)》《实用中西医结合心血管病学》《中药新药临床研究指导原则(2002年)》《血瘀证诊断标准》、《中华人民共和国国家标准·中医诊疗术语证候部分(GB/T16751—1997)》制定。
1.6 调查方法 采用自制问卷调查、临床查体相结合方式。由调查医师在询问及观察患者的基础上逐一填写,记录一般资料、症状、体征以及理化检查结果。每一条目根据症状、体征有无及程度轻重,计为0分~4分,分数越高,症状越重。
1.7 统计学处理 采用SPSS13.0统计软件分析。证候分型运用聚类分析及主成分分析。计量资料,符合或基本符合正态分布的资料,两组样本采用t检验,多个样本比较采用单因素方差分析,统计描述以均数±标准差(x±s)表示;非正态分布资料,采用两个或多个样本秩和检验。计数资料采用χ2检验。等级资料采用秩和检验。
2 结 果
2.1 症状、体征分布 在被调查人群中出现频数大于50%的症状是:眩晕(98例,83.8%)、眼花(88例,75.2%)、项强(75例,64.1%)、头昏(73例,62.4%)、健忘(78例,66.6%)、失眠(68例,62.4%)、耳鸣(61例,52.1%)、口干(55例,68.4%)。出现频数大于50%的体征是:口唇紫绀(81例,69.23%)、目眶发暗(69例,59.97%)、手掌暗红(89例,76.07%)。多数被调查者舌体正常,舌质以暗红舌、暗舌、暗淡舌及红舌更为多见,舌苔以黄腻苔和白腻苔为多见;脉象多数为复合脉,但总体以沉、细脉、弦、滑脉为多见。
2.2 中医证型分布 通过聚类分析,共聚为四类,第四类仅4例,症状过于繁杂,予以剔除。综合聚类分析、主成分分析、秩和检验结果,结合有关原则、标准以及临床舌象、脉象,初步判定颈动脉粥样硬化患者主要证型为三种:痰浊证、肝肾阴虚证、血瘀证。详见表1。

表1 证候聚类分析
2.3 主证的一般分布 痰浊证多见于50岁~69岁人群中,肝肾阴虚证在70岁以上年龄组较为突出;血瘀证发病随年龄增高而呈现明显的增加趋势。40岁~49岁仅有8例患者纳入调查,可见年龄是动脉粥样硬化的重要的不可逆转危险因素之一;各主证在男女性别分布上大致相同(P>0.05)。详见表2、表3。
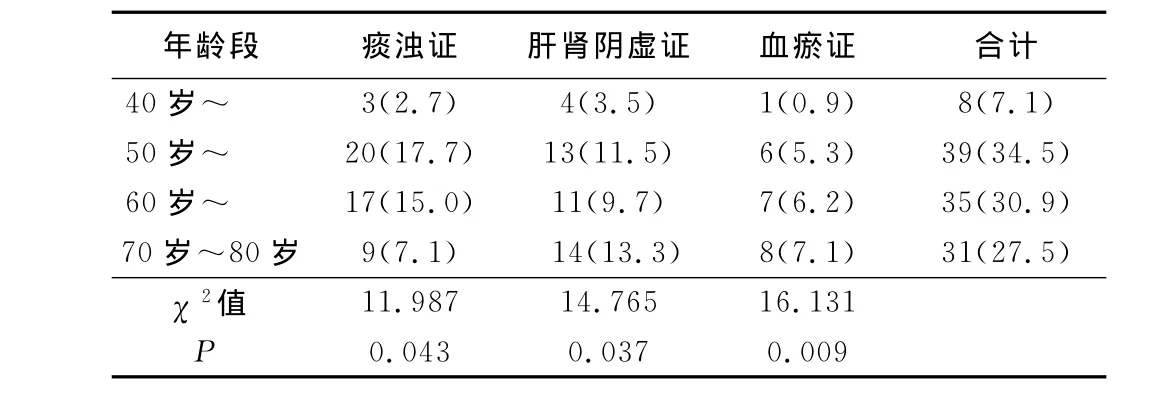
表2 各年龄段主证分布情况 例(%)
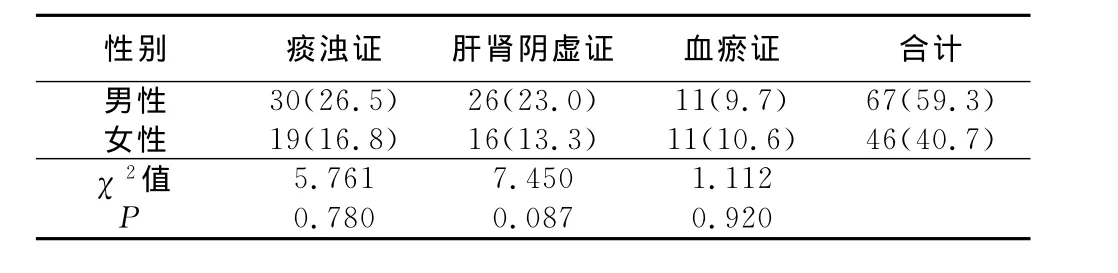
表3 性别间主证分布 例(%)
2.4 主证的颈动脉超声指标 单双侧病变发生率方面,肝肾阴虚证、血瘀证以双侧病变较为多见(P<0.05),痰浊证单双侧病变的发病率无统计学意义(P>0.05)。颈动脉IMT值和颈动脉最大斑块厚度值两指标均表现为血瘀证>肝肾阴虚证组>痰浊证组,组间有统计学意义(P<0.05);颈动脉内径值及颈动脉最大斑块长度值在不同证型间无统计学意义(P>0.05)。详见表4、表5。

表4 不同证型间IMT、内径及斑块特征比较(x±s) mm

表5 不同证型CAS单双侧病变发生率比较 例(%)
2.5 主证的合并病患病率 颈动脉粥样硬化合并高血压病、糖尿病、高脂血症、腔隙性脑梗死、冠心病稳定型心绞痛、脑动脉硬化时,不同主证间患病率有统计学意义(P<0.05)。其中,合并糖尿病、腔隙性脑梗死、冠心病稳定型心绞痛、脑动脉硬化时,血瘀证的患病率最高;合并高脂血症时,痰浊证患病率最高;合并高血压病时,肝肾阴虚证的患病率最高。详见表6。
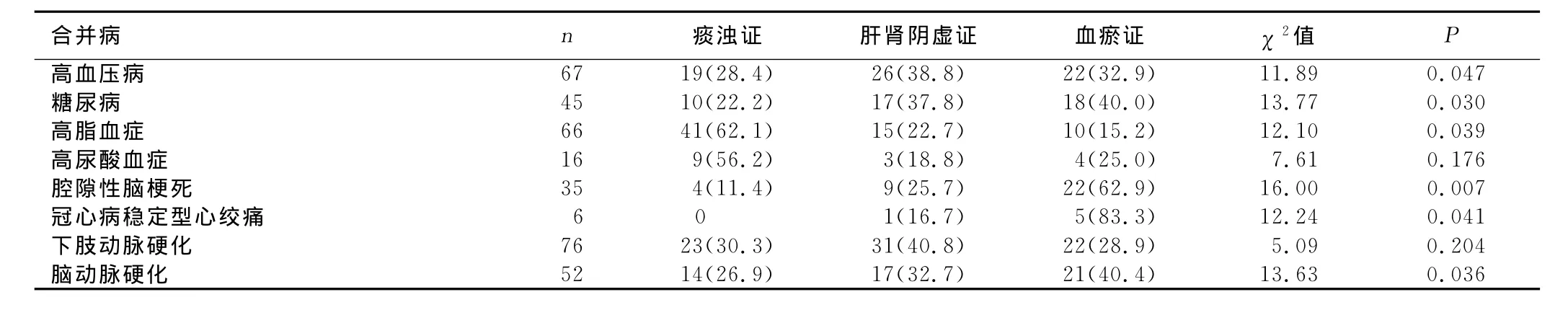
表6 主证的合并病发病率比较例(%)
3 讨 论
中医学没有颈动脉硬化的病名,多数学者将其归入中风、痰证、眩晕、头痛、血脉病等范畴。对颈动脉硬化的病机及证候认识主要集中在肾虚、血瘀两个方面,一些学者认为颈动脉硬化主要病机是肾虚精血不足为本,痰瘀为标,并应用补肾益气中药取得一定效果[1,2]。另一些学者更倾向于将其病机归结为“瘀血”,同时夹杂痰浊、气虚等,并应用活血化瘀治疗[3]。
本研究发现颈动脉粥样硬化人群存在三种主证:痰浊证、肝肾阴虚证、血瘀证。痰浊的产生与脾胃密切相关。脾胃为 “水谷气血之海”,饮食失节在当今社会尤为突出,过食肥甘厚味、久坐少动则痰浊易生。饮食不节及代谢障碍导致患者血脂升高,而高脂血症正是动脉硬化的始动因素之一。现代研究证实,血脂异常尤其是血清总胆固醇或低密度脂蛋白胆固醇升高是其危险因素之一,而低密度脂蛋白胆固醇是其始动和持续进展的基本要素。
肝肾亏虚是必然的生理进程。《内经》云:“年四十而阴气自半也,起居衰矣”。肾为先天之本,肝肾同源,随年龄增长,人体脏腑机能渐衰,肝肾不足,不能濡养四肢百骸,外则浊邪易侵,内则水谷运化不利,进而化痰生浊成瘀,阻塞脉道。当今社会,人们面临巨大的工作生活压力,不良的生活方式,导致早衰,加之动脉硬化为必然的生理进程,导致动脉硬化类疾病过早发生。中医理论认为“久病入络”“久病入血”,随着病程的持续,渐致血行不畅,瘀血阻滞。研究证实,血瘀证与血流动力学异常、活性物质激发及斑块形成具有显著相关性[4]。本研究表明,血瘀证不仅与年龄密切相关,而且与合并病的患病率密切相关,可见血瘀证不仅是颈动脉粥样硬化的主证,而且是痰浊证、肝肾阴虚证的兼证,是疾病的重要病机。
本研究提示,在颈动脉粥样硬化的防治中,应重视痰浊证、肝肾阴虚证、血瘀证的重要地位,在应用补益肝肾、化痰、活血的方法过程中,尤其应注意活血化瘀法应用,以提高中医药防治颈动脉粥样硬化的疗效。
[1] 徐辉,顾耘.颈动脉粥样硬化中医证型与相关因素的研究[J].中国中医药现代远程教育,2012,10(10):122-124.
[2] 顾耘.软脉煎治疗颈动脉粥样硬化的临床研究[J].辽宁中医杂志,2004,31(8):634-635.
[3] 鲁嵒,李涛.活血化瘀中药对颈动脉粥样硬化及缺血性脑血管事件的影响[J].中国中西医结合杂志,2014,34(3):303-307.
[4] 李艳梅,陈可冀,张学文,等.血府逐瘀丸对患者颈动脉粥样硬化的影响[J].中国中西医结合杂志,1997,17(3):152-154.

