胆管炎型肝胆管结石病手术治疗预后分析
孙士全 贾文俊 毛谅 周铁 仇毓东
·论 著·(胆道外科专题)
胆管炎型肝胆管结石病手术治疗预后分析
孙士全 贾文俊 毛谅 周铁 仇毓东
目的 探讨胆管炎型肝胆管结石病行手术治疗的预后及影响其预后的相关因素。方法 回顾性分析2009年1月至2014年2月收治的胆管炎型肝胆管结石病行手术治疗病人的临床资料(共60例)。根据术后有无出现并发症分为并发症组(24例)和无并发症组(36例),根据有无出现残留、复发结石或复发急性化脓性胆管炎分为复发组(16例)和无复发组(44例),并进行统计学分析。结果 与无并发症组相比,并发症组病人在既往胆道手术史(χ2=6.791)、术前碱性磷酸酶(ALP)、γ谷氨酰转移酶(GGT)、C反应蛋白(CRP)、前白蛋白(Pre-Alb)、手术时间(t=3.069)以及术中输血(χ2=13.297)、术后胆汁或腹水细菌培养结果(χ2=10.064)等方面差异均有统计学意义(P均<0.05);并发症组病人术后外源性白蛋白使用量增大、术后住院时间延长、住院费用明显增高(t值分别为2.312、6.916、5.519,P<0.05)。多因素Logistic回归分析提示,术中输血、术后胆汁或腹水细菌培养结果是术后并发症的影响因素。与无复发组相比,复发组病人术前丙氨酸转氨酶、天冬氨酸转氨酶、ALP、GGT、总胆红素、直接胆红素、总胆汁酸、CRP、Pre-Alb(t值分别为6.348、8.946、9.113、8.466、5.579、5.458、11.196、11.447、-3.043)、肝胆管结石分型、肝切除范围(χ2值为11.364、7.862)、手术时间、术中出血量(t值为-3.251、-3.115)及术中输血(χ2=4.855)等方面差异均有统计学意义(P均<0.05)。多因素Logistic回归分析提示,肝胆管结石分型、术前Pre-Alb、手术时间为术后残留、复发结石或复发急性化脓性胆管炎的独立风险因素。结论 对于接受手术治疗的胆管炎型肝胆管结石病,术中输血、术后胆汁或腹水细菌培养阳性的病人发生术后并发症的风险较高;弥漫型结石、术前血清Pre-Alb水平低以及手术时间短的病人残留、复发结石或复发急性化脓性胆管炎的风险较高。在全身情况及肝功能耐受的基础上,完整切除病变胆管树及所引流的区域肝脏,有望可以取得良好的疗效。
肝胆管胆石;胆管炎;预后
肝胆管结石病特指始发于肝内胆管系统的结石。根据其临床表现可分为:静止型、梗阻型和胆管炎型[1]。胆管炎型病人常表现为反复发作的急性化脓性胆管炎,严重者出现休克,甚至威胁生命[2]。胆管炎型是肝胆管结石中治疗最为困难的类型之一[3]。本研究回顾性分析在我院肝胆胰外科行手术治疗的胆管炎型肝胆管结石病病人60例,分析病人行手术治疗的预后并探讨其影响因素,为进一步优化临床诊疗策略提供参考。
资料与方法
一、纳入研究病例及一般资料
回顾性分析2009年1月至2014年2月因胆管炎型肝胆管结石病于我科行手术治疗的病例资料,共68例,符合纳入标准者60例。纳入标准:①年龄18~80岁;②术前发作过急性化脓性胆管炎,术前B超、CT或MRI检查,术中采用胆管切开探查,胆道镜探查,术后病理确诊为胆管炎型肝胆管结石病;③采用手术治疗。排除标准:①合并严重的心脑血管、内分泌系统疾病(如糖尿病等)病人;②继发于损伤性胆管狭窄、胆管囊肿、胆管解剖变异等其他胆道疾病所致结石病人;③合并胆管癌病人;④术后未定期复查,随访资料不完整病人。统计分析其病史、临床表现、肝胆管结石病分型、术前血清学指标、手术资料、术后并发症以及随访结果。
60例病人中,男性22例,女性38例;年龄为(52.4±12.5)岁。病史1~32年。均有1次或数次急性化脓性胆管炎发作史。既往有1~4次胆道手术史者(包括ERCP取石)41例。病人就诊的主要症状包括上腹部疼痛、发热、畏寒、皮肤巩膜黄染、纳差、全身乏力等。
二、方法
1.术前评估及准备 术前评估内容主要包括以下部分:①全身状况评估;②营养状态评估[4];③术前胆管炎控制情况评估及处理;④肝胆系统病变评估;⑤对拟行肝切除病人,行肝储备功能评估[5]。
2.手术方式 肝胆管结石病肝内外胆管及肝脏病变复杂,在肝胆管结石病外科手术原则[1]和精准肝脏外科理念的指导下[6],根据肝内胆管结石的数量及分布范围、胆管狭窄部位、肝脏病理改变、肝功能状态及病人全身状况,制定个体化的手术方案[7-8],同时术中留取胆汁送细菌培养及抗生素敏感试验。
3.术后处理 术后依据胆汁或血培养结果采用敏感抗生素,选择保肝药物治疗。术中常规放置鼻空肠管或营养性空肠造瘘,术后给予肠内营养治疗。有胆汁外引流者经常规检查无脓细胞者给予经空肠管胆汁回输。术后定期送引流液细菌培养,指导抗生素的调整。当复查血生化病人血清白蛋白(Alb)<30 g/L时,予输注人血白蛋白10 g。监测术后有无并发症发生并予相应处理。术前有营养风险的病人,术后动态评估营养状态,出院后继续予家庭营养支持。
4.术后随访 术后采用门诊和电话方式进行随访,随访时间截至2015年2月。术后第一次随访为出院后1个月,以后每3~6个月常规随访一次,包括肝功能、肝胆彩超,必要时行MRCP或增强CT。
5.分组 根据术后30 d内有无出现并发症分为并发症组(24例)和无并发症组(36例)。根据Clavien-Dindo手术并发症分级系统[9-10],将并发症分为Ⅰ~Ⅴ级,其中Ⅲ级及Ⅳ级又分a、b两个亚级。根据有无出现残留、复发结石或复发急性化脓性胆管炎分为复发组(16例)和无复发组(44例)。
三、统计学处理
结 果
一、术前评估
除4例急诊手术病人外,剩余56例病人术前胆管炎症状控制确切。肝功能评分为Child-Pugh A级。拟行肝叶切除病人48例,术前检查吲哚氰绿15 min滞留率(ICG R15)<10%,预留肝体积/标准肝体积>40%。术前营养风险筛查NRS2002≥3分者45例(75.0%)。
二、手术资料
所有手术均由同一手术组医生完成。手术方式统计:胆管切开取石+T管引流术6例(10.0%);胆管切开取石+胆管-空肠Roux-en-Y吻合术6例(10.0%);肝叶切除+T管引流术26例(43.3%);肝叶切除+胆管-空肠Roux-en-Y吻合术22例(36.7%)。
平均手术时间为(339±115) min,平均出血量为(524±291) ml,术中输血21例(35.0%)。合并肝叶萎缩病人44例(73.3%),合并胆道狭窄病人49例(81.7%)。疾病分型:Ⅰ型45例(75.0%),Ⅱ型15例(25.0%)(其中Ⅱa型2例,Ⅱb型11例,Ⅱc型2例)。除13例病人既往已行胆肠吻合术外,剩余47例病人均于术中行胆道镜检查评估十二指肠乳头括约肌功能,其中合并肝外胆管结石病人33例(55.0%),Ea型20例(60.6%),Eb型6例(18.2%),Ec型7例(21.2%)。
三、术后并发症
60例病人中,术后出现并发症24例(40.0%),其中11例出现2~4种并发症,按照1例发生1种并发症为1例次,共45例次。并根据Clavien-Dindo手术并发症分级系统[9-10],分为Ⅰ~Ⅴ级进行统计。
Ⅰ级并发症22例次(48.9%),其中胆汁漏10例次,胸、腹腔积液7例次,切口感染5例次。胆汁漏者经引流后自行愈合,切口感染者经换药后愈合。
Ⅱ级并发症19例次(42.2%),其中肺部感染1例次,腹腔感染10例次,败血症4例次,胆道出血2例次,肝断面出血1例次,肝功能不全1例次。肺部感染、腹腔感染及败血症者经抗生素治疗后治愈;胆道出血者经输血、胆道冲洗等治疗后好转;肝断面出血者经输血、止血药物等治疗后出血停止;肝功能不全者表现为凝血功能进行性恶化,予保肝、输注新鲜冰冻血浆等治疗后好转。
Ⅲa级并发症3例次(6.7%),其中膈下积液合并感染行穿刺引流1例次,胸腔积液行穿刺引流1例次,胆道出血保守治疗无效行DSA治疗1例次。Ⅲb级并发症1例次(2.2%)(肝断面出血全身麻醉下二次手术1例次)。未出现Ⅳ级和Ⅴ级并发症病人。
四、随访
术后随访时间为12.2~73.7个月,平均(33.7±17.2)个月。共16例复发:①术后结石复发7例,6例行经T管胆道镜取石,取石后随访至今未复发;1例既往外院行肝左外叶切除术,后结石复发于我院行肝S1、S4切除术及右肝管-空肠Roux-en-Y吻合术,术后13个月发现肝右叶结石,但无明显症状,病人及家属拒绝进一步治疗,定期随访。②复发急性化脓性胆管炎2例,经保守治疗后好转。③结石复发并复发急性化脓性胆管炎3例,1例行经T管胆道镜取石,于取石后7个月、11个月及19个月发现肝外胆管结石于消化科行ERCP取石,后随访至今未复发;1例行经T管胆道镜取石后发作急性化脓性胆管炎,经保守治疗好转,随访至今未复发;1例行左半肝切除及右肝管-空肠Roux-en-Y吻合术后29个月结石复发并发作急性胆管炎,再次行肝S5切除及胆肠吻合口切开取石术,术后随访至今无复发。④结石残留并复发急性化脓性胆管炎4例,均为急性胆管炎症控制欠佳急诊手术、未行肝叶切除病人,2例全身情况好转后行二期手术,术后恢复良好,随访至今无复发;2例多次行经T管胆道镜取石,但结石仍有残留,偶发急性化脓性胆管炎,因病人全身状况差、社会因素等未行二期手术。即时结石清除率为93.3%,最终结石清除率为95.0%。
五、并发症组与无并发症组资料比较
并发症组年龄为(50.6±14.6)岁,无并发症年龄为(53.6±11.0)岁,两者差异无统计学意义(t=-0.887,P>0.05);两组的一般资料及手术方式比较结果见表1。两组术前血常规和肝功能,如白细胞计数(WBC)、中性粒细胞比例(NEU)、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、碱性磷酸酶(ALP)、γ谷氨酰转移酶(GGT)、总胆红素(TB)、直接胆红素(DB)、总胆汁酸(TBA)、白蛋白(Alb)、C反应蛋白(CRP)和前白蛋白(Pre-Alb)等结果比较见表2。两组手术时间、术中输血、术后胆汁或腹水培养结果、外源性白蛋白使用量、住院天数、住院费用等结果比较见表3。并发症组病人与无并发症组相比,在既往胆道手术史、术前ALP、GGT、CRP、Pre-Alb、手术时间、术中输血、术后胆汁或腹水细菌培养结果方面差异均有统计学意义(P均<0.05)。多因素Logistic回归分析(表4)提示:术中输血与否、术后胆汁或腹水细菌培养结果是术后并发症的影响因素。

表1 有、无并发症者一般资料及手术方式比较[例(%)]
注:a.表示区域型;b.表示弥漫型
六、复发组与无复发组资料比较
复发组年龄为(55.7±12.8)岁,无复发组年龄为(51.18±12.3)岁,两者差异无统计学意义(P>0.05);两组的一般资料、术前血常规及肝功能检查结果、手术信息结果比较分别见表5~7。复发组病人与无复发组相比,在术前ALT、AST、ALP、GGT、TB、DB、TBA、CRP、Pre-Alb、肝胆管结石分型、肝切除范围、手术时间、术中出血量及输血等方面差异均有统计学意义(P均<0.05)。多因素Lo-gistic回归分析(表8)提示:肝胆管结石分型、术前Pre-Alb、手术时间为术后残留、复发结石或复发急性化脓性胆管炎的独立风险因素。

表2 有、无并发症者术前血常规及肝功能结果比较

表3 有、无并发症者手术信息及术后住院情况比较
注:a.表示三个或三个以上肝段切除;b.表示三个以下肝段切除

表4 肝胆管结石病术后并发症Logistic多因素回归分析
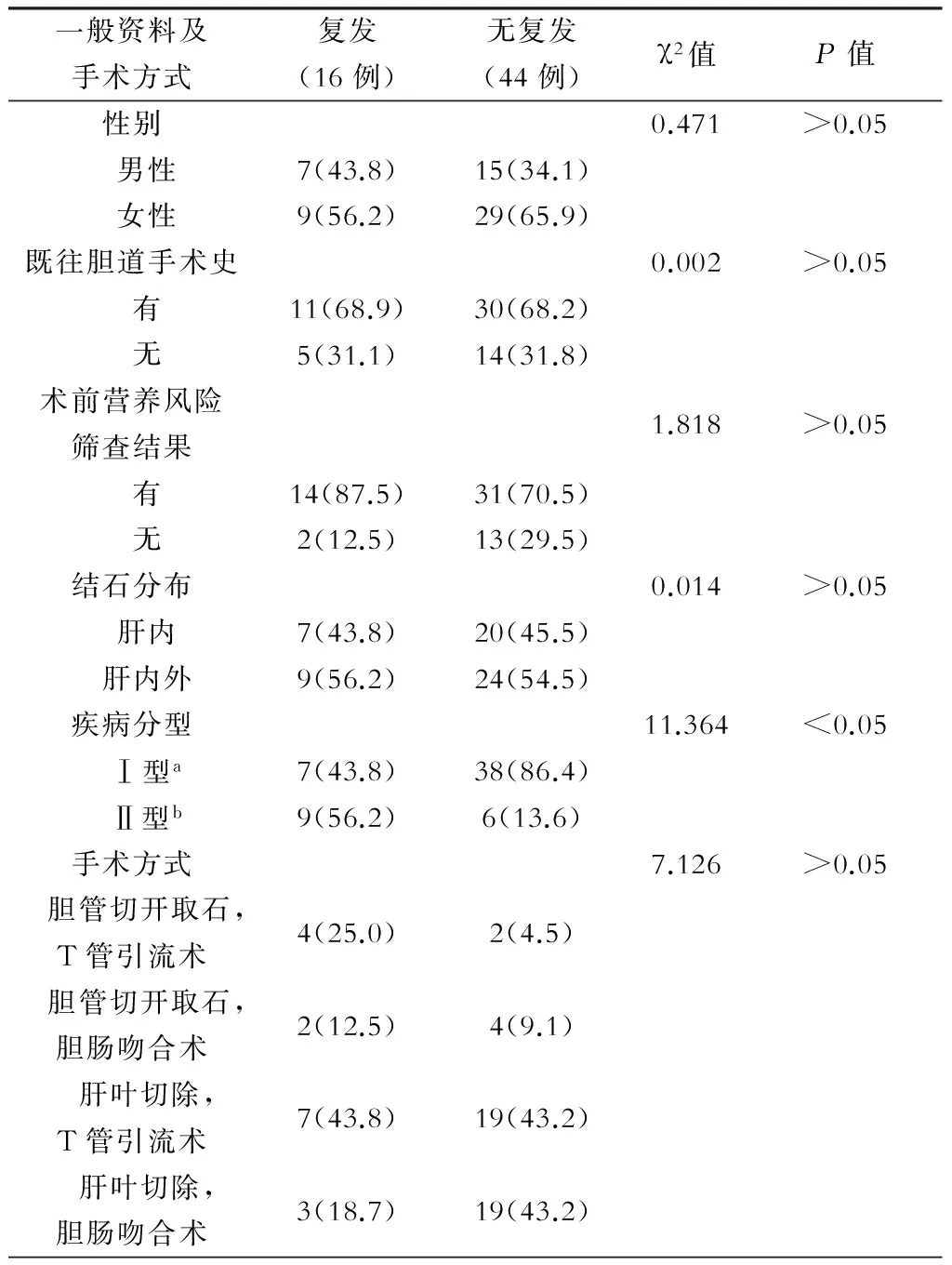
表5 复发者和无复发者一般资料及手术方式比较[例(%)]
注:a.表示区域型;b.表示弥漫型

表6 复发者与无复发者术前血常规及肝功能结果比较

表7 复发与无复发者手术信息比较
注:a.表示三个或三个以上肝段切除;b.表示三个以下肝段切除
讨 论
我国是肝胆管结石病的高发区之一[11]。结石的形成与胆道慢性炎症、细菌感染、胆汁淤滞、营养不良等因素有关[1]。胆管炎型肝胆管结石病病人就诊前常合并反复胆道感染症状,营养不良发生率高,手术耐受性较差,且多数病人既往有胆道手术史,再次手术时间长、创伤大,术后并发症发生率高。同时该病术后结石残留率、复发率高,病人可能需要多次住院治疗,加重了病人经济负担并可能因病致贫。因此,努力降低该类病人术后并发症发生率及术后结石残留、复发率,防止术后复发急性化脓性胆管炎,缩短住院时间,减少住院次数,降低费用显得尤为重要[12]。本组病例资料显示胆管炎型肝胆管结石病人术后感染性并发症发生率高,术中胆汁或术后引流液细菌培养阳性率高,这可能与病人发作胆管炎后细菌不易完全清除有关。陈燕凌等[13]研究证明肝胆管壁弥漫增生的胆管黏液腺体、胆石及胆泥中均有大量细菌存在。当人体抵抗力下降,防御机制减弱时,胆道细菌发生移位入血。加之手术本身对机体的打击、术中肝叶切除及胆管切开过程中的细菌暴露,使得术后感染性并发症的发生率显著增加。因此在术中取净结石、解除胆道狭窄的基础上,需要加强围术期管理,如术前术后预防应用抗菌药物,围术期营养支持治疗,改善病人营养状态,提高病人手术耐受性,减少术后感染相关并发症的发生[14]。在本组病例资料中,并发症组与无并发症组相比,术中出血量有所增加[(600.0±383.6) ml 与(473.6±198.4) ml,但P>0.05]。而术中输血比例较无并发症组显著增加,多因素分析提示术中输血是影响术后并发症的独立风险因素。因此通过术中精细操作,减少术中出血,尽量避免术中输血,对降低术后并发症具有重要作用。

表8 肝胆管结石病术后残留、复发结石或复发急性化脓性胆管炎Logistic多因素回归分析
肝胆管结石病的治疗主要靠外科手术,而出现急性化脓性胆管炎时,其治疗主要包括两个方面,一是对胆道感染的控制,二是对肝胆管结石病的治疗[15-17]。在控制胆道感染后再行外科治疗是最佳的选择。所以术前确切地控制胆管炎症,为手术创造条件,可以减少术后并发症的发生。张晓等[18]研究显示在急性胆管炎控制4周以后进行手术治疗,术中出血量、输血量及术后并发症等方面明显优于4周内手术病人,这与我们前期的研究结果一致[5]。
目前,肝胆管结石病的趋向是症状趋于轻型化、范围趋于局限化、病程趋于早期化。随着技术的发展,许多无症状结石病人得到了早期诊断,从而有了更多的彻底性治疗机会[1]。早期肝胆管结石病变多较局限,感染较轻,不合并病灶以外肝内外胆管系统和肝实质的异常,因此外科手术应该彻底切除病灶,以治愈结石并恢复胆道系统的生理功能。但部分病人病程较长,既往多次发作急性胆道感染,肝内病变弥漫,存在二叶或二叶以上肝内胆管结石,病情复杂,处理较为困难,需要施行二处或二处以上肝切除术[19]。该类手术创伤增大,术中出血增多,肝组织切除多,入肝血流阻断时间长,术后并发症发生率高,因此需要术前精确的评估,严格筛选病例,以提高手术安全性。对于病情危重、不能耐受此类复杂手术的病人,手术方式选择则以胆管切开取石、胆道引流为主,待病人病情稳定、全身情况好转后再次行手术治疗。
本组资料中,复发组手术肝切除比例较低,肝切除范围较无复发组小,因此复发组病人手术持续时间短、术中出血少、术中输血比例低。而复发组病人Ⅱ型结石比例高,需要行完整病变肝叶切除,但由于病人局部及全身状况所限未能行肝叶切除或病变区域全切除,这可能是术后结石残留、复发的主要原因。
肝胆管结石病与营养不良相关,除了术前营养风险评估(NRS 2002评分)外,血清蛋白(白蛋白、前白蛋白等)也是能较客观地反映机体营养状态的有效指标。白蛋白和前白蛋白的半衰期分别约为20 d和1.9 d,但由于白蛋白的半衰期较长,血管外池大,易受外源性白蛋白输注影响等原因,致使其在评估短期营养状态变化的敏感性较前白蛋白差[14,20]。两组病人术前血清前白蛋白均较正常值低,但复发组与无复发组相比明显降低,且差异具有统计学意义。因此,术前需行营养支持治疗,改善病人营养状态,并定期复查血清前白蛋白。至于术前病人前白蛋白需达到何种水平,目前仍无相关研究,还需要我们进行进一步探索。同时本研究病例数较少,且为回顾性研究,结果尚待进一步验证。
总之,对于胆管炎型肝胆管结石病病人,术前应确切地控制胆道感染症状,存在营养不良的病人术前给予营养支持治疗,改善病人全身及营养状况,增强机体的防御能力,提高手术耐受性。对于行肝切除的病人适当应用入肝血流阻断,减少术中出血,减少术中输血,降低术后并发症发生率。手术完整切除病变胆管树及所引流的肝脏区域,解除合并的胆管狭窄并重建,恢复胆道正常生理功能,这是取得优良疗效的关键所在[1]。在精准肝脏外科理念的指导下,通过精确的术前评估、精密的手术规划、精细的手术操作和精良的围术期管理,达到改善胆管炎型肝胆管结石病病人的早期及长期预后,降低手术并发症发生率和远期复发率,减少病人住院次数,降低病人住院费用的目的。
1 中华医学会外科学分会胆道外科学组,编著.黄志强,审.2011中国肝胆管结石病诊断治疗指南.北京:人民卫生出版社,2011.2-28.
2 Tsui WM, Chan YK, Wong CT,et al. Hepatolithiasis and the syndrome of recurrent pyogenic cholangitis: clinical,radiologic,and pathologic features. Semin Liver Dis,2011,31:33-48.
3 毛长坤,刘付宝,赵义军,等.肝内胆管结石手术切口感染危险因素分析.中国普通外科杂志,2014,23:1049-1054.
4 Gur AS, Atahan K, Aladag I,et al.The efficacy of nutrition risk screening-2002(NRS-2002)to decide on the nutritional support in general surgery patients.Bratisl Lek Listy,2009,110:290-292.
5 毛谅,伏晓,周铁,等.沿肝中静脉解剖性半肝切除治疗肝胆管结石病(附33例报告).腹部外科,2014,27:339-342.
6 董家鸿,黄志强.精准肝切除——21世纪肝脏外科新理念.中华外科杂志,2009,47:1601-1605.
7 吕文平.肝胆管结石病的临床分型与手术方式选择.临床肝胆病杂志,2013,29:404-406.
8 侯德智,吴韬,刘斌,等.不同临床分型肝胆管结石病手术方式选择的分析.中国普通外科杂志,2014,23:1043-1048.
9 Dindo D, Demartines N, Clavien P.Classification of surgical complications:A new proposal with evaluation in a cohort of 6336 patients and results of a survey.Ann Surg,2004,240:205-213.
10 Graefen M.The modified Clavien system:a plea for a standardized reporting system for surgical complications.Eur Urol,2010,57:387-389.
11 窦科峰,刘正才.肝胆管结石术后残留结石的原因及其对策.腹部外科,2007,20:338-339.
12 黄志强.肝内胆管结石外科治疗的进展.中国实用外科杂志,2004,24:65-66.
13 陈燕凌,佘菲菲,黄建富,等.胆石病胆道感染不易廓清的原因.中华实验外科杂志,1996,13:73-74.
14 Richter B,Schmandra TC,Golling M,et al. Nutritional support after open liver resection:a systematic review. Dig Surg,2006,23:139-145.
15 黄晓强.肝胆管结石病合并胆管炎及肝脓肿的诊治.中国实用外科杂志,2004,24:74-75.
16 李秉璐,郑朝纪,刘卫,等.结石性急性胆管炎的治疗.中国医学科学院学报,2011,33:88-91.
17 Co M,Pang SY,Wong KY,et al. Surgical management of recurrent pyogenic cholangitis: 10 years of experience in a tertiary referral centre in Hong Kong. HPB(Oxford),2014,16:776-780.
18 张晓,刘青光,姚英民,等.肝切除治疗肝内胆管结石合并急性胆管炎的手术时机探讨.肝胆外科杂志,2009,17:96-99.
19 周飞国,刘才峰,黄亮,等.多处肝切除治疗复杂肝胆管结石病的并发症分析及防治.肝胆胰外科杂志,2009,21:110-112.
20 曹景玉,吴力群,郭卫东,等.早期肠内营养对肝切除病人术后恢复情况的影响.中国普通外科杂志,2009,18:103-105.
Prognosis in patients with cholangitis type hepatolithiasis subject to surgical treatment
SunShiquan,JiaWenjun,MaoLiang,ZhouTie,QiuYudong.
DepartmentofHepatopancreatobiliarySurgery,AffiliatedDrumTowerHospital,NanjingUniversityMedicalSchool,Nanjing210008,China
QiuYudong,Email:yudongqiu510@163.com
Objective To evaluate the prognosis in cholangitis type hepatolithiasis patients subject to surgical treatment, and explore the related risk factors.Methods All clinical data from 60 cases of hepatolithiasis undergoing surgical treatment in Department of Hepatobiliary and Pancreas Surgery in Nanjing Drum Tower Hospital from Jan. 2009 to Feb. 2014 were retrospectively analyzed. Based on whether there were postoperative complications or recurrence [calculus remnant, relapse and acute suppurative cholangitis (ASC)], patients were divided into complication group (n=24) and non-complication group (n=36) or recurrence group (n=16) and non-recurrence group (n=44) for statistical analysis.Results There was significant difference in the history of biliary tract surgery, preoperative alkaline phosphatase (ALP), gamma-glutamyl transpeptidase (GGT), C reactive protein (CRP), prealbumin (Pre-Alb) level, operating time, blood transfusion during operation, and results of postoperative bile or ascites bacterial culture between non-complication group and complication group (P<0.05). The use of exogenous albumin after operation was more, the length of hospital stay after operation was longer and the cost of hospitalization was more in complication group than in non-complication group. Multiple Logistic regression analysis showed that blood transfusion during operation and the results of postoperative bile or ascites bacterial culture were the risk factors of postoperative complication. There was significant difference in preoperative alanine amino transferase, aspartate amino transferase, ALP, GGT, total bilirubin, direct bilirubin, total bile acids, CRP, Pre-Alb level, type of hepatolithiasis, extent of liver resection, operating time, bleeding volume and the history of blood transfusion during operation between non-recurrence group and recurrence group (P<0.05). Multiple Logistic regression analysis revealed the type of hepatolithiasis, preoperative Pre-Alb and operating time were the independent risk factors of calculus remnant, relapse and ASC recurrence.Conclusions For hepatolithiasis patients with cholangitis undergoing surgical treatment, the patients who have blood transfusion during operation and positive results of bile and/or ascites bacterial culture are easy to suffer postoperative complications. The patients with nutritional risk, low preoperative Pre-Alb level and diffuse stone type were easy to suffer calculus remnant relapse and ASC recurrence. Resecting lesion completely with compensatory liver function could gain eutherapeutic effect, prevent recurrence (calculus remnant, incidence of recurrence and ASC) and improve long-term prognosis.
Hepatolithiasis; Cholangitis; Prognosis
江苏省卫生厅医学重点人才项目(RC2011003)
210008 南京,南京大学医学院附属鼓楼医院肝胆胰外科
仇毓东,Email:yudongqiu510@163.com
R657.4+2
A
10.3969/j.issn.1003-5591.2015.05.006
2015-06-24)

