C B C联合L D H对白血病、淋巴瘤骨髓侵犯诊断价值的R O C分析研究
万祥辉,杨细媚,邹学森
(1、江西省肿瘤医院,江西 南昌 330029;2、江西省儿童医院,江西 南昌 330006)
白血病是骨髓造血细胞恶性增殖性疾病;淋巴瘤是一组异质性淋巴细胞异常增殖性疾病,晚期易侵犯骨髓,侵犯率高达15%~63%[1],血细胞分析是二者重要诊断和鉴别诊断依据[2-4]。LDH也被证实在白血病、淋巴瘤的诊断、预后判断及疗效监测中有重要的临床意义[5-8]。而CBC联合LDH在白血病、淋巴瘤骨髓侵犯诊断价值方面的研究国内外未见报道。本研究运用ROC曲线分析我院近三年确诊的白血病、淋巴瘤骨髓侵犯患者初诊或复发时初次血常规及LDH数据,分析指标对疾病早期筛查的诊断价值,探寻最佳诊断阈值。
1 资料与方法
1.1 临床资料 收集我院2010年1月至2013年12月被骨髓细胞学、流式细胞学确诊的白血病、淋巴瘤骨髓侵犯患者初诊或复发时初次血常规白细胞总数(WBC)、血红蛋白(Hb)、血小板(PLT)、淋巴细胞绝对值(L#)、淋巴细胞百分比(L%)、中性粒细胞绝对值(N#)、中性粒细胞百分比(N%)、单核细胞绝对值(M#)、单核细胞百分比(M%)及LDH数据,分为白血病组、淋巴瘤骨髓侵犯组。白血病组包括急性髓细胞白血病(AMY),急性淋巴细胞白血病(ALL)、慢性粒细胞白血病 (CML)、慢性淋巴细胞白血病(CLL),共 131例,包括男 81例,女 50例,年龄3-81岁,95%的分布区间为13.3~77.4岁。淋巴瘤骨髓侵犯组包括淋巴瘤侵犯骨髓(LBMI)、淋巴瘤细胞白血病(LMCL),共 129例,包括男 104例,女 25例,年龄6~95岁,95%的分布区间为7~78.8岁。对照组包括肝癌、肺癌、乳腺癌、肠癌、多发性骨髓瘤、除淋巴瘤之外的骨髓转移癌以及缺铁性贫血、巨幼细胞性贫血、血小板减低症、门诊发热病人、健康体检者,共160例,包括男87例,女73例,4~87岁,95%的分布区间为15~80岁。
1.2 仪器、试剂、软件:血细胞分析仪为迈瑞BC-5800,试剂为仪器配套试剂 生化分析仪为东芝120,LDH试剂为上海执诚生物科技有限公司提供。两台仪器均进行了室内质控监测并通过了卫生部和省临检中心的室间质评。统计分析软件为SPSS18.0。
1.3 方法
1.3.1 单个指标诊断价值的分析 运用ROC曲线分 析 WBC、HB、PLT、L#、L% 、N#、N% 、M#、M% 、LDH单个指标对白血病、淋巴瘤侵犯骨髓的诊断价值,根据曲线下面积(AUC)筛选出具有诊断价值的指标为分析指标。
1.3.2 多个指标联合诊断价值分析 分别以分析指标90%和95%的诊断特异性对应的界值为阈值,分析多个指标联合诊断的价值。分析误诊情况,在不影响灵敏度的情况下修正阈值,进一步提高诊断特异性。
1.3.3 建立的筛查标准对白血病、淋巴瘤骨髓侵犯诊断效果评价 分别计算CBC法和CBC+LDH法的诊断灵敏度和特异性,并用配对资料的χ2检验分析2种筛查方法对白血病、淋巴瘤骨髓侵犯阳性筛查效果是否存在统计学差异,以P<0.05为差异有统计学意义。
2 结果
2.1 指标的独立诊断价值 一般认为AUC≤0.5的实验无诊断价值,0.51~0.69之间有较低的准确性,0.7~0.89之间具有较好的准确性,≥0.9具有很好的准确性。图 1 为 WBC、HB、PLT、L#、L%、N#、N%、M#、M%、LDH升高对白血病、淋巴瘤侵犯骨髓诊断的ROC曲线。结果显示WBC、L#、L%、LDH升高具有较好的诊断准确性,AUC分别为0.757、0.820、0.723、0.784;M#升高的 AUC 为 0.582,诊断准确性较低;而 HB、PLT、N#、N%、M%升高的 AUC 均小于0.5,无诊断价值;图 2 为 WBC、HB、PLT、L#、L%、N#、N%、M#、M%、LDH 减低对白血病、淋巴瘤侵犯骨髓诊断的ROC曲线。结果显示只有N%减低具有较好的诊断准确性,AUC 为 0.758;HB、PLT、N#减低的AUC为分别为 0.668,0.702,0.504诊断准确性较低; 而 WBC、L#、L%、M#、M%、LDH 减低的AUC均小于0.5,无诊断价值。 筛选出具有诊断价值的分析指标如下。增高有诊断意义的有WBC、L#、L%、LDH、M#; 减低有诊断意义的有 N%、HB、PLT、N#。

图1 指标升高对白血病、淋巴瘤侵犯骨髓诊断的ROC曲线

图2 指标减低对白血病、淋巴瘤侵犯骨髓诊断的ROC曲线
2.2 分析指标的联合诊断价值 N%减低往往是由于L%升高造成,N#减低与WBC减低一致性较好,根据判断习惯我们用L%升高、WBC减低替代N#减低和N%减低。PLT增高虽然对白血病、淋巴瘤侵犯骨髓无诊断价值,但对慢性粒细胞白血病具有较好的诊断意义[3],将其纳入分析。各分析指标90%、95%的特异性对应的诊断界值如表1所示。
以各指标90%特异性对应的界值为联合诊断阈值1,各指标95%特异性对应的界值为联合诊断阈值2。如表2所示,联合诊断阈值1的灵敏度为95.4%(248/260),特异性为 55%(88/160);联合诊断阈值2的灵敏度为86.5%(225/260),特异性为73.8%(118/160)。根据漏诊率要小于5%的要求[9],将联合诊断阈值1作为白血病、淋巴瘤骨髓侵犯筛查标准。我们发现将WBC、L%的诊断界值分别提高到WBC≥20×109/L,L%≥52%,可将特异性提高到60.6%(97/160)且不影响灵敏度,而替换其它指标则会增加漏诊例数。同时还发现阳性组中WBC≥20×109/L 有 139 例,占 53.5%(139/260)。 这139例患者 CBC 均存在 Hb、PLT、L#、L%、WBC 分类一项或多项异常情况。因此我们认为,当WBC≥20×109/L,Hb、PLT 不减低,L#、L%、PLT 不增高,不存在不能分类或分类不全的情况,则可排除白血病及淋巴瘤骨髓侵犯的可能性。这一特征可有效排除部分因细菌感染致WBC、M#增高造成的假阳性情况,可使特异性进一步提高到62.5%(100/160)。我们将上述建立的筛查标准称为CBC+LDH法,若剔除LDH指标则为CBC法。
2.3 建立的筛查标准对白血病、淋巴瘤骨髓侵犯诊断效果评价 CBC法和CBC+LDH法对白血病、淋巴瘤骨髓侵犯的诊断灵敏度、特异性、阳性预测值、阴性预测值分别为 92.3%、66.9%、81.9%、84.3%;95.4%、62.5%、80.5%、89.3%。2种方法阳性筛查效果CBC+LDH法优于CBC法 (χ2=6.125,P<0.05),两种方法有统计学差异。
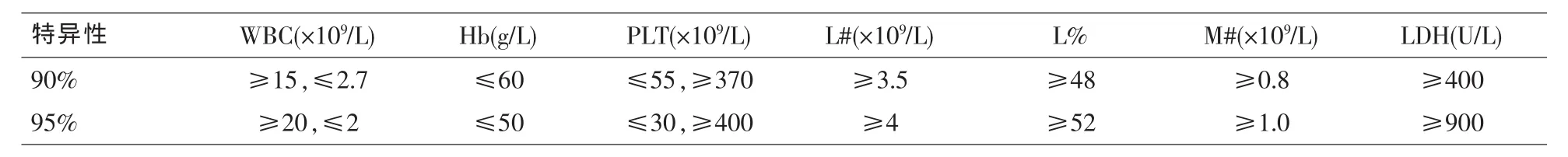
表1 分析指标90%、95%特异性对应的诊断界值

表2 2种方法对白血病、淋巴瘤骨髓侵犯诊断价值比较

表3 2种方法分别对白血病组、淋巴瘤骨髓侵犯组的诊断价值比较

表4 2种方法对白血病、淋巴瘤骨髓侵犯的阳性筛查效果比较
3 讨论
外周血象对白血病的早期筛查、诊断、鉴别诊断具有重要价值已被世人认知[3,10],但至今却未建立一个白血病早期外周血筛查公认标准。本文建立的CBC法筛查规则有如下8条。(1)WBC≥20×109/L 或≤2.7×109/L(2)Hb≤60 g/L(3)PLT≤55×109/L或≥355×109/L(4)L#≥3.5×109/L(5)L%≥52%(6)M#≥0.7×109/L(7)WBC不能分类或分类不全(8)当WBC≥20×109/L,Hb、PLT 不减低,L#、L%、PLT 不增高,不存在WBC不能分类或 分类不全情况,则可排除白血病及淋巴瘤骨髓侵犯的可能性。引入指标LDH≥400U/L,建立CBC+LDH法,对成人急性白血病、慢性白血病、淋巴瘤侵犯骨髓筛查的灵敏度、阴性预测值分别提高到95.4%、89.3%,要优于CBC法。
由于淋巴瘤骨髓侵犯患者中有一部分淋巴瘤细胞不会侵犯到外周血[4],不会导致外周血象异常变化,所以2种方法对白血病组的筛查效果要好于淋巴瘤骨髓侵犯组。发现有诊断价值的原始、幼稚细胞是外周血复片主要目的之一,而白血病、淋巴瘤是临床常见的两种最易侵犯外周血的恶性肿瘤。CBC+LDH法对白血病、淋巴瘤骨髓侵犯阳性筛查率达95.4%。若以镜检发现原始+幼稚细胞≥1%为阳性标准,则阳性筛查率可达98.2%(224/228)。因此CBC+LDH对白血病、淋巴瘤骨髓侵犯筛查规则亦可作为外周血复片的参考依据,当符合筛查规则时应涂片镜检,发现原始+幼稚细胞≥1%,则提示需要进一步做骨髓细胞学检查。
[1]吕晓燕,彭来君.非霍奇金淋巴瘤骨髓侵犯细胞形态分析[J].临床血液学杂志,2011,24(8):483-484.
[2]张之南,沈悌.血液病诊断及疗效标准[M].第3版.北京:科学出版社,2008:103-121.
[3]王宵霞,夏雯丽,杨蓉蓉,等.白血病初诊患者血常规综合指标的分析[J].临床检验杂志,2007,25(5):397-398.
[4]万祥辉,杨细媚,邹学森.淋巴瘤侵犯骨髓患者初次血常规综合指标分析[J].实用检验医师杂志,2013,5(4):241-242.
[5]孙秀丽,方美云.急性白血病患者乳酸脱氢酶变化的临床意思[J].白血病·淋巴瘤,2011,20(2):95-97.
[6]陈敏静,叶瑞兴,邱秀梅.慢性粒细胞白血病患者血清LDH和α-HBDH的变化及意义[J].实用医学杂志,2013,29(5):842-843.
[7]田园,王列样,吴丽,等.乳酸脱氢酶、β2-微球蛋白联合检测对非霍奇金淋巴瘤预后判断的意义[J].白血病·淋巴瘤,2012,21(7):423-427.
[8]刘华,郑沁,曾婷婷,等.动态监测血清乳酸脱氢酶水平在急性白血病中的临床意义研究[J].检验医学,2014,29(6):622-627.
[9]Barnes PW,McFadden SL,Machin SJ,et al.The international consensus group for hematology review:suggested criteria for action following automated CBC and WBC differential analysis[J].Lab Hematol,2005,11:83-90.
[10]Rabizadeh E,Pickholtz I,Barak M,et al.Acute leukemia detection rate by automated blood count parameters and peripheral smear review[J].Int J Lab Hematol,2015,37(1):44-49.

