胸腰段脊柱脊髓损伤临床治疗观察
刘凤花
胸腰段脊柱脊髓损伤临床治疗观察
刘凤花
目的 观察胸腰段脊柱脊髓损伤的临床治疗方法及治疗效果。方法 70例胸腰段脊柱脊髓损伤患者, 根据患者入院时间将其分为观察组(35例)与对照组(35例), 观察组给予前路减压手术治疗,对照组给予后路减压手术治疗, 比较两组患者的临床治疗效果。结果 观察组平均手术时间及术中出血量均多于对照组, 差异有统计学意义(P<0.05);两组治疗前触觉评分与运动评分比较, 差异无统计学意义(P>0.05), 观察组术后触觉评分与运动评分均优于对照组, 差异有统计学意义(P<0.05);治疗前, 两组患者Cobb’s角及伤椎高度比较, 差异无统计学意义(P>0.05), 观察组术后Cobb’s角及伤椎高度均优于对照组, 差异有统计学意义(P<0.05)。结论 给予胸腰段脊柱脊髓损伤患者前路减压手术治疗效果显著,解除脊髓受压价值较高, 值得在临床上进一步推广。
胸腰段脊柱脊髓损伤;后路减压;前路减压;治疗效果
胸腰段脊柱骨折是临床常见的一种骨折类型, 一般是由外力间接冲击导致的, 患者一般是因在高处坠落过程中出现的冲击力对其胸腰段造成巨大冲击, 从而导致患者出现骨折现象。且胸腰段脊柱骨折常伴有脊髓损伤或马尾神经损伤等,临床常用手术方式治疗[1]。本院为研究胸腰段脊柱脊髓损伤的临床治疗方法及治疗效果, 选取收治的70例胸腰段脊柱骨折合并脊髓损伤患者为研究对象, 分别给予不同入路方式治疗, 现报告如下。
1 资料与方法
1.1 一般资料 选取2014年1~6月本院收治的胸腰段脊柱脊髓损伤患者70例, 根据入院时间将其分为观察组(35例)与对照组(35例)。观察组男25例, 女10例, 年龄最大56岁,最小24岁, 平均年龄(39.1±5.8)岁, 受伤至就诊时间平均(4.1±2.1)d;其中美国脊髓损伤学会(ASIA)分级标准:B级9例, C级19例, D级7例;T11椎体骨折4例, T12椎体骨折8例, L1椎体骨折20例, L2椎体骨折3例;对照组男23例,女12例, 年龄最大57岁, 最小22岁, 平均年龄(39.8±6.4)岁, 受伤至就诊时间平均(4.5±1.9)d;ASIA分级:B级7例, C级20例, D级8例;T11椎体骨折5例, T12椎体骨折9例, L1椎体骨折17例, L2椎体骨折4例。两组患者年龄、性别、就诊时间、ASIA分级及骨折椎体节段等方面比较, 差异无统计学意义(P>0.05), 具有比较价值。
1.2 纳入标准[2]①所有研究对象均符合《实用骨科学》以及《骨与关节损伤》等相关诊断标准;②胸腰部有明显骨折现象, 活动范围受限;③经X线片检查, 结果显示为胸腰段椎体骨折, 经CT及MR检查, 显示有椎管狭窄或骨块占位现象, 存在脊髓神经损伤;④受伤至就诊时间少于7 d;⑤已签署知情同意书。
1.3 排除标准[3]①排除多节段骨折患者;②排除病理性骨折或陈旧性骨折以及骨质疏松症患者;③排除伴有强直性脊柱炎、骨折脱位及其他系统疾病患者;④排除手术耐受性差及孕期、哺乳期、精神病患者;⑤排除随访资料或病历资料不全患者。
1.4 方法
1.4.1 观察组 前路减压手术:患者进行气管插管全身麻醉处理, 取右侧卧位, 通过胸、腹膜外入路治疗, 并根据不同的伤椎阶段选择恰当的手术切口。例如患者为L1椎体骨折, 可选择第12肋手术入路。沿着第12肋骨走行区行弧形切口, 一般为经腹膜后的胸部联合腹部切口。手术切口开始于椎旁肌外侧, 沿第12肋逐渐向下方切开, 止于平左前侧上棘处前方。显露、分离、切除第12肋骨, 将游离出处的肋间血管及神经找出并进行结扎、切断。随后将位于T12肋骨床下的胸膜反折处找出, 向上轻推胸膜。根据常规开腹手术方法将腹部肌肉切开, 显露腹膜, 将腹膜及胸膜向中线牵引并进行保护, 根据患者具体情况可将肥厚的膈肌脚切除, 将椎体及相邻的2个正常椎体显露出来, 进行结扎止血, 随后使用咬骨钳及骨凿将伤椎骨质切除, 以便彻底将突入椎管内的骨折碎块及椎间盘组织清除。按照术前定制的具体手术方案确定患者的减压范围, 观察椎管内是否存在碎骨块以及椎间盘残留组织, 以便进行彻底清除;另外术中还需严格控制提拉伤椎螺钉力度, 防止出现人为损伤。椎体前方减压结束后, 在相邻的上下正常椎体内将椎体螺钉打入, 并安装前路内固定矫形器械, 将纠正的脊柱侧凸后后凸撑开, 最后植骨、固定。在C臂透视下内固定及脊椎矫形满意且脊髓受压完全解除后, 冲洗、止血并关闭切口即可。术后放置伤口引流管及胸腔闭式引流管。
1.4.2 对照组 后路减压手术:给予患者气管插管全身麻醉处理, 取仰卧位, 悬空腹部, 降低腹压。在C臂透视下进行定位, 将伤椎作为中心, 取胸、腰背部后正中行切口, 将伤椎及周围上下椎、双侧椎板显露出来, 准确定位后选择“人字脊”定位法将椎弓根螺钉打入伤椎及周围上下椎体椎弓根内, 随后根据患者具体情况将伤椎椎板切除, 并检查患者脊髓腹侧受压状况, 选择“L”形推杆进行复位, 将脊髓受压现象彻底解除。并详细探查神经根管及神经根情况,对于神经根管狭窄患者实施减压处理;在保证脊髓及神经受压情况解除后将椎弓螺钉与预先处理好的连接棒进行连接, 使用撑开器进行复位治疗, 对脊柱侧凸及后凸进行矫正后, 进行打磨处理后进行横突间植骨融合。随后在C臂透视下观察, 内固定及脊柱矫形理想后, 并确定脊髓受压完全消除后进行止血、冲洗, 逐层缝合即可。术后放置常规引流管。
两组患者使用支具保护1~3个月, 进行放射学检查, 结果显示骨质融合后可将支具去除。
1.5 观察指标 详细观察并统计两组患者手术时间及术中出血量。对所有患者随访半年, 根据ASIA分级标准得出患者术前及术后半年触觉评分及运动评分;并在术前及术后对患者进行X线片检查及CT检查, 记录两组患者Cobb’s角及伤椎高度。
1.6 统计学方法 采用SPSS19.0统计学软件对研究数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者平均手术时间及术中出血量比较 观察组平均手术时间及术中出血量多于对照组, 组间差异有统计学意义(P<0.05)。见表1。
2.2 两组患者治疗前后触觉评分及运动评分比较 观察组患者治疗前触觉评分、运动评分与对照组比较, 差异无统计学意义(P>0.05);治疗后, 观察组患者触觉评分、运动评分均高于对照组, 差异有统计学意义(P<0.05)。见表2。
2.3 两组患者治疗前后Cobb’s角及伤椎高度比较 治疗前, 两组患者Cobb’s角及伤椎高度比较, 差异无统计学意义(P>0.05);治疗后, 观察组Cobb’s角及伤椎高度显著优于对照组, 差异有统计学意义(P<0.05)。见表3。

表1 两组患者平均手术时间及术中出血量比较( x-±s)
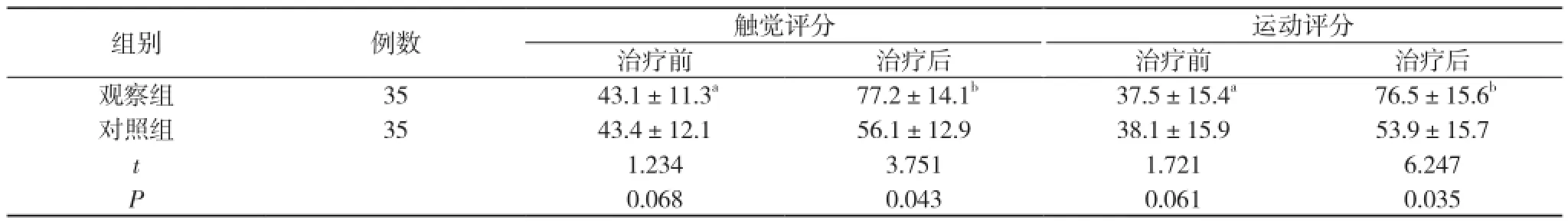
表2 两组患者触觉评分及运动评分比较( x-±s, 分)

表3 两组患者治疗前后Cobb’s角及伤椎高度比较( x-±s)
3 讨论
胸腰段脊柱骨折伴脊髓损伤为临床常见类型, 多由高空坠落、塌方事故、重物打击腰背部、交通事故等因素引起,有严重外伤史。患者腰背部有剧烈疼痛感, 难以翻身起立,可出现局限性后凸畸形;尤其是伴有脊髓损伤患者, 其损伤椎体平面下皮肤的触觉、痛觉及温度觉明显减弱或彻底消失,若不能及时给予有效治疗或治疗方式不佳, 可导致患者出现神经功能障碍, 发生大小便失控现象, 严重患者可出现偏瘫,对其日常生活及工作造成严重影响[4,5]。在临床上一般根据X线、MRI及CT检查明确判断患者脊柱骨折节段及损伤程度,前路、后路为临床常用手术入路方式。手术治疗目的主要是促进脊柱正常轴线及椎管内径恢复, 解除骨折块或脱位对脊髓产生的压迫, 提高脊柱稳定性[6]。
在本次研究中, 观察组采用前路减压手术治疗, 对照组采用后路减压手术治疗, 观察组平均手术治疗时间为(539.8±26.7)min, 术中平均出血量为(219.3±21.3)ml, 均显著多于对照组, 组间对比, 差异有统计学意义(P<0.05);治疗后,观察组触觉评分、运动评分、Cobb’s角及伤椎高度恢复情况均优于对照组, 差异有统计学意义(P<0.05)。由此可知, 采用前路减压手术治疗胸腰段脊柱骨折伴脊髓损伤患者的临床价值显著。胸腰段脊柱一般指的是T11~L2脊柱节段, 在脊柱两个生理弧度交汇处, 属于应力集中节段, 也属于胸椎生理曲度及腰椎生理曲度间的过渡段, 胸腰段脊柱相对垂直区域对高强度损伤的抵抗能力较弱, 易出现爆裂性骨折现象, 且常伴有周围神经及脊髓损伤现象。
后入路手术是临床治疗胸腰段脊柱骨折伴脊髓损伤的常用术式, 传统的后正中入路手术对患者机体创伤小、术中出血量少, 且具有术后恢复快的优势。但对于脊髓前方受压患者来说, 采用后入路方式治疗不能彻底将前方压迫脊髓的组织块取出, 减压效果一般。现阶段在医疗技术不断发展形势下, 该疾病的治疗技术也得到了明显提高, 前路手术在临床治疗中取得了理想的治疗效果。根据相关研究可知, 胸腰段骨折后出现脊髓受压一般来自于患者硬脊膜前方, 前、中柱为严重损伤部位, 前路手术可在直视下彻底将椎管内的碎骨块清除, 完全解除椎间盘对其脊髓形成的压迫, 并避免了在进行后路减压手术时对脊髓的过度牵拉, 有利于进行椎体间支撑植骨以及内固定治疗, 在促进患者生理解剖学形态及伤椎恢复等方面作用理想[7];并且因椎间孔空间较大, 有利于神经根及脊髓恢复。
综上所述, 胸腰段脊柱骨折伴脊髓损伤采用前路手术治疗, 具有手术视野清晰、彻底解除脊髓受压、提高脊柱稳定性的作用, 有利于促进脊柱解剖形态及生物力学形态的恢复,值得在临床上进一步推广。
[1] 唐宇星, 谭劫, 赵庆.三种手术术式治疗51例胸腰段脊柱骨折伴脊髓损伤的临床观察.中国医学创新, 2010, 7(33):57-58.
[2] 余贵华, 石卫星, 向福胜, 等.前后路减压治疗胸腰段脊柱骨折合并脊髓损伤的临床对照研究.河北医学, 2015, 21(2):222-225.
[3] 赵国强.胸腰段脊柱骨折脊髓损伤的临床治疗体会.中国实用医药, 2012, 7(34):71-72.
[4] 张书生.64例胸腰段脊柱脊髓损伤的临床治疗观察.中国实用神经疾病杂志, 2012, 15(7):44-45.
[5] 赵玉, 吕浩然, 黄彦, 等.21例胸腰段脊柱脊髓损伤患者临床治疗及效果分析.中外医学研究, 2013, 11(22):75-76.
[6] 李超, 孙鸿涛, 李贵涛, 等.胸腰段脊柱脊髓损伤临床疗效观察.现代诊断与治疗, 2013, 24(10):2279-2280.
[7] 王永胜, 赵振山, 李功武, 等.手术治疗胸腰段脊柱脊髓损伤56例临床观察.浙江创伤外科, 2012, 17(4):487-488.
Observation of clinical treatment for thoracolumbar spinal cord injury
LIU Feng-hua.
Henan Shangqiu City the First People’s Hospital, Shangqiu 476000, China
Objective To observe clinical treatment method and curative effect for thoracolumbar spinal cord injury.Methods A total of 70 patients with thoracolumbar spinal cord injury were divided by admission time into observation group (35 cases) and control group (35 cases).The observation group received anterior decompression in surgical treatment, and the control group received posterior decompression for surgical treatment.Clinical effects of the two groups were compared.Results The observation group had more average operation time and intraoperaitve bleeding volume than the control group, and their difference had statistical significance (P<0.05).The difference between touch score and motor score before treatment in the two groups had no statistical significance (P>0.05).After operation, the observation group had better touch score and motor score than the control group, and their difference had statistical significance (P<0.05).Before treatment, there was no statistically significant difference of Cobb’s angle and injured vertebra height between the two groups (P>0.05).After operation, the observation group had higher Cobb’s angle and injured vertebra height than the control group, and their difference had statistical significance (P<0.05).Conclusion Implement of anterior decompressionprovides precise effect in surgical treatment of thoracolumbar spinal cord injury.This method contains high value for eliminating spinal cord compression, and it is worth further clincial promotion.
Thoracolumbar spinal cord injury; Posterior decompression; Anterior decompression; Curative effect
10.14164/j.cnki.cn11-5581/r.2015.14.005
2015-03-11]
476000 河南省商丘市第一人民医院

