帕罗西汀联合认知行为治疗强迫性障碍的临床分析
白云洋 张婷婷 边渼慧 戴子琪 韩丽彤 韩静艳 徐晶
强迫性障碍是一种以强迫观念、强迫冲动或强迫行为等症状为主要表现的一种障碍,患者深知这些观念、行为不合理,却无法控制或摆脱,因而焦虑和痛苦。国外流行病学调查研究显示全世界人口中的患病率约为2%~3%[1]。强迫性障碍是一种临床表现多样的慢性精神疾病[2]。美国精神医学会指出,目前对于强迫症的治疗有两个一线治疗方法,即用5-羟色胺再摄取抑制剂的药物治疗和以暴露及反应阻止疗法为主的认知行为治疗[3]。强迫性障碍症状明显影响患者的日常生活能力,且病程迁徙,常导致严重的功能损害。笔者通过应用帕罗西汀联合认知行为治疗强迫性障碍,现报告如下。
1 资料与方法
1.1 一般资料 选择2011年1月-2014年1月本院的门诊及住院首诊患者,符合国际疾病分类精神与行为障碍第10版强迫性障碍诊断标准,Y-Bocs≥16分,排除躯体疾病、药物依赖、妊娠或哺乳期妇女。将60例强迫性障碍患者随机数字表法分为研究组30例和对照组30例。研究组男15例,女15例,平均年龄(39.87±7.17)岁,平均教育(12.47±3.16)年,病程(15.43±9.35)个月,治疗前评分Y-Bocs(25.47±4.13)分。对照组男16例,女14例,平均年龄(38.07±8.67)岁,平均教育(12.30±3.28)年,病程(14.90±9.11)个月,治疗前评分Y-Bocs(24.93±3.15)分。研究组和对照组患者一般资料比较,差异无统计学意义(P>0.05)。研究征得患者及监护人知情同意。
1.2 方法 使用研究工具有自编一般情况状况调查表,包括年龄、性别、婚姻、受教育年限等人口学资料;Yale-Brown强迫量表(Y-Bocs);药物不良反应量表(TESS)。
临床研究两组帕罗西汀起始剂量为10 mg/d,每日清晨饭后口服。晚间可适量服用苯二氮卓类抗焦虑药保证睡眠质量。1~2周内依据个体耐受情况将剂量调整为10~30 mg/d,治疗5个月。研究组认知行为治疗每周2次,内容包括:(1)建立良好的治疗关系,良好的治疗关系是成功治疗的关键。(2)识别负性自动式侵入性思想,患者有侵入性、反复出现、引起焦虑的强迫想法,如怕脏、怕声音、怕损伤等。了解患者思维思维的内容,在医师的指导下让患者能讲出感受及思维内容。(3)检验负性自动式侵入思想,学会对付侵入性的、令人焦虑的强迫观念之方法,即停止无用的强迫仪式或重组对强迫观念的反应。由医师对其强迫观念予以矫正治疗,指出其不合理的存在。(4)识别功能失调性强迫行为,逐步达到侵入性强迫观念显著减少或不再出现的同时,减少强迫性行为仪式和回避行为强化患者负性自动式侵入性思想。通过深入的心理沟通与互动实践,由现实的适应能力较强的认知方式代替其不正确或因疾病及生活等而导致的扭曲认知,改善其心理状态。(5)解释强迫性障碍并且进行健康教育,每次与患者接触,开记录患者的心理状态,感受每次心理状态的变化。向患者解释疾病的知识进行健康教育与患者及家属形成稳定的治疗联盟。(6)给予患者音乐、呼吸训练及肌肉放松,反复练习。起初认知行为治疗每周1次,时间为50 min。1个月后视患者病情决定,每个月1~4次。
1.3 疗效评价标准 采用Y-Bocs评定疗效,于治疗前及治疗1、2、3、4、5个月各评定1次,减分率≥50%为痊愈,≥35%为显效,≥20%为有效,<20%为无效。
1.4 统计学处理 使用SPSS 17.0统计学软件进行分析,计量资料以(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组Y-Bocs评分比较 治疗4~5个月,研究组较对照组Y-Bocs评分显著降低,比较差异有统计学意义,见表1。在治疗4个月时研究组强迫性思维及强迫性行为因子较对照组Y-Bocs评分显著降低,比较差异有统计学意义,见表2。2.2 两组疗效比较 研究组痊愈14例,显效11例,有效

表1 两组治疗前后Y-Bocs评分比较(x-±s) 分
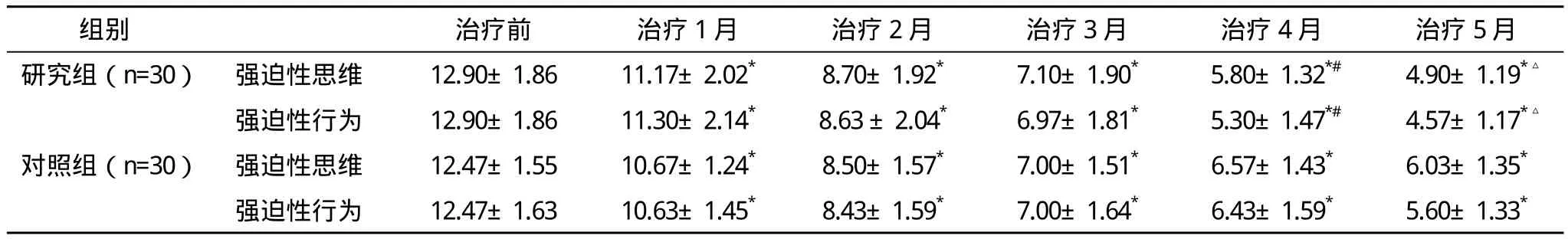
表2 两组治疗前后Y-Bocs强迫因子比较(x-±s) 分
4例,无效1例;对照组痊愈8例,显效8例,有效6例,无效8例。两组显效率分别为83.33%和53.33%,有效率分别为96.67%和73.33%。研究组显效率显著高于对照组,比较差异有统计学意义( 字2=7.352,P<0.05)。
2.3 不良反应 研究组口干4例,便秘4例,头晕3例,性功能障碍1例;对照组口干5例,便秘3例,头晕4例,性功能障碍2例。研究组与对照组不良反应比较,差异无统计学意义。
3 讨论
强迫性障碍的病因至今不明确,但多数研究认为它是和神经生化、遗传、精神应激以及心理因素等相关的一种心理障碍。多数研究显示,给予药物治疗的同时联合心理治疗,可取得较好效果[4]。目前,关于强迫性障碍的发病理论主要集中于皮质-纹状体环路的异常,特别足眶额叶-纹状体-丘脑环路功能的异常已得到越来越多功能影像学研究的支持。近来的研究显示,强迫症所涉及的脑区不仅限于上述环路,新的环路理论包括了眶额叶-尾状核头-背侧纹状体-苍白球-丘脑背中部-眶同皮质,更广泛的环路甚至包括了海马、前扣带同、底外侧杏仁核[5]。长期以来,强迫性障碍患者很难得到有效的治疗,自1966年Meyer首次使用暴露和反应阻止成功治疗2例强迫性障碍患者之后,大量随机对照试验证明以暴露和反应阻止为核心技术的行为治疗对强迫性障碍具有较好的疗效[6-7]。过去的10余年中,强迫性障碍药物治疗(主要是氯米帕明和选择性5-羟色胺再摄取抑制剂)和认知行为治疗都取得了重要进展。
认知行为治疗是一大类包括了认知治疗和行为治疗的心理治疗方法,是通过改变个人非适应性的思维和行为模式来减少失调情绪和行为,改善心理问题的一系列心理治疗方法的总和。人们经历心理困扰时,对自己和对事物的看法会与往常不一样,他们的想法会变得极端,充满无助,这让他们感觉更糟,相应的行为方式又会增加其压力。认知行为治疗的概念和原理来自于人类情绪和行为的心理学模型,包括了对情绪障碍的一系列治疗方法。认知行为治疗是心理治疗的主要流派之一,是从认知行为角度出发进行的心理干预。包括了正常和异常发展的理论以及情绪和心理病理学理论。行为治疗是认知行为治疗的前身,其将行为理论用于临床,比如学习理论。早期行为治疗并不十分关注认知及认知的过程在情绪障碍的发展和维持中所起的作用。认知行为治疗包括行为治疗,认知治疗以及将前两者相结合的治疗。新近的认知行为治疗还结合了心理学其他领域的研究,比如关于注意,知觉,推理和决策等的研究。一般包括:(1)认识自动思维:在激发事件与消极情感反应之间存在着一些思想活动,可以是消极的自我陈述或是心理想象。患者通常未意识到这部分习惯的思维活动,称为“自动思维”。(2)列举认知歪曲:患者的心理或行为障碍与认知歪曲或错误密切相关,受其影响。向患者列举出认知歪曲,可以帮助他提高认知水平和矫正错误思想。(3)改变极端的信念或原则:用现实的或理性的信念原则替代极端或错误的信念。(4)检验假设:认识并矫正认识歪曲、错误思想的一个方法是检验支持和不支持某种错误假设的证据。(5)积极的自我对话:此技术实施方法有二种,一种是要患者坚持每天回顾并发现自己的优点或长处并记录,另一种方法是要患者针对自己的消极思想,提出积极的想法。(6)三栏笔记法:前面介绍的一些方法可以通过此法实验,让患者在笔记上面画两条坚线分出三栏,左边一栏记录自动思维,中间一栏记录对自动思维的分析,右边一栏记录理智的思维或对情况重新分析回答。三栏笔记法常作为患者的家庭作业。(7)等级任务:应用化整为零的策略,让患者循序渐进,逐步完成若干力所能及的小任务,最后实现完成大任务的目的。(8)日常计划:治疗者与患者协商合作,安排一些患者能完成的活动,每天每小时都有计划和任务。活动的难度和要求随患者的能力和心情改善而提高。这项技术既可帮助患者的效能感,心里踏实,又可改变患者的心境。(9)评估技术:此法常与日常活动计划结合应用,让患者填写日常活动记录,在记录旁加上两栏评定,一栏为掌握或困难程度评分;另一栏为愉快程度评分。通过评定,多数患者可以发现自己的兴趣和成功方面以及愉快而有趣的活动,同时还可起到检验认知歪曲的作用。通过评估,他认识到自己还是能做一些事,做了以后也有愉快和轻松感,并觉得有些意义。(10)教练技术:即治疗者为患者提供指导,反馈和阳性强化,帮助患者发现及分析问题,当他有困难时给予鼓励,有进步时给予强化。(11)其他:包括自我提问,利弊分析,改变期望水平,自信心训练,脱敏、示范、角色扮演等技术。
强迫性障碍的认知行为治疗主要包括认知矫正、暴露与反应阻止。考虑到认知行为治疗的长期好处以及药物治疗快速减轻症状的优势,联合治疗的疗效优于单纯药物治疗和认知行为治疗也得到一定的实证证据支持[8-14]。但是也有研究显示药物治疗联合认知行为治疗优于单纯药物治疗而与单纯CBT相当,但仍需进一步研究证实[15]。选择性5-羟色胺再摄取抑制剂阻断5羟色胺转运体,突触间隙中的5羟色胺不能转运至神经元内,导致5羟色胺水平增加,从而改善强迫症状[16],但是患者仍需要长期服用药物,停药后容易复发。
本研究显示,从量表Y-Bocs评分来观察,帕罗西汀联合认知行为治疗强迫性障碍较单用帕罗西汀的疗效还是显著的,并且有一定持久性。强迫性障碍患者在接受认知行为治疗初期容易出现阻抗,不配合,甚至脱失。帕罗西汀也会导致部分患者出现一些药物副作用,但是两者结合起来,还是将患者的依从性有所提升,而且作用比较明显和确切。强迫性障碍在精神卫生专业中还是属于相对比较疑难复杂并且较难治疗的心理疾病之一,在一些基层医疗单位,推广认知行为治疗还是显得比较重要的。
本研究存在一些不足之处,本研究的样本量较小,可能存在偏倚,从而降低结论的代表性。以后加大研究样本量,并且进行进一步的随访,在这些患者中进行生活质量方面量表的评估以进行研究,将是需要研究的考量及方向。
[1] Kessler R C,Chiu W T,Dender O,et al.Prevalence,severity,andcomorbidity of 12-month DSM-IV disorder in the nationl comorbidity survey replication[J].Lancet,2005,62(6):617-627.
[2] Kessler R C,Petukhova M,Sampson N A,et al.Twelve-month and 1ife-time prevalence and lifetime morbid risk of anxiety and mood disorders in the United States[J].Int J Methods Psychiatr Res,2012,21(3):169-184.
[3] American Psychiatric Association.American psychiatric association guidelines for the treatment of psychiatric disorders[M].Lakewood:Amer Psychiatric Pub Inc,2006:555-560.
[4]刘英,刘丽清,杨世昌.强迫症的病因及治疗研究进展[J].菏泽医学专科学校学报,2014,26(1):61.
[5] Phillips M L,Drevets W C,Rauch S L,et al.Neurobiology of emotion perception I:The neural basis of normal emotion perception[J].Biol Psychiatry,2003,54(5):504-514.
[6] Franklin M E,Abramowitz J S,Kozak M J,et al.Effectiveness of exposure and ritual prevention for obsessive-compulsive disorder:randomized compared with nonrandomized samples[J].J Consult Clin Psychol,2000,68(4):594-602.
[7] Nakatani E,Nakagawa A,Nakao T,et al.A randomized controlled trial of Japanese patients with obsessive-compulsive disordereffectiveness of behavior therapy and fluvoxamine[J].Psychother Psychosom,2005,74(5):269-276.
[8]罗佳,李占江.强迫障碍认知行为治疗的研究进展[J].中华精神科杂志,2010,43(2):123-124.
[9]何芳梅,曾小青,林永娟.认知行为疗法对强迫症患者的治疗效果[J].解放军护理杂志,2014,31(13):74-76.
[10]黄芳芳,李占江,郭萌,等.强迫症认知行为治疗技术的适宜性评估[J].中华行为医学与脑科学杂志,2013,22(11):998-1000.
[11]杨志寅,苏中华,吉峰.行为改变技术的作用机制[J].中华行为医学与脑科学杂志,2012,21(4):289-291.
[12]徐哲.舍曲林联合认知行为治疗强迫症的对照研究[J].心理医生(下半月刊),2012,(5):302.
[13]谢志强,邓勤香,凌翰,等.氟伏沙明联合认知行为治疗强迫症的疗效观察[J].国际医药导报,2012,18(18):2709-2711.
[14]魏宏强,康瑞,李爱玲,等.阿立哌唑辅助氟伏沙明治疗强迫障碍的临床观察[J].中国医学创新,2013,10(11):7-9.
[15]黄芳芳,李占江,韩海英,等.认知行为治疗联合药物治疗强迫症疗效的meta分析[J].中国心理卫生杂志,2013,27(9):643.
[16]汪春运.强迫症发生和治疗的原理[J].国际精神病学杂志,2008,35(2):65-67.

