双水平气道正压通气治疗COPD合并OSAHS效果分析
孟丹,徐传藩,陈培生,张晓燕
(珠海市第二人民医院呼吸内科,广东珠海519020)
双水平气道正压通气治疗COPD合并OSAHS效果分析
孟丹,徐传藩,陈培生,张晓燕
(珠海市第二人民医院呼吸内科,广东珠海519020)
目的分析双水平气道正压通气治疗慢性阻塞性肺疾病(COPD)合并阻塞性睡眠呼吸暂停低通气综合征(OSAHS)的效果。方法以我院2010年1月至2012年1月间收治的COPD合并OSAHS患者90例为研究对象,随机分为A组和B组。在常规治疗基础上,A组患者使用双水平气道正压通气治疗,B组使用持续气道正压通气进行治疗,比较两组患者血气分析、多导睡眠图、心肺功能、内皮细胞指标及随访情况之间的差异。结果治疗后A组患者血气分析指标(PaO2、PaCO2)、多导睡眠图(AHI、最长呼吸暂停时间)、心肺功能(脑钠肽、右心室Tei指数、FEV1/FVC和PEF%)及内皮细胞功能指标(内皮素-1、一氧化氮和凝血酶-Ⅲ)皆优于B组,其差异均有统计学意义(P<0.05)。在24个月的随访中,A组患者生存率显著高于B组(P<0.05)。结论双水平气道正压通气可以有效治疗慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征,其可改善患者临床症状,保护患者心肺功能和血管内皮功能,提高患者预后水平。
双水平气道正压通气;慢性阻塞性肺疾病;睡眠呼吸暂停低通气综合征
慢性阻塞性肺疾病(COPD)是一种临床常见的呼吸道疾病,有研究显示,目前我国COPD发病率为2.8%,是引起患者死亡的主要病因之一[1-2]。睡眠呼吸暂停低通气综合征(OSAHS)指每晚睡眠过程中呼吸暂停反复发作30次以上或睡眠呼吸暂停低通气指数(AHI)≥5次/h并伴有嗜睡等临床症状[3],好发于40岁以上中老年人,发病率约5%[4]。研究指出,COPD和OSAHS两种疾病在病理生理方面具有相似的解剖学改变,可能有相同发病制剂造成不同两种疾病产生[5-6]。目前临床上主要采用改善症状方法治疗COPD和OSAHS,尚无特效治疗方法,为探讨双水平气道正压通气治疗COPD合并OSAHS的临床效果,笔者进行本次研究,具体报道如下:
1 资料与方法
1.1 一般资料选取我院2010年1月至2012年1月期间收治的90例COPD合并OSAHS患者,所有患者均经临床明确诊断,符合相关诊断标准和临床指南[7-8]。患者纳入和排除标准:(1)临床诊断明确,且患者为首次因此病就诊;(2)患者一般状况尚可,为自主就诊入院;(3)未发现患者合并有其他系统严重疾病,如合并有高血压、糖尿病等疾病,则为有效控制疾病者,入院前半年内无入院史;(4)精神正常,有家属陪同;(5)有医保或合作医疗;(6)知情同意;(7)随访期间死亡的患者按死因以结尾数据处理方式进程处理。90例患者随机分为AB两组各45例,A组患者男性32例,女性13例,年龄平均(46.79±4.96)岁;B组患者男性30例,女性15例,年龄平均(47.11±5.25)岁,两组患者的性别和年龄比较差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
1.2.1 A组A组在常规治疗基础上使用双水平气道正压通气通气进行治疗,所用呼吸机为德国VECTOR dragger公司产品,在选择合适的面罩后,调节IPAP(吸气压)到12~24 cmH2O(1 cmH2O=0.098 kPa)之间,调节EPAP(呼气压)在3~14 cmH2O之间。日间通气控制在两次,每次2 h,夜间通气视患者情况控制在6~8 h之间,共进行7 d的通气治疗。
1.2.2 B组B组在常规治疗基础上使用持续气道正压通气进行治疗,根据患者滴定结果调节气道压力,在5~15 cmH2O之间,同时给予患者面罩吸氧,氧流量在5 L/min左右。治疗频度与A组相似。
1.3 观察指标及评价方法
1.3.1 血气及多导睡眠图相关指标主要比较血氧分压(PaO2)、二氧化碳分压(PaCO2)、呼吸暂停指数(AHI)和最长呼吸暂停时间四项。使用血氧分析仪和睡眠呼吸检测机进行测量。
1.3.2 心肺功能主要比较脑钠肽、右心室Tei指数、FEV1/FVC和PEF%四项,数据来源于临床监测。
1.3.3 血管内皮功能主要比较内皮素-1、一氧化氮和凝血酶-Ⅲ的水平,抽取患者清晨血进行测量,使用免疫组化试剂盒进行测量。
1.3.4 随访24个月的存活率比较两组患者自第一次住院开始,到之后24个月内,仍然存活者所占的比例。采用电话随访方式进行调查。
1.4 统计学方法所有数据经Epidata1.10双向核查输入计算机,使用SAS9.0进行统计分析,计量资料均数±标准差(±s)表示,两组患者组间各指标比较使用两独立样本t检验方法,生存率的比较使用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的血气及多导睡眠图相关指标比较A组患者治疗后血气分析指标PaO2高于B组,PaCO2和多导睡眠图指标AHI、最长呼吸暂停时间皆小于B组,其差异均有统计学意义(P<0.05),见表1。
表1 两组患者的血气及多导睡眠图相关指标比较±s)
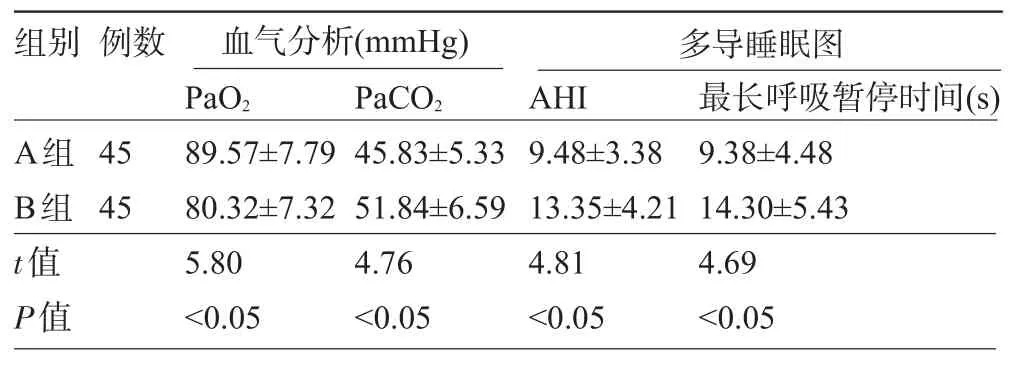
表1 两组患者的血气及多导睡眠图相关指标比较±s)
组别例数血气分析( m m H g )多导睡眠图P a O2P a C O2A H I 最长呼吸暂停时间( s ) A组B组t值P值4 5 4 5 8 9 . 5 7 ± 7 . 7 9 8 0 . 3 2 ± 7 . 3 2 5 . 8 0<0 . 0 5 4 5 . 8 3 ± 5 . 3 3 5 1 . 8 4 ± 6 . 5 9 4 . 7 6<0 . 0 5 9 . 4 8 ± 3 . 3 8 1 3 . 3 5 ± 4 . 2 1 4 . 8 1<0 . 0 5 9 . 3 8 ± 4 . 4 8 1 4 . 3 0 ± 5 . 4 3 4 . 6 9<0 . 0 5
2.2 两组患者治疗后的心肺功能比较A组患者治疗后心功能指标脑钠肽和右心室Tei指数皆低于B组,肺功能指标FEV1/FVC和PEF%皆高于B组,其差异均有统计学意义(P<0.05),见表2。
表2 两组患者治疗后的心肺功能比较(±s)
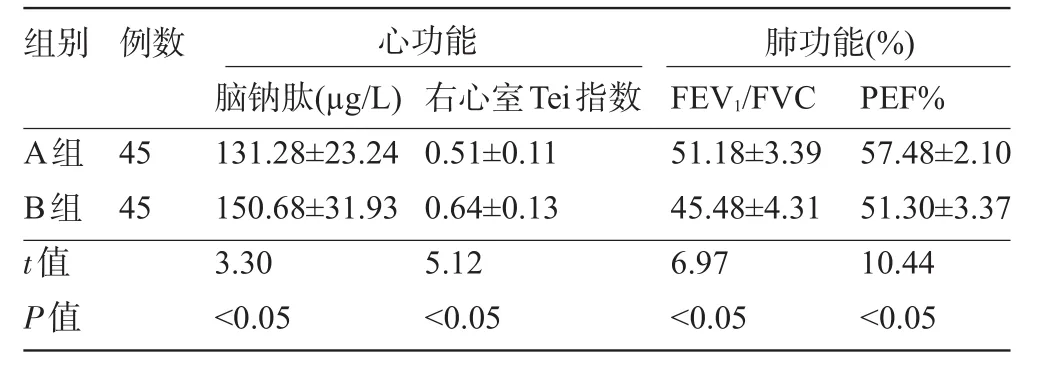
表2 两组患者治疗后的心肺功能比较(±s)
组别例数心功能肺功能( % )脑钠肽( µ g / L )右心室T e i指数F E V1/ F V C P E F % 4 5 4 5 A组B组t值P值1 3 1 . 2 8 ± 2 3 . 2 4 1 5 0 . 6 8 ± 3 1 . 9 3 3 . 3 0<0 . 0 5 0 . 5 1 ± 0 . 1 1 0 . 6 4 ± 0 . 1 3 5 . 1 2<0 . 0 5 5 1 . 1 8 ± 3 . 3 9 4 5 . 4 8 ± 4 . 3 1 6 . 9 7<0 . 0 5 5 7 . 4 8 ± 2 . 1 0 5 1 . 3 0 ± 3 . 3 7 1 0 . 4 4<0 . 0 5
2.3 两组患者治疗后的血管内皮功能比较治疗前两组患者的内皮素-1、一氧化氮和凝血酶-Ⅲ的水平比较差异均无统计学意义(P>0.05),治疗后,两组患者的上述指标均有所改善,更趋近于常模正常值,且A组患者内皮素-1水平低于B组,一氧化氮和凝血酶-Ⅲ高于B组,且更趋于正常值,见表3。
表3 两组患者治疗后的血管内皮功能相关指标比较(±s)

表3 两组患者治疗后的血管内皮功能相关指标比较(±s)
组别例数A组B组t值P值45 45内皮素-1(ng/L)治疗前47.79±4.32 48.36±4.11 0.64>0.05治疗后38.47±3.32 43.28±2.11 8.20<0.05一氧化氮(µmol/L)凝血酶-Ⅲ(OD)治疗前45.58±2.18 45.33±3.28 0.43>0.05治疗后56.58±4.49 51.17±3.27 6.53<0.05治疗前4.49±0.84 4.43±0.65 0.38>0.05治疗后5.84±0.38 5.19±0.58 6.29<0.05
2.4 两组患者随访24个月的生存率比较B组随访24个月后,生存25例,生存率为55.56%,A组生存35例,生存率为77.78%,两组比较差异有统计学意义(χ2=5.00,P<0.05)。
3 讨论
改善慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征临床症状的主要措施是纠正缺氧和二氧化碳潴留引起的酸碱平衡。针对这一目的,双水平气道正压通气采用通过压力支持通气和呼气末正压的方式,在呼吸周期的两个时相内,分别提供两种不同的压力,通气较高的IPAP和相对较低的EPAP。双水平气道正压一方面使胸内气道等压值外调,起到一个机械支架的作用,帮助患者克服气道的阻力,使肺泡通气量有所增加,提高血氧饱和度,降低二氧化碳分压。另一方面,较低的EPAP可以对抗内源性的呼气末正压,进而减少吸气作功,进而降低吸气肌群符合,有利于气道肌群的代谢和休息,有一定的修复作用[9-10]。另外,双水平气道正压通气属于非侵入性通气连接方式,并不是一直都使用,患者主观体验也相对较好,同时,其对于呼吸及循环系统的影响也较小,并减少患者可能由机械通气引发的呼吸机肺炎的发生风险。其间断性和不同气压通气的特点有利于发挥患者自主呼吸功能,对患者康复也有积极作用。
本研究结果显示,A组患者血气分析指标和多导睡眠图指标显著优于对照组(P<0.05)。血气分析作为对慢性阻塞性肺疾病监测最直接的指标,其数值的改善,提示患者病情正得到有效控制,而多导睡眠图作为监测睡眠呼吸暂停低通气综合征的金标准,其数值的改善,亦表示患者此疾病病情的有效控制[11-12]。本研究结果显示,A组患者治疗后心功能指标脑钠肽和右心室Tei指数皆低于B组,肺功能指标FEV1/FVC和PEF%皆高于B组,其差异有统计学意义(P<0.05)。此结果说明了患者心肺功能方面的变化,即使用双水平气道正压通气的A组患者经过治疗后心肺功能优于B组。此外,根据相关研究结论,在慢性阻塞性肺疾病合并阻塞性睡眠呼吸暂停低通气综合征病程中,可能合并有平滑肌细胞的增生和纤溶系统紊乱造成的血管重复,同时由于睡眠呼吸暂停低通气综合征的原因,患者夜间反复低氧,导致交感神经兴奋,肺血管反应性增强,会造成内皮功能的损伤[13-14]。本研究中,我们对患者血管内皮功能进行了比较,研究结果显示,在治疗前,两组患者内皮素-1、一氧化氮和凝血酶-Ⅲ的水平差异无统计学意义(P>0.05),经过治疗,两组患者三项指标皆有所改善,更趋近于常模正常值,在治疗后,A组患者内皮素-1水平低于B组,一氧化氮和凝血酶-Ⅲ高于B组,且更趋于正常值。本研究结果可初步证明双水平气道正压通气有保护患者血管内皮功能的作用,其可在一定程度上扩张血管,这也可能是其改善肺部气体交换和心功能的机制之一。同时,为更有效的说明双水平气道正压通气在疾病治疗及预后中的作用,我们对两组患者进行了为期24个月的随访,研究结果显示,A组患者治疗后24 h生存率高于B组,其差异有统计学意义(P<0.05)。这说明双水平气道正压通气可以有效提高慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征患者的治疗效果和预后水平。限于时间和水平的限制,我们并未对随访资料做进一步的分析和探讨,对于双水平气道正压通气治疗疾病的具体机制也未能充分证明,相关工作将在后续研究中继续展开。
综上所述,我们认为,双水平气道正压通气可以有效治疗慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征,其可改善患者临床症状,保护患者心肺功能和血管内皮功能,提高患者预后水平,值得在临床中推广使用。
[1]侯刚,尹燕,孙丽丽,等.社区35岁以上人群慢性阻塞性肺疾病流行病学患病率及危险因素研究[J].中国全科医学,2012,15 (16)∶1831-1833.
[2]洪秀琴,戴爱国,孔春初,等.湖南部分地区慢性阻塞性肺疾病流行现状调查[J].中国老年学杂志,2012,32(4)∶795-797.
[3]郑涛,张丽,田广永,等.374名货运司机鼾症和睡眠呼吸暂停低通气综合征流行病学调查[J].中华劳动卫生职业病杂志,2013, 31(6)∶422-424.
[4]张聿炜,杨宇,罗荧荃,等.慢性间歇性缺氧对脂质代谢影响机制的研究[J].中华老年医学杂志,2013,32(11)∶1238-1240.
[5]黄永麟,黄达阳,郭帅,等.阻塞性睡眠呼吸暂停低通气综合征与舒张性心力衰竭相关性研究进展[J].医学与哲学,2013,34 (10)∶12-13.
[6]郭松文,郑晶晶,陈新,等.慢性阻塞性肺疾病表型与个体化治疗[J].实用医学杂志,2013,29(17)∶2771-2773.
[7]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2007年修订版)[J].中华内科杂志,2007,46(3)∶254-261.
[8]中华医学会呼吸病学分会睡眠呼吸障碍学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)[J].中华结核和呼吸杂志,2012,35(1)∶9-12.
[9]陈中华.序贯性机械通气治疗COPD所致严重呼吸衰竭治疗切换点时间窗的研究[J].海南医学,2012,23(8)∶4-6.
[10]惠波,许文亮,邵一兵,等.急性心力衰竭应用BiPAP呼吸机疗效分析[J].现代生物医学进展,2012,12(6)∶1133-1136.
[11]吴锋,成奇明,周玉彬,等.多导睡眠图仪选择性监测与分析系统的研制[J].中国生物医学工程学报,2011,30(1)∶88-92.
[12]王海鱼,陈爱华,贺献芝,等.顽固性高血压与阻塞性睡眠呼吸暂停低通气综合征相关性研究[J].中国全科医学,2012,15(29)∶3329-3331.
[13]张杰,马晋,张颖,等.老年慢性阻塞性肺疾病急性加重期诊断与病情评估中血管内皮因子的应用价值[J].中国全科医学, 2013,16(28)∶3317-3320.
[14]张伟,谷明明,孙璐璐,等.COPD大鼠肺血管重构与气管重塑的实验研究[J].安徽医科大学学报,2013,48(3)∶245-248.
Effect of bi-level positive airway pressure in the treatment of obstructive chronic obstructive pulmonary disease complicated with obstructive sleep apnea hypopnea syndrome.
MENG Dan,XU Chuan-fan,CHEN Pei-sheng,ZHANG Xiao-yan.Department of Respiratory Medicine,the Second People's Hospital of Zhuhai,Zhuhai 519020,Guangdong,CHINA
ObjectiveTo investigate the effect of bi-level positive airway pressure in the treatment of chronic obstructive pulmonary disease(COPD)complicated with obstructive sleep apnea hypopnea syndrome(OSAHS).MethodsNinety patients with COPD complicated with OSAHS were randomly divided into group A and group B. On the basis of conventional clinical treatment,bi-level positive airway pressure was used in group A,and continuous positive airway pressure was applied in group B.The blood gas analysis,polysomnography(PSG),cardiopulmonary function,the indexes of endothelial cell function and follow-up results in the 24 mouths were compared between the two groups.ResultsGroup A had significantly better results in blood gas analysis(PaO2,PaCO2),PSG(apnea hypopnea index,the longest apnea time),cardiopulmonary function(brain natriuretic peptide,right ventricular Tei index, FEV1/FVC,PEF%),and endothelial cell function(endothelin 1,NO,thrombinⅢ),compared with group B.During the follow-up,the survival rate of group A was significantly higher than that of group B.ConclusionBi-level positive airway pressure has significant clinical effects in the treatment of COPD complicated with OSAHS,which can improve the clinical symptoms,protect cardiopulmonary function and endothelial cell function,as well as improve prognosis.
Bi-level positive airway pressure;Chronic obstructive pulmonary disease(COPD);Obstructive sleep apnea hypopnea syndrome(OSAHS)
R563
A
1003—6350(2015)12—1742—03
2014-09-03)
孟丹。E-mail:dan96451@163.com
doi∶10.3969/j.issn.1003-6350.2015.12.0624

