麻疹和川崎病患儿的临床特点及误诊分析
林 菁,朱炜春,胡 丹,谭丽丽,王周菊
(广州市第八人民医院儿科,广东 广州 510440)
麻疹和川崎病患儿的临床特点及误诊分析
林 菁,朱炜春,胡 丹,谭丽丽,王周菊
(广州市第八人民医院儿科,广东 广州 510440)
目的 探讨麻疹和川崎病患儿的临床特点,分析其误诊原因。方法回顾分析我院2012年1月至2014年10月期间收治的515例疑似麻疹患儿的临床诊治资料。结果515例疑似麻疹患儿中482例最终确诊为麻疹,33例误诊,占6.41%(33/515),其中12例为川崎病,21例为麻疹合并川崎病。482例麻疹患儿IgM抗体均呈阳性,血常规检查显示120例白细胞低于4×109/L,占24.90%(120/482),肝功能检查157例AST升高,占32.57% (157/482),肾功能无异常。12例川崎病患儿中10例外周白细胞升高,占83.33%(10/12),9例C反应蛋白升高,占75.00%(9/12),9例血小板计数升高,占75.00%(9/12),5例肺纹理增粗,占41.67%(5/12),心脏彩超显示2例冠状动脉扩张,占16.67%(2/12)。21例川崎病合并麻疹患儿IgM抗体均呈阳性,均伴随C反应蛋白升高,血常规检查18例中性粒细胞升高,占85.71%(18/21),18例血小板计数升高,占85.71%(18/21);影像学检查显示7例肺纹理增粗,占33.33%(7/21),心脏彩超显示6例冠状动脉扩张,占28.57%(6/21)。结论川崎病和麻疹患儿临床体征均相似,易出现误诊。临床应加强对实验室检查指标、心脏彩超、胸部X线、临床体征的综合分析,提高疾病确诊率。
麻疹;川崎病;临床特点;误诊
麻疹是由麻疹病毒诱发的急性出疹性传染病,具有传染性强的特点。近年来随着麻疹疫苗的接种的广泛使用,其发病率大幅下降。但受到接种失败、接触麻疹患儿等因素的影响,我市仍存在散发病例。麻疹患儿发病期间,临床症状主要表现为发热、皮肤有红色斑丘疹、上呼吸道炎症等。有研究表明,川崎病临床体征与麻疹症状相似,易增加疾病诊断难度[1]。有学者指出,川崎病与麻疹临床症状均可表现为皮疹,但两者治疗方式及预后存在明显差异,若未进行有效治疗,可能影响患儿的预后和生存质量。本文主要分析了麻疹和川崎病的临床特点、误诊原因及鉴别诊断的方式,以提高疾病确诊率,现报道如下:
1 资料与方法
1.1 一般资料 选取我院2012年1月至2014年10月收治的515例疑似麻疹患儿作为研究对象,其中男性284例,女性231例,年龄6个月~11岁,平均(4.29±1.17)岁。202例有疫苗免疫史,313例无疫苗接种史。482例最终确诊为麻疹,33例误诊,误诊患者中麻疹合并川崎病21例,川崎病12例。
1.2 诊断标准
1.2.1 麻疹诊断标准 参照《诸福棠实用儿科学》[2]:(1)与麻疹患儿有接触史;(2)发热及上呼吸道卡他症状;(3)全身皮肤见红色斑丘疹;皮疹自面部扩展至全身,3~5 d内波及全身;(4)发病2~3 d内口腔内有麻疹黏膜斑;(5)急性期麻疹抗体lgG抗体呈阴性,恢复期转为阳性;(6)鼻咽标本或尿液标本中含麻疹病毒;(7)6周内未接种麻疹疫苗但血清内有麻疹lgM抗体。具备(1)(2)(3)为疑似病例,同时具有(4)(5)(6)中任一项可诊断为麻疹。
1.2.2 川崎病诊断标准 参照川崎病专题讨论会纪要[3]:(1)发热时间≥5 d;(2)双眼结膜均呈充血状;(3)皮肤上可见密集性红斑、皮疹;(5)口唇呈绛红色、龟裂,杨梅舌,口腔内呈弥漫性充血状;(6)颈部有明显单侧淋巴结肿胀(非化脓性),直径≥1.5 cm;(7)急性期手掌、足底端呈潮红、硬肿样,恢复期趾端甲床可见处膜样蜕皮。符合上述5种及以上征象可诊断为川崎病。
1.3 临床诊断 分析515例患儿的临床特点;行空腹静脉采血2 ml,行血常规、肝肾功能等检查;行心脏彩超、X线胸片等辅助检查。
1.4 治疗 515例患儿初诊为麻疹后均予利巴韦林针剂治疗,218例加用喜炎平注射液治疗;合并发热者取退热药物治疗;合并喉炎或下呼吸道感染者,遵医嘱行雾化吸入治疗。
1.5 观察指标 (1)分析515例患儿治疗转归;(2)观察川崎病、麻疹合并川崎病的临床特点;(3)记录麻疹、川崎病、麻疹合并川崎病患儿年龄、发病时间;(4)观察麻疹、川崎病、麻疹合并川崎病患儿实验室指标。
2 结果
2.1 治疗转归 515例患儿经对症治疗后,其中482例症状好转,确诊为麻疹,均痊愈出院,无一例留院观察,随访1~3个月,无一例症状复发;33例患儿经治疗后症状未得到有效控制,经再次实验室检查发现12例为川崎病,另21例为麻疹合并川崎病。
2.2 临床症状
2.2.1 麻疹临床症状 482例均表现为不同程度皮疹、发热、眼结膜充血、红色斑丘疹等,457例食欲下降,占94.81%(457/482);304例口腔柯氏斑,占63.07%(304/482);361例体温高于39℃,占74.90% (361/482);459例精神不振,占95.23%(459/482);192例肺部湿啰音,占39.83%(192/482);128例恢复期可见糠麸样脱屑,占26.56%(128/482)。
2.2.2 川崎病临床症状 12例川崎病患儿均表现全身红色斑疹或水肿性红斑、发热症状;10例患儿体温高于39℃,占83.33%(10/12);10例口唇呈绛红、皲裂状,占83.33%(10/12);11例眼结膜充血,占91.67%(11/12);5例川崎病急性期出现手足肿硬症状,占41.67%(5/12);8例合并咳嗽,占66.67%(8/12);6例颈部淋巴结增大,占50.00%(6/12)。
2.2.3 麻疹合并川崎病临床症状 21例麻疹合并川崎病入院时均伴随发热、眼角膜产充血、咽喉充血、皮肤上出现密集斑丘疹、淋巴结肿大;18例体温高于39℃,占85.71%(18/21);20例杨梅舌,占95.24% (20/21);17例口腔柯氏斑,占80.95%(17/21);19例手足肿硬,占90.48%(19/21)。
2.3 发病年龄及发病时间 麻疹、川崎病及麻疹合并川崎病均以0.5~1岁患儿的发病率最高,均可四季发病,见表1。
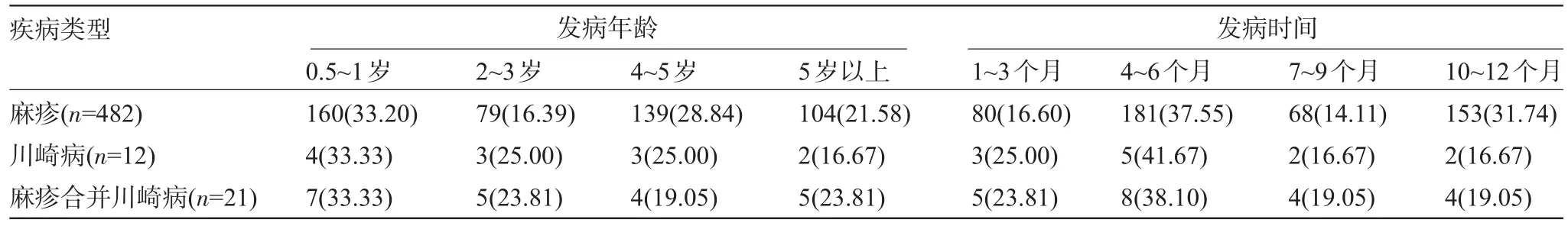
表1 三组发病年龄及发病时间比较[例(%)]
2.4 实验室检查
2.4.1 麻疹 麻疹抗体lgM检查均呈阳性;120例白细胞低于4×109/L,占24.90%(120/482),其余未见异常;肝功能检查显示157例AST升高,占32.57% (157/482),肾功能检测未见异常。
2.4.2 川崎病 10例外周白细胞升高,占83.33% (10/12);9例血小板计数升高,占75.00%(9/12);6例血沉增快,占50%(6/12);9例C反应蛋白升高,占75.00%(9/12)。X线胸片检查,5例肺纹理增粗,占41.67%(5/12);心脏彩超显示2例冠状动脉扩张,占16.67%(2/12)。
2.4.3 麻疹合并川崎病 麻疹抗体lgM检查呈阳性,肝、肾功能正常。21例患儿均伴随C反应蛋白升高;18例中性粒细胞升高,占85.71%(18/21);18例血小板计数升高,占85.71%(18/21)。X线胸片检查结果显示,7例肺纹理增粗,占33.33%(7/21);心脏彩超显示6例冠状动脉扩张,占28.57%(6/21)。
3 讨论
麻疹是由麻疹病毒诱发的急性发疹性呼吸道传染疾病,传染性较强,发病期间会伴随发热、皮肤丘疹、结膜充血等症状。近年来,随着麻疹减毒活疫苗接种范围的扩大,大面积发病较为少见。川崎病由1967年日本川崎富首次提出,是由急性全身中小动脉炎诱发的疾病,5岁以下儿童发病率较高。发病期临床症状以发热、口腔黏膜充血、手足红斑、皮疹等为主,与麻疹较为相似。有研究表明,虽然麻疹和川崎病临床症状较为相似,但两种疾病的治疗方案存在明显差异,若治疗不当,可能影响预后生存质量[3-4]。
本研究中482例麻疹患儿例均伴随不同程度皮疹、发热、眼结膜充血、红色斑丘疹等症状。12例川崎病患儿表现为全身红色斑疹或水肿性红斑、发热症状,10例体温高于39℃,占83.33%;11例眼结膜充血,占91.67%。可见,麻疹和川崎病均表现为发热、眼球结膜充血,发病后红斑、皮疹等出现时间较为相似,易出现误诊;麻疹属于呼吸道传染性疾病,但部分患儿有疫苗接种史,且无明确与麻疹患儿接触史,易出现误诊;部分麻疹患儿发病类型为不典型麻疹,发病期间未出现口腔黏膜斑,皮疹消退后无色素沉着,可能误诊为川崎病[5];冠状血管病变是川崎病常见的伴随疾病,但症状出现较晚,且部分川崎病患儿无冠状血管病变表现,易误诊为麻疹;此外,出现发热或明显呼吸道反应也可能误诊为呼吸道感染。川崎病患儿发病期间出现持续发热症状,部分医院可能在未明确病因的前提下予激素治疗,发热可能得到有效控制,掩盖了疾病原本的症状[6]。有学者指出,对川崎病认识不足也是疾病误诊的重要原因之一。临床工作中应提高对不典型麻疹和不典型川崎病的认识,加强流行病学分析,并取血液标标本行病毒血清抗体检验,提高检查准确率。在本研究中,入院后了解患儿的病史,记录患儿出疹时间、症状发生顺序、发病史等,两组临床体征均表现为结膜充血、发热、红疹等症状,麻疹患儿发病期会伴随眼睑红肿、畏光,下眼睑边缘可见一条充血横线[7],但川崎病无眼睑无分泌物流出,可将此作为临床诊断的麻疹的重要鉴别症状之一。予抗病毒治疗后症状无明显改善者,如:伴随精神萎靡或疾病病因不明者,则提示患儿疑似患川崎病,可及时行心脏彩超观察冠状动脉扩张情况,可取丙种球蛋白行试验性治疗[8]。本组研究中482例麻疹患儿中有120例白细胞低于4×109/L,占24.70%,其余未见异常。12例川崎病患儿中10例外周白细胞在上升,占83.33%。有研究表明,麻疹为自限性疾病,发病期间白细胞无明显变化;而川崎病的主要病理为全身血管炎,发病早期白细胞、血小板、C反应蛋白均会呈明显升高趋势,可将此作为鉴别诊断川崎病和麻疹的辅助指标[9]。大量研究结果显示,因川崎病发病期可能出现冠状动脉病变,可尽早对发病病因不明患儿行心脏彩超检查,并结合临床体征进行疾病确诊[10]。
综上所述,麻疹和川崎病四季均可发病,且临床症状较为相似,临床可加强对患儿病史、临床症状、出疹时间,及时行心脏彩超及血小板、C反应蛋白等实验室检查,必要时可予人免疫球蛋白等药物行试验性治疗,降低误诊率。
[1]王 洪,何 燕.川崎病误诊为麻疹1例报告[J].西南国防医药, 2013,23(3):311.
[2]王玉文,蒙秉新.川崎病误诊2例[J].中国皮肤性病学杂志,2010, 24(3):283-284.
[3]梁翊常.皮肤黏膜淋巴结综合征[M]//吴瑞萍,胡亚美,江载芳.诸福棠实用儿科学.6版.北京:人民卫生出版社,1996:687-694.
[4]《中华儿科杂志》编辑委员会,中华医学会儿科学分会心血管学组,中华医学会儿科学分会免疫学组.川崎病专题讨论会纪要[J].中华儿科杂志,2007,45(11):826-830.
[5]Mirza SJ,Mohammed KO,Daslaib FO.Myocardial infarction in a young man due to coronary artery aneurysms after an undiagnosed Kawasaki disease[J].Journal of Emergency Medicine,2013,9(12): 159-160.
[6]于 扬,郭淑艳,任 虹,等.川崎病16例误诊分析[J].中国妇幼保健,2012,27(36):6067-6068.
[7]周雅娟,孙 璐,于宪一,等.成人川崎病1例报告[J].中南大学学报(医学版),2012,37(4):431-432.
[8]Williams CL,Sathe NA,Krishnaswami S,et al.A systematic review of validated methods for identifying Kawasaki disease using administrative or claims data[J].Vaccine,2013,31(Suppl 10):k28-33.
[9]孙树萍,庞兴国,武丽霞,等.川崎病误诊12例分析[J].中国误诊学杂志,2010,10(10):2295.
[10]李翠衡.麻疹误诊为麻疹样药疹1例[J].中国医药导报,2010,7 (28):122-128.
R725.9
B
1003—6350(2015)14—2144—03
10.3969/j.issn.1003-6350.2015.14.0773
2015-01-26)
林 菁。E-mail:gdlinez@163.com

