中西医结合治疗慢性肾脏病3期2 5例临床研究
张晓丹 刘 琦 江 冰 叶玉妹
(上海市第七人民医院,上海200317)
慢性肾脏病(CKD)是一组临床综合征,可以由各种疾病引起。在CKD 3期,肾小球滤过率(GFR)逐渐下降,现代医学以饮食疗法和控制血压、血糖、血脂,纠正并发症等治疗手段来延缓病程的进展,但就目前的研究报道来看仍未取得突破性进展。本研究采用上海市名中医叶景华的验方肾衰乙方与灌肠乙方,以口服与直肠滴入联合用药的方法,观察中药对早中期CKD的疗效,现将结果报道如下。
1 临床资料
1.1 一般资料 选取2011年8月至2013年5月就诊于上海市第七人民医院传统医学科及肾内科明确诊断为CKD 3期的住院患者50例,按照随机平行对照原则,选取随机数字表中随机数,分为治疗组和对照组,每组25例。2组患者一般情况见表1,差异无统计学意义(P>0.05),具有可比性。
表1 治疗组与对照组患者一般情况比较(±s)

表1 治疗组与对照组患者一般情况比较(±s)
组别 例数 性别(男/女)体重(kg)57.47±3.05 164.93±1.79 60.27±2.61 162.33±1.68年龄(岁)身高(cm)治疗组对照组25 11/14 65.40±2.30 25 10/15 68.00±1.94
1.2 诊断及纳入标准
1.2.1 西医诊断标准 符合CKD定义及CKD 3期分期诊断标准, 即 30mL·min-1·1.73m-2≤GFR<60mL·min-1·1.73m-2,且目前无肾功能急性恶化。
1.2.2 中医辨证标准 参考《中药新药临床研究指导原则》[1]163,均辨为脾肾亏虚兼湿浊证。
1.2.3 纳入标准 (1)符合CKD 3期西医诊断标准;(2)符合脾肾亏虚兼湿浊证的中医辨证标准;(3)年龄在18~70岁之间,性别不限,有良好的依从性;(4)知情同意,志愿受试。凡符合上述标准者,可纳入本研究,以上1项为“否”者不能纳入。
2 治疗方法
2.1 对照组 予常规基础治疗。饮食:优质低蛋白(0.6~0.75g·kg-1·d-1)、低钠(<6g/d)、低脂(胆固醇摄入低于200mg/d)饮食。积极治疗原发病:控制血压、血糖,降压药物为贝那普利片(洛汀新,北京诺华制药公司生产)10mg口服,1次/d。纠正可能有的酸中毒或电解质紊乱:碳酸氢钠片(上海黄海制药有限责任公司生产)1.0g口服,3次/d。纠正贫血:重组人促红细胞生成素针(沈阳三生制药有限责任公司生产)1万单位皮下注射,1次/周 (血红蛋白<80g/L)。改善肾灌注:丹参注射液(正大青春宝药业有限公司)30mL 静滴,1次/d。
2.2 治疗组 在对照组治疗的基础上,予肾衰乙方(制大黄 10g,土茯苓 15g,徐长卿 15g,留行子 10g,陈皮 10g,半夏 10g,黄芪 30g,当归 10g,灵芝 30g,葫芦巴 30g,黄连 5g)口服,每日 1 剂,200mL/袋,早、晚各温服1袋;予灌肠乙方(生大黄20g,土茯苓50g,生煅牡蛎(各)30g,熟附子 10g,留行子 30g)直肠滴入,每日1剂,200mL/剂,每周5次,由专门护士进行操作。上述中药煎剂均由本院中药房统一煎煮。
2组均以治疗3周为1个疗程,1个疗程后评估疗效并检测观察指标。
3 疗效观察
3.1 中医证候疗效评定标准 参考《中药新药临床研究指导原则》[1]167拟定。临床痊愈:中医临床症状、体征消失或基本消失,证候积分减少≥95%;显效:中医临床症状、体征明显改善,证候积分减少≥70%;有效:中医临床症状、体征均有好转,证候积分减少≥30%;无效:中医临床症状、体征均无明显改善,甚或加重,证候积分减少不足30%。证候积分减少率的计算公式采用尼莫地平法:[(治疗前积分-治疗后积分)/治疗前积分]×100%。
3.2 肾功能指标 尿素氮(BUN)、血肌酐(Scr)、胱抑素 C(CysC)。
3.3 统计学方法 采用SPSS13.0统计软件分析。定量资料以(±s)表示,满足正态分布条件下,组间方差齐用成组t检验,方差不齐用t检验,组内用配对t检验;不满足正态分布条件,采用非参数检验。2组疗效比较采用秩和检验。假设检验均采用双侧检验,所得P<0.05将认为所检验的资料差异有统计学意义,P<0.01则认为差异有显著统计学意义。
3.4 治疗结果
3.4.1 2组患者中医证候疗效比较 见表2。

表2 治疗组与对照组患者中医证候疗效比较 例(%)
3.4.2 治疗前后2组患者肾功能指标比较 见表3。
表3 治疗组与对照组患者治疗前后肾功能指标比较(±s)
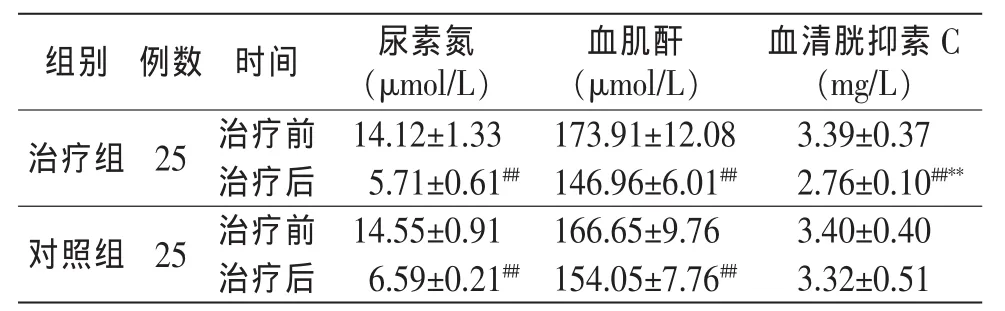
表3 治疗组与对照组患者治疗前后肾功能指标比较(±s)
注:##与本组治疗前比较,P<0.01;**与对照组治疗后比较,P<0.01。
组别 尿素氮(μmol/L)血肌酐(μmol/L)治疗组对照组25 25例数 时间治疗前治疗后治疗前治疗后血清胱抑素C(mg/L)14.12±1.33 173.91±12.08 3.39±0.37 5.71±0.61## 146.96±6.01## 2.76±0.10##**14.55±0.91 166.65±9.76 3.40±0.40 6.59±0.21## 154.05±7.76## 3.32±0.51
4 讨论
文献研究显示,目前中药治疗慢性肾衰竭以口服、组合(口服+灌肠)和灌肠疗法最为常见[2]。与应用单一方法治疗相比,综合治疗的疗效更为显著。而通过许多研究者的大量临床试验证明,用中药灌肠剂治疗CKD,确实能够延缓肾损害进程[3-4]。
肾衰乙方及灌肠乙方为上海市名中医叶景华依据“病证结合”和“中药内外治结合”理论,经多年临床实践总结而成。肾衰乙方主治脾肾亏虚兼湿浊证CKD患者,扶正与驱邪并重,扶正药组健脾益肾,驱邪药组泄浊通络,同时佐以半夏、陈皮兼顾胃气。灌肠乙方以生大黄为君药,荡涤肠胃,推陈出新,通利水道;辅以牡蛎收涩,取其泻收同用之功;同时伍以熟附片、留行子、黄柏、土茯苓等。诸药合用,共奏温利下焦、化瘀散结之效。六腑“以通为用”,“以降为顺”,对CRF溺毒内生,蕴积肠胃致腑气不通者,该联合疗法可起通腑泄浊而不伤正之效。
本研究结果显示,采用中药口服加灌肠联合西医常规基础疗法治疗CKD,较单用西医常规基础治疗可以更显著地改善CKD 3期患者的症状,从而提高患者的生存质量。在改善肾功能方面,治疗组不仅对于Scr、BUN等小分子尿毒症毒素有降低作用,还对CysC这类中分子物质也有显著降低作用,而对照组对后者的影响却并不显著。CysC是内源性半胱氨酸蛋白酶抑制剂,分子量为13KD,广泛存在于各种体液中,肾脏是清除循环中胱抑素C的唯一脏器,可经过肾小球自由滤过,在近曲小管被重吸收和降解[5],故可作为评价肾功能损伤较为稳定的指标。本研究结果表明,“通腑泄浊”的中药联合疗法,尤其是中药的保留灌肠疗法,可显著增加CysC的排泄。推断其可能的机制:随着CKD患者肾功能的下降,许多代谢产物包括尿毒症毒素不能经肾脏排泄而蓄积体内,通过肠壁血管进入肠道,以及CKD影响消化道造成正常肠黏膜屏障的破坏,激活炎症免疫反应,产生肠源性内毒素引起肠道环境中毒素的蓄积。而中药联合疗法一是通过增加大便量,经肠道途径增加CysC的排出量;二是利用肠黏膜半透膜特性,通过弥散和渗透的类似透析的原理清除CysC;三是中药经肠道黏膜吸收后通过改善肾功能提高CysC的排泄率。针对这些推断今后还需要设计实验加以验证。
综上所述,本研究证明中医药内外治联合应用的疗法可有效改善CKD 3期患者肾功能,中医临床疗效明显。但是由于本研究为短期疗效观察,该疗法对CKD患者的长期预后及终点事件发生的影响还需要进一步加以研究。
[1] 郑筱萸.中药新药临床研究指导原则(试行).北京:中国医药科技出版社,2002
[2] 吕佩佳,魏连波,陈香美,等.中医药治疗慢性肾衰竭的系统分析.中国中西医结合肾病杂志,2013,14(8):701
[3] 郑海生,贺敏,蒋健,等.中药复方为主的灌肠法治疗慢性肾功能衰竭的 meta 分析.辽宁中医杂志,2008,35(11):1650
[4] 郑海生,王荣,刘凯.中医固脾肾结合灌肠法与包醛氧淀粉治疗慢性肾功能衰竭的meta分析.时珍国医国药,2013,24(4):998
[5] 王海燕.肾脏病学.北京:人民卫生出版社,2008:440

