前列腺增生症合并膀胱结石的手术方式选择
郭一俊,杨 鲲,陈向东
(上海市静安区中心医院,复旦大学附属华山医院静安分院泌尿外科,上海 200040)
·临床研究·
前列腺增生症合并膀胱结石的手术方式选择
郭一俊,杨 鲲,陈向东
(上海市静安区中心医院,复旦大学附属华山医院静安分院泌尿外科,上海 200040)
目的 探讨良性前列腺增生症合并直径>3 cm膀胱结石的手术方式的选择。方法 回顾性分析我院从2008年2月~2014年6月良性前列腺增生症合并膀胱结石患者的临床资料,选取了膀胱结石>3 cm,按膀胱结石碎石取石方式不同分为两组。A组:耻骨上小切口膀胱切开取石联合PKEP。 B组:经尿道钬激光碎石取石联合等离子前列腺剜除术(PKEP)。比较两组患者的一般资料、手术时间、出血量、术后膀胱结石残留、并发症发生情况和术后排尿情况。结果 80例患者纳入研究,所有患者手术均成功,A组40例,B组40例,两组患者年龄、结石直径、前列腺大小、术前泌尿系感染及术前国际前列腺症状评分均无统计学意义(P>0.05)。A组的碎石取石时间和总手术时间较B组短,A组术后泌尿系感染、术中术后出现低体温、术后膀胱结石残留均低于B组,有统计学意义(P<0.05)。两组均无电切综合征、大出血、二次手术等严重并发症。结论 前列腺增生症合并膀胱结石,如膀胱结石直径>3 cm,采用耻骨上小切口膀胱切开取石联合PKEP是安全、有效的方法,可缩短手术时间,减少术后膀胱结石残留,减少术中术后并发症,值得临床推广。
前列腺增生;膀胱结石;等离子前列腺剜除术;钬激光碎石术
良性前列腺增生(benign prostatic hyperplasia,BPH)是引起中老年男性排尿障碍原因中最为常见的一种良性疾病[1]。继发性膀胱结石是其常见的合并症之一,是BPH的手术指征。自2008年2月至2014年6月,我们采用耻骨上小切口膀胱切开取石联合等离子前列腺剜除术(plasmakinetic enucleation of prostate,PKEP)治疗BPH合并直径>3 cm膀胱结石患者,并与同期经尿道腔内碎石取石联合等离子前列腺剜除术的方法作对比,比较两种手术方式的安全性及有效性。现报道如下。
1 资料与方法
1.1 一般资料
1.1.1 病例选择 纳入标准:术前均有前列腺增生的典型表现,均有不同程度的排尿困难、尿痛、尿路感染、血尿、尿流中断,急性尿潴留病史。所有病例都经直肠指诊、B超、CT尿路造影(computer tomography urology,CTU)、泌尿系平片(kidney ureter bladder,KUB)检查,证实为前列腺增生合并膀胱结石(直径>3 cm)。根据尿常规及中段尿培养,术前有泌尿系感染患者予以抗感染治疗后再行手术。排除标准:BPH合并膀胱结石(直径<3 cm)。尿动力学提示有逼尿肌收缩无力或神经源性膀胱合并膀胱结石。伴有膀胱巨大憩室合并膀胱结石的患者。PSA增高,前列腺穿刺活检明确为前列腺癌。合并心脑血管疾病不适合行手术治疗的患者。
1.1.2 分组 按膀胱结石碎石取石方式不同,分为两组。A组:耻骨上小切口膀胱切开取石联合PKEP。 B组:经尿道钬激光碎石取石联合PKEP。术前合并内科疾患的患者进行内科治疗,使病情稳定,尿潴留患者留置导尿或耻骨上膀胱造瘘。合并感染患者应用抗生素治疗。统一观察分析两组患者一般资料:年龄、结石大小、前列腺体积(0.523×前列腺三径乘积)、国际前列腺症状评分、最大尿流率;术中评价指标:取石时间、前列腺剜除时间、前列腺手术时间、总手术时间、出血量(采用Desmonol比色法,术后出血量(L)=冲洗液用量(L)×术后冲洗液总血红蛋白浓度/术前总血红蛋白浓度)、术中低体温、术中输血、术后最大尿流率。术后并发症发生情况:泌尿系感染、电切综合征、尿道狭窄、结石残留、尿失禁。
1.2 治疗方法
1.2.1 手术设备 ScanMed等离子发生器及电切镜系统,大族钬激光发生器及光导纤维,生理盐水作为工作介质和冲洗液。
1.2.2 手术方法 所有患者采用截石位,连续硬膜外麻醉或者是全身麻醉。将等离子电切镜直视下进入尿道,观察观察尿道、膀胱、前列腺、结石的数目、大小,注意膀胱有无肿瘤、憩室。①A组:换电切工作手件和铲形电极。等离子发生器功率为电切160 W,电凝80 W。使用推切分离技术识别并显露外科包膜层,在增生腺瘤与外科包膜层之间隙,用铲形电极将增生腺瘤从外科包膜内侧分离,或镜鞘尖端抵住增生腺瘤纵向移动及左右摆动将腺瘤剥离剜除,并悬吊于膀胱颈12点处,最后将膀胱颈12点处腺体组织切断,将剜除的前列腺完整腺瘤,不切碎,推入膀胱。注意保持膀胱颈完整。前列腺窝处创面充分止血。留置F22三腔气囊导尿管,气囊注水25 mL。生理盐水持续冲洗膀胱。患者截石位转为平卧位,取耻骨上纵行切口3.0 cm,依次切开皮肤、皮下组织、腹直肌前鞘。分离腹直肌,暴露膀胱,组织钳提起膀胱壁,切开膀胱前壁,直视下用卵圆钳取出膀胱结石及剜除的前列腺腺瘤。2-0可吸收线全层缝合膀胱壁。顺次关闭腹壁各层。术后3~5 d拔除导尿管。②B组:将钬激光光导纤维沿可视鞘芯插管通道穿入置入膀胱内,对准结石,设置功率为40 W,将结石击碎成直径小于5 mm。退出可视鞘芯及膀胱镜,用Ellic经外鞘冲出碎石。检查膀胱内有无结石残留,膀胱有无损伤。依次退出激光光纤、可视鞘芯。前列腺的处理同A组,在将前列腺剜除的腺体悬吊于膀胱颈12点处后,用电切环行无血切割,将前列腺组织切碎,用Ellic冲洗器冲出前列腺碎块组织。术闭留置F22三腔气囊导尿管,气囊注水25 mL。生理盐水持续冲洗膀胱。术后3~5 d拔除导尿管。
1.2.3 术后处理 患者术后膀胱持续冲洗12~24 h。静脉抗生素感染治疗3~5 d。术后2 d复查KUB。术后3~5 d拔除导尿管。出院后每周定期门诊随访1月。第2月起,每月门诊随访至半年。平均随访时间(4.5±1.1)月。
2 结 果
2.1 两组患者一般临床资料比较80例患者纳入本研究,所有手术均成功。A组40例,B组40例。80例患者手术时均发现膀胱内存在不同程度的小房小梁结构。伴有散在多发小憩室者A组9例,B组7例。两组年龄、结石大小、前列腺体积、术前泌尿系感染、国际前列腺症状评分无统计学差异(P>0.05,表1)。
2.2 两组患者术中指标比较A组耻骨上膀胱切开取石,碎石取石时间、前列腺手术时间和手术总时间均较B组明显缩短,差异具有统计学意义(P<0.05,表2)。B组患者中,由于手术时间过长,冲洗液持续循环冲洗因素,有5例出现术中体温过低,低至35℃。A组中无体温过低。两组术中均未输血,出血量的差异无统计学意义。
2.3 两组患者术后并发症发生情况A组泌尿系感染患者2例,B组9例,差异有统计学意义。A组术后复查KUB无结石残留。B组术后复查KUB提示有8例患者膀胱内残留小结石,差异有统计学意义。B组中残留结石约4~6 mm,其中6例合并膀胱憩室,均未行二次手术取石治疗。随访时间内,残留结石均自行排出。两组尿道狭窄、术后最大尿流率差异无统计学意义(表3)。两组术中术后均未发生电切综合征。
表1 两组病例一般资料比较
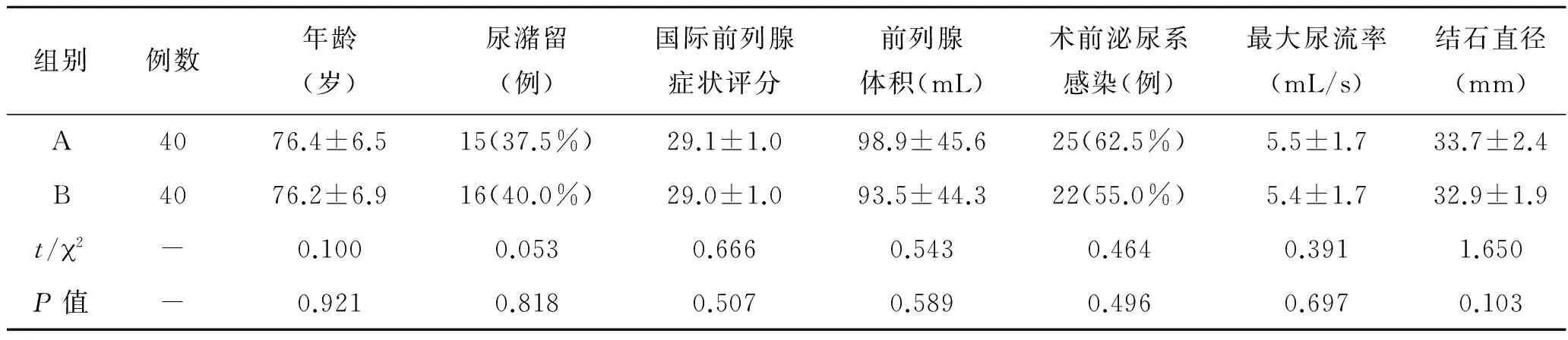
组别例数年龄(岁)尿潴留(例)国际前列腺症状评分前列腺体积(mL)术前泌尿系感染(例)最大尿流率(mL/s)结石直径(mm)A4076.4±6.515(37.5%)29.1±1.098.9±45.625(62.5%)5.5±1.733.7±2.4B4076.2±6.916(40.0%)29.0±1.093.5±44.322(55.0%)5.4±1.732.9±1.9t/ 2-0.1000.0530.6660.5430.4640.3911.650P值-0.9210.8180.5070.5890.4960.6970.103
表2 两组病例手术资料比较
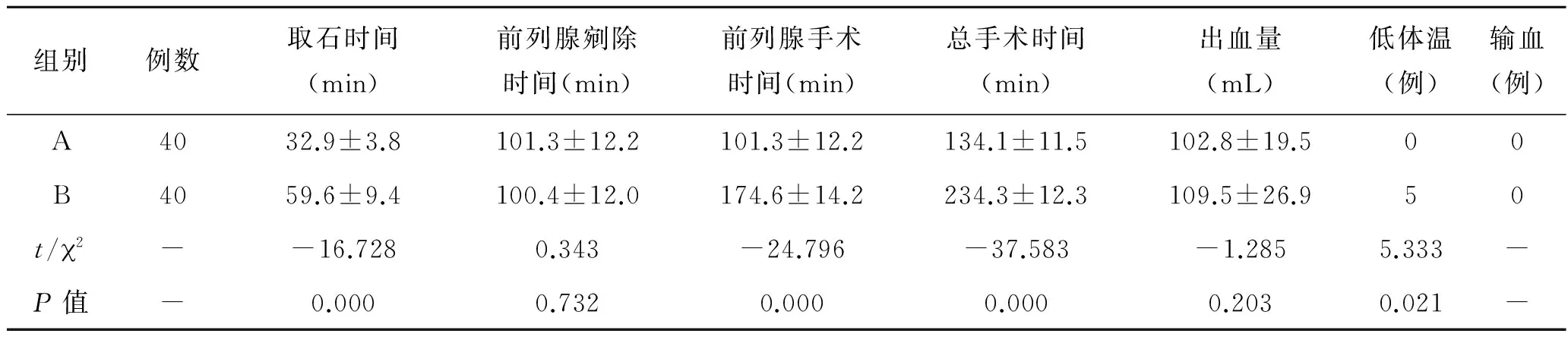
组别例数取石时间(min)前列腺剜除时间(min)前列腺手术时间(min)总手术时间(min)出血量(mL)低体温(例)输血(例)A4032.9±3.8101.3±12.2101.3±12.2134.1±11.5102.8±19.500B4059.6±9.4100.4±12.0174.6±14.2234.3±12.3109.5±26.950t/ 2--16.7280.343-24.796-37.583-1.2855.333-P值-0.0000.7320.0000.0000.2030.021-
表3 两组病例术后并发症及排尿情况比较
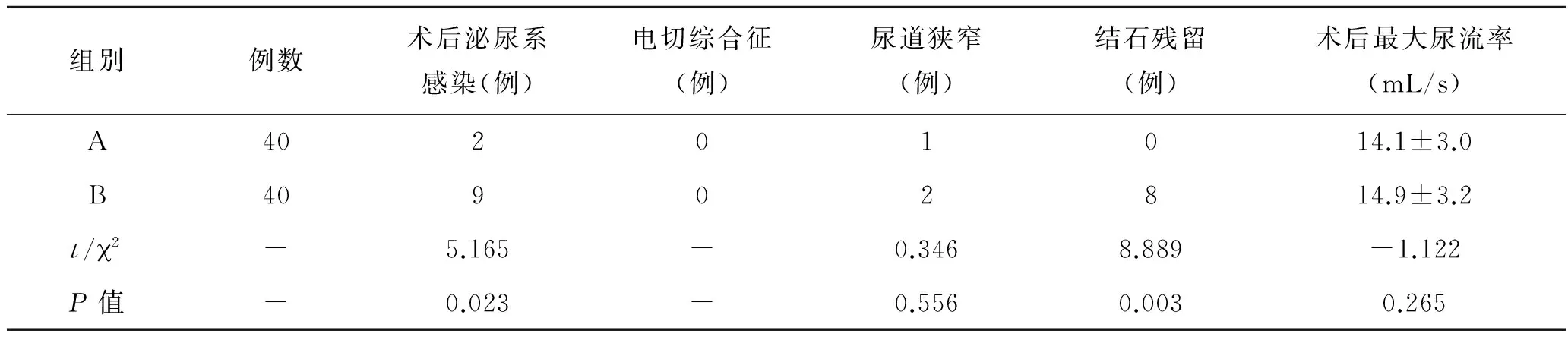
组别例数术后泌尿系感染(例)电切综合征(例)尿道狭窄(例)结石残留(例)术后最大尿流率(mL/s)A40201014.1±3.0B40902814.9±3.2t/ 2-5.165-0.3468.889-1.122P值-0.023-0.5560.0030.265
3 讨 论
大约10%的BPH患者会同时并发膀胱结石[2]。BPH引起下尿路梗阻导致尿中晶体、细胞、微结石滞留于膀胱以及膀胱继发感染是结石形成的主要原因之一。对于BPH并发膀胱结石的治疗,既要取出膀胱结石,又要切除前列腺,去除结石形成的原因。BPH并发膀胱结石是采用手术和微创治疗的指征[1]。经尿道前列腺电切术(transurethral electroresection of prostate,TURP)是治疗BPH的“金标准”[3]。随着双极等离子前列腺电切术(transurethral plasmakinetic resection of prostate,PKRP)的出现,及国内郑少波等[4]较早提出前列腺腔内剜除术治疗BPH的基础上,本院从2008年起已逐步完善等离子前列腺剜除术的手术方法。此方法是利用电切镜将增生的腺体从前列腺包膜上剥离,然后将游离的腺体切碎,利用Ellic冲洗排除体外。此方法较之传统的TURP、经尿道前列腺汽化电切术(transurethral electrovaporization of the prostate,TUVP)、PKRP,切除增生的腺体完整,出血量少,视野清楚,可保留整的膀胱颈,减少TURS发生率。但在游离增生的腺体及将之切碎的过程中,仍需耗费较长时间。对于增生腺体巨大的患者,及患者一般情况较差者,手术时间的延长,一样会增加手术出血量及手术风险。对于腔内处理膀胱结石的手术方法目前主要有液电碎石、大力钳碎石,气压弹道碎石及钬激光碎石[5-8]。经尿道腔内处理膀胱结石,虽然避免了开放手术,可同期一并处理膀胱结石及BPH。但它存在手术时间长、膀胱易损伤的缺点,处理较大结石、多发结石比较困难。对于直径>3.0 cm的膀胱结石,我们的研究显示,采用腔内碎石,碎石时间长,难度大,碎石过程中易导致膀胱黏膜充血水肿,总手术时间延长,对一些高危的患者增加了手术风险。增加术后泌尿系感染及结石残留的机会。
本研究中A组术后复查KUB无结石残留。B组术后复查KUB提示有8例患者膀胱内残留小结石,其中6例合并膀胱憩室,差异有统计学意义。我们认为,碎石治疗后的小结石,容易进入膀胱小憩室或前列腺窝内,不易被Ellic吸出。增加了结石残留的机会。当然碎石充分时,残留的结石较小,加之前列腺术后,排尿症状改善,术后均可自行排出。我们采用耻骨上小切口膀胱切开取石的方法,省去了腔内碎石的时间,明显缩短了处理膀胱结石的时间,保证了取石的效果。术后患者KUB提示无结石残留。A组耻骨上膀胱切开取石,碎石取石时间平均为(32.9±3.8)min,前列腺手术时间为(101.3±12.2)min,手术总时间为(134.1±11.5)min。B组使用钬激光碎石,并以Ellic冲洗取石,碎石取石时间平均为(59.6±9.4)min,前列腺手术时间为(174.6±14.2)min,手术总时间为(234.3±12.3)min。A组碎石取石时间、前列腺手术时间和手术总时间均较B组明显缩短。也相应减少了术中术后的并发症。 B组患者中,由于手术时间过长,冲洗液持续冲洗因素,有5例出现术中体温过低,低至35 ℃。A组中无体温过低。低体温是指中心体温低于36 ℃,是麻醉与手术导致的最常见的体温失调。低温可导致末梢循环缺血缺氧,引起凝血功能障碍,使术中术后出血量增多。还会使麻醉药物代谢延长,影响患者恢复[9]。我们认为术中低体温与手术时间过长,术中灌注液量过多,灌注液温度较人体体温低及高龄等因素有关。对于发生低体温者,我们采用充气式保温毯及加热的冲洗液治疗后,患者症状缓解。所以缩短手术时间,减少灌注液量可以有效避免术中低体温情况的发生,减少术中术后并发症。A组泌尿系感染患者为2例,B组为9例,差异有统计学意义。有文献提出,前列腺切除术后发生尿路感染,多与高龄、糖尿病、术前留置导尿、住院时间过长、留置导尿时间过长等因素有关[10]。但本组研究中,术后泌尿系感染除上述因素外,是否与合并膀胱结石碎石有关,还值得探讨。一般认为,泌尿系结石按其成分可有草酸盐结石、磷酸钙结石、磷酸镁铵结石、尿酸结石、胱氨酸结石。各有不同的外观、质地、大小。但泌尿系结石以混合结石较多,其中大多含有草酸钙、磷酸盐成分,这类结石往往与尿路感染有关[11]。本组研究中,由于病例数较少,虽然术前有泌尿系感染患者予以抗感染治疗后再行手术,但是术后并未对膀胱结石进行成分分析。上述差异是否与碎石取石的方式不同有关,此结论有待商榷。需增加病例,并行结石分析研究。两组的出血量、术后尿道狭窄、术后最大尿流率,差异无统计学意义。两组术中术后均未发生电切综合征。
综上所述,耻骨上小切口切口取石联合PKEP治疗BPH合并直径>3 cm的膀胱结石是安全有效,可明显缩短碎石取石时间和总手术时间,可减少术后泌尿系感染及术中出现低体温的发生,合并膀胱小憩室,可减少术后膀胱结石残留。特别适合高龄、不宜耐受长时间手术的患者。相关文献也提出TURP结合耻骨上小切口膀胱切开取石一次性治疗BPH合并膀胱结石,特别适合前列腺较大及膀胱结石多发、质硬或直径大于2~3 cm以上的结石[12]。当然,此种手术方式,并不适合所有BPH合并膀胱结石的患者。我们认为,膀胱结石较小,数量较少,经尿道钬激光碎石取石联合等离子前列腺剜除术,一期处理BPH与膀胱结石,仍是首选。所以,可按照患者的实际情况,选择手术方式。
[1] 那彦群、叶章群、孙颖浩,等.中国泌尿外科疾病诊断治疗指南(2014版)[M].北京:人民卫生出版社.2014:245-259.
[2] 吴阶平主编.吴阶平泌尿外科学[M].济南:山东科学技术出版社.2005.1144.
[3] 韩杰,黄群联,程庆水,等.TURP治疗良性前列腺增生的临床分析(附912例报告)[J/CD].中华腔镜泌尿外科杂志(电子版),2010,42(2):138-141.
[4] 郑少波,刘春晓,徐亚文,等.腔内剜除法在经尿道前列腺汽化电切术中的应用[J].中华泌尿外科杂志,2005,26(8):318-320.
[5] 李立宇.前列腺增生并膀胱结石的腔内处理[J].临床泌尿外科杂志,1998,13(4):169-170.
[6] 王振龙,王子明,甘为民.经尿道手术治疗前列腺增生症合并膀胱结石的疗效观察[J].现代泌尿外科杂志,2010,15(3):193-195.
[7] 徐跃文,张超,桂俊卿,等.电切镜联合输尿管镜治疗前列腺增生伴膀胱结石21例[J].临床医学,2010,30(5):29-30.
[8] 李军,傅强,盛畅,等.电镜下同期治疗BPH并发膀胱结石疗效观察[J].临床泌尿外科杂志,2010,25(5):380-382.
[9] 裘学,姚广富,胡毅平,等.充气式保温毯在预防老年患者前列腺电切术中低体温的应用[J].南通医学院学报,2009,29(3):183-185.
[10] 沈玲,王旭亮,李莉.经尿道前列腺切除术后尿路感染的相关因素[J].中华医院感染学杂志,2013,23(24):6035-6037.
[11] 傅广波,宋旭,杨淮民,等.305例尿石成份分析及预防对策[J].现代泌尿外科杂志,2005,10(3):136-138.
[12] 朱汝健,汪官富,孙方浒,等.经尿道前列腺电切联合小切口膀胱取石术治疗BPH并膀胱结石[J].临床泌尿外科杂志,2009,24(9):685-687.
[13] 廖伟强,罗立旷,刘创明.合并前列腺增生症的膀胱结石的手术方式选择[J/CD],中华临床医师杂志:电子版:,2014,8(12):2192-2195.
(编辑 王 玮)
Management of benign prostatic hyperplasia complicated with bladder calculi
GUO Yi-jun, YANG Kun, CHEN Xiang-dong
(Department of Urology, Central Hospital of Jing’an District of Shanghai, Fudan University, Shanghai 200040, China)
Objective To investigate the operation approach for benign prostatic hyperplasia complicated with bladder calculi. Methods Clinical data of 80 cases of benign prostatic hyperplasia complicated with bladder calculi (>3 cm) were retrospective analyzed. The cases were divided them into two groups: group A (n=40) received plasmakinetic enucleation of prostate (PKEP) combined with suprapubic cystolithotomy, while group B (n=40) underwent PKEP combined with holmium laser cystolithotripsy. Data including operation time, bleeding volume, clearance rate of calculi, postoperative complication, postoperative urination were compared between the two groups.Results All operations were successful. There were no significant differences in age, stone diameter, and prostatic volume, preoperative infection or IPSS score between the two groups (P>0.05). Group A had shorter operation time and stone removal time than group B (P<0.05). Group A had fewer occurrence of urinary infection, low temperature, and residual calculi than group B (P<0.05). There were no serious complications such as transurethral resection syndrome (TURS), massive hemorrhage in both groups. Conclusions PKEP combined with suprapubic cystolithotomy is safe and effective method for the management of benign prostatic hyperplasia with bladder calculi (>3 cm), which can shorten operation time, reduce stone residual and postoperative complications.
benign prostatic hyperplasia; bladder calculi; plasmakinetic enucleation of prostate(PKEP); holmium laser cystolithotripsy
2014-10-26
2014-12-15
杨鲲,博士,副主任医师.E-mail:yangkun76@citiz.net
郭一俊(1979-),男(汉族),硕士在读,主治医师,研究方向:前列腺疾病.E-mail:gyj2006@163.com
R694.4
A
10.3969/j.issn.1009-8291.2015-02-006

