单孔微型腹腔镜小儿阑尾切除术的临床体会
罗 鹏,曾宪良,林 文,戈 娟
(河源市妇幼保健院,广东 河源,517000)
阑尾炎是小儿急腹症中的常见病、多发病,因其发展较快、较重,穿孔率高,并发症与死亡率亦较高,一旦确诊,须早期手术治疗。自1982年德国Semm成功完成首例腹腔镜阑尾切除术(laparoscopic appendectomy,LA),LA 已成为阑尾炎治疗的首选术式[1]。但小儿阑尾炎症状、体征不典型,容易误诊,经开腹手术探查证实阑尾炎阴性的比例高达25%~30%[2]。采用腹腔镜手术探查可避免不必要的阴性剖腹率。自2014年1月我院开始为患儿行单孔微型LA,现将结果报道如下。
1 资料与方法
1.1 临床资料 2007年7月至2015年3月我院共行阑尾切除术207 例,根据患儿家属要求,101 例行单孔微型LA(LA 组),患儿2 岁9 个月~9 岁,病程1~5 d。其中单纯性阑尾炎27 例,化脓性阑尾炎62 例,穿孔性阑尾炎12 例,无中转开腹病例。选择同一术者施行的传统开腹阑尾切除术(open appendectomy,OA)106 例,其中单纯性阑尾炎32 例,化脓性阑尾炎61 例,穿孔性阑尾炎13 例。两组均无阑尾周围脓肿,无腹部手术史。术前常规行阑尾彩超及腹部立卧位X 线片,并使用抗生素治疗。两组患儿一般资料差异无统计学意义,具有可比性,见表1。
1.2 手术方法 LA 组:均气管插管全身麻醉,患儿取仰卧位,术者立于患儿左侧,助手立于患儿右侧,显示器位于患儿右下方,取脐上缘弧形切口,长约1.5 cm,切开皮肤及皮下组织至前鞘,游离此间隙少许,呈三角形穿刺1 枚5 mm Trocar,两枚3 mm Trocar,中间5 mm Trocar 置入微型腹腔镜,两边3 mm Trocar 置入操作器械(图1),建立气腹,压力维持在6~10 mmHg,进气量0.3~1.5 L。首先探查并确诊为阑尾炎(图2)后,患儿下肢抬高15~20 度,左侧倾斜10 度,使用7 号丝线腔内双重结扎阑尾系膜、动脉及根部,均于腹腔内完成操作,距根部约0.5 cm 处切断阑尾,残端再次结扎,以免阑尾腔内脓液流出(图3)。残端黏膜可烧灼,无需包埋,自5 mm Trocar 置入标本袋,取出阑尾,根据腹腔炎症或渗出情况决定是否需冲洗及留置引流管,操作结束后关闭气腹,排净腹腔内气体,拔除套管与器械,5 mm Trocar切口皮下筋膜层缝合一针,缝合皮肤,结束手术。
表1 两组患儿一般资料的比较(±s)
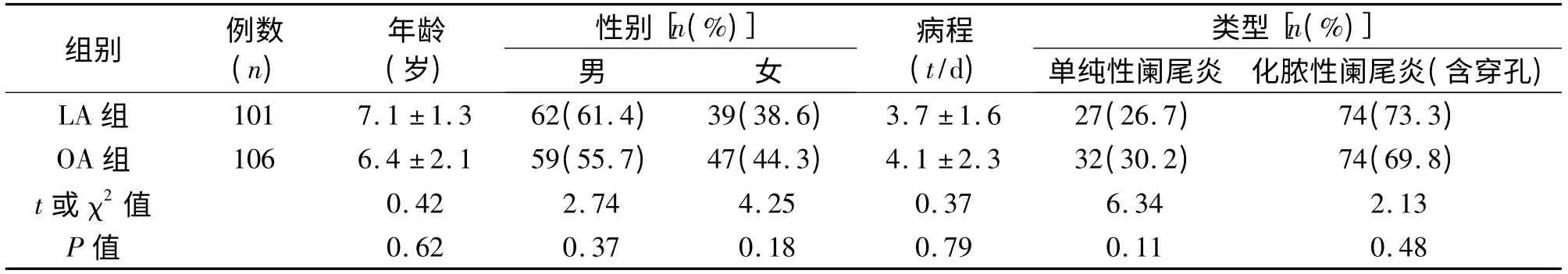
表1 两组患儿一般资料的比较(±s)
?
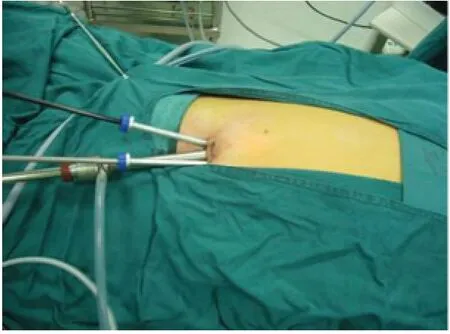
图1 单孔Trocar 位置

图2 化脓性阑尾炎
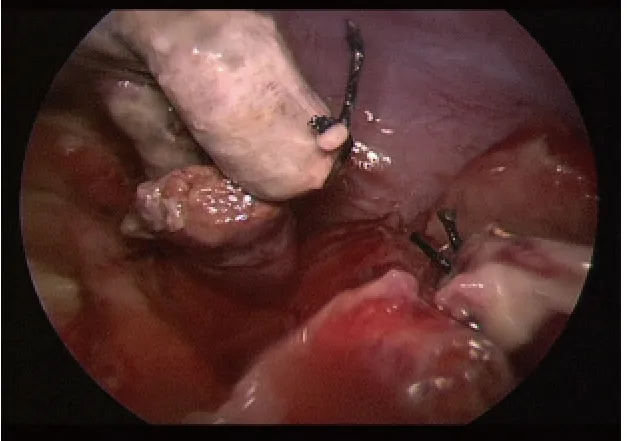
图3 丝线结扎后的阑尾残端
1.3 术后随访 出院时即开始随访,均自出院随访至2015年4月,随访方式包括电话与门诊复查,随访内容主要包括:有无腹痛、大便情况、切口瘢痕及愈合情况等。
1.4 统计学处理 使用SPSS 13.0 软件分析数据。计量资料采用配对t 检验,计数资料采用χ2检验,P <0.05 为差异有统计学意义。
2 结 果
两组均顺利完成手术,LA 组无一例中转开腹,患儿均痊愈出院。由于阑尾炎病理类型不同,手术操作及术后有一定差别,LA 组患儿手术时间、住院时间、失血量、切口美观度、术后首次进食时间、抗生素使用时间优于OA 组。见表2、表3。LA 组术后患儿腹壁基本不留疤痕,术后疼痛轻微(有点痛或稍痛),无需使用镇痛或镇静剂,而开腹组术后疼痛Wong-Baker 评分为更痛或很痛。单纯性阑尾炎患者使用一代头孢,而化脓性阑尾炎(包括穿孔)患者使用二代或三代头孢+甲硝唑。
表2 两组患儿中单纯性阑尾炎手术结果的比较(±s)
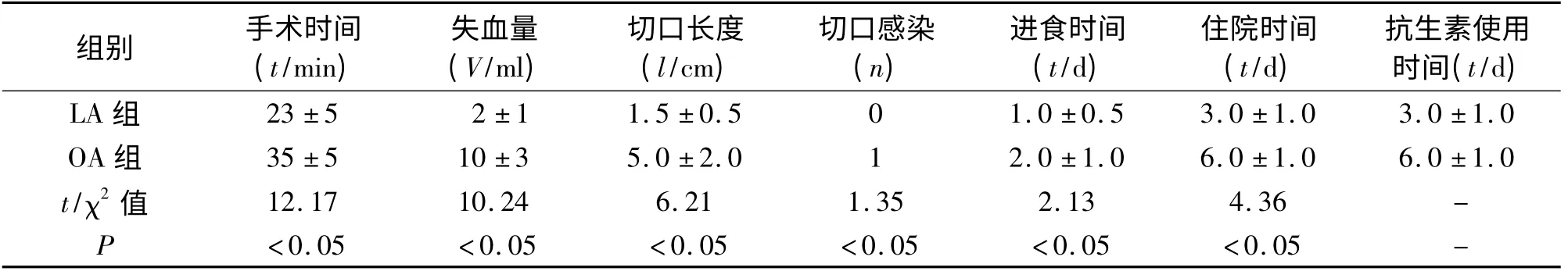
表2 两组患儿中单纯性阑尾炎手术结果的比较(±s)
?
表3 两组患儿中化脓性阑尾炎(包括穿孔)手术结果的比较(±s)
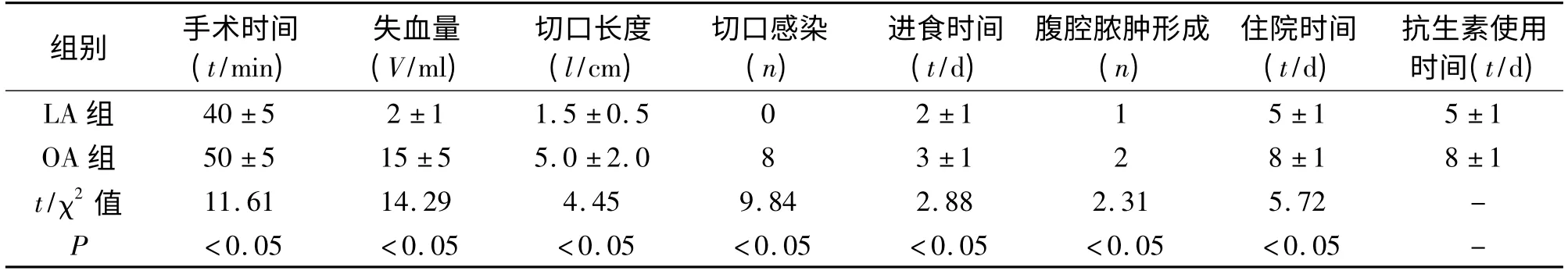
表3 两组患儿中化脓性阑尾炎(包括穿孔)手术结果的比较(±s)
?
3 讨 论
阑尾炎是小儿常见疾病,发病率高,穿孔率可达23%~73%[3],因此一旦确诊阑尾炎,应早期手术切除,如果未能早期手术治疗,急性阑尾炎极易形成阑尾周围脓肿,阑尾周围脓肿的发生率可达10%[4]。阑尾炎患儿术后恢复情况与阑尾病理类型有直接关系。阑尾炎症越重,腹腔脓性渗出越多,手术操作时间越长,术后恢复越慢,并发症发生率也就越高;术前病程越长,腹腔炎症也就越重,从而影响整个治疗及恢复过程。因此,小儿阑尾炎的治疗原则是早期手术。
LA 早已被证实是安全、可靠的,急性阑尾炎患儿接受腹腔镜手术是否可获得相似的益处目前尚未明确[5]。但随着腹腔镜技术水平的不断成熟与完善,对LA 研究的逐渐深入,目前已有阑尾周围脓肿一期经腹腔镜切除的报道[6]。阑尾周围脓肿一期手术治疗,较分期治疗等传统治疗方法具有显著优势[7]。结合本研究病例,可明确急性阑尾炎患儿接受腹腔镜手术,治疗与恢复情况主要与阑尾的病理类型有关,即与阑尾炎的严重情况有关,在术中出血量、住院时间、术后疼痛程度、术后首次进食时间、切口感染率等方面均有差别。从本研究可以看出,单纯性阑尾炎患儿术后抗生素使用时间明显短于化脓性阑尾炎患儿,也要求使用更高级别的抗生素,抗生素使用时间越长,产生耐药性及二重感染的几率越高。也有文献报道[8-9],LA 对肠道干扰较小,术后肠粘连的发生率低。小儿腹腔镜手术技术的要求明显高于成人,主要因小儿腹腔小,操作空间狭小,给操作带来了极大困难,使用单孔微型腹腔镜行小儿阑尾切除术,困难更是可想而知。因此,小儿阑尾切除术的术式选择应根据具体情况而定,必须考虑技术因素,不能一概选择腹腔镜手术,也不必害怕操作难度大而全部选择开腹手术。
本组单孔微型LA 后1 例腹腔脓肿形成,分析原因主要为急性阑尾炎术后腹腔脓肿多为腹腔积脓处理不当(冲洗不当、脓液残留),引流物选择不当,放置部位欠妥导致引流不畅,术后阑尾残端结扎线脱落及残端愈合不良等。术前阑尾炎症越重,腹腔脓性渗出越多,术后腹腔脓肿形成的几率越大。术中冲洗不彻底,引流管位置放置不佳,导致引流不畅,增加了术后腹腔脓肿的形成几率。术后抗生素使用不当及患儿自身抵抗力降低也是腹腔脓肿形成的主要原因。其他原因还包括术后患儿长期卧床,腹腔内脓性渗出不能及时引出,及患儿肠道功能恢复较慢,影响渗液的吸收等。腹腔镜手术腹腔冲洗更加彻底、干净,优势较开腹手术更加明显。因此,我们认为,阑尾炎患儿术后形成腹腔脓肿与腹腔镜术式的选择无关。而且随着腹腔镜技术的不断进步及外科医生微创技术的不断成熟、医疗器械的改善,以前认为必须中转开腹手术的病例越来越少,如阑尾根部穿孔患者,可采用腹腔镜下残端缝合的方法处理。
[1]朱振伟,孙庆林,顾志成,等.经脐单部位腹腔镜治疗小儿阑尾炎38 例[J].临床小儿外科杂志,2013,12(6):489-491.
[2]Andersson RE,Hugander A,Thuli AJ. Diagnostic accuracy and perforation rate in appendicitis:association with age and sex of the patient and with appendicectomy rate[J].Eur J Surg,1992,158(1):37-41.
[3]Hussain MI,AL-Akeely MH,Alam MK,et al.Management of appendiceal abscess.A 10-year experience in Central Saudi Arabin[J].Saudi Med J,2012,33(7):745-749.
[4]马立东,李春雷,周福金,等.腹腔镜一期手术治疗小儿阑尾周围脓肿[J].临床小儿外科杂志,2013,12(3):191-193.
[5]王有利,刘凡,叶颖江,等.腹腔镜阑尾切除术在急性和慢性阑尾炎中应用疗效的比较[J].中华普通外科杂志,2013,28(2):93-95.
[6]St Peter SD,Adibe OO,Iqbal CW,et al.Irrigation versus suction alone during laparoscopic appendectomy for perforated appendicitis:a prospective randomized trial[J].Ann Surg,2012,256(4):581-585.
[7]马立东,李春雷,周福金,等.腹腔镜一期手术治疗小儿阑尾周围脓肿[J].临床小儿外科杂志,2013,12(3):191-193.
[8]Panzera F,Ghisio S,Grosso A,et al.Laparoscopic appendectomy.Retrospective analysis of our experience compared with the literature[J].Minerna Chir,2000,55(9):577-580.
[9]Steinbrook RA.Anaesthesia,minimally invasive surgery and pregnancy[J].Best Pract Res Clin Anaesthesiol,2002,16(1):131-143.

