经脐单部位切口和传统腹腔镜治疗婴儿幽门狭窄的比较*
张 悦 马丽霜 张艳霞 李 旭 马继东 李 龙
(首都儿科研究所附属儿童医院外科,北京 100020)
·临床论著·
经脐单部位切口和传统腹腔镜治疗婴儿幽门狭窄的比较*
张 悦 马丽霜**张艳霞 李 旭 马继东 李 龙
(首都儿科研究所附属儿童医院外科,北京 100020)
目的 探讨经脐和传统三孔腹腔镜手术治疗婴儿肥厚性幽门狭窄的疗效。 方法 回顾性分析我院2013年3月~2014年7月开展的腹腔镜幽门切开术76例资料,其中经脐组33例(在脐缘放置3个trocar),传统三孔组43例。比较2组手术时间、术中出血量、术后住院时间及并发症等指标,术后1个月采用温哥华瘢痕评定量表进行评分。 结果 76例手术均获成功,术后无并发症发生,2组住院时间、术中失血、术后并发症等差异无显著性。经脐组手术时间长[(40.3±20.2) min vs. (26.4±15.8) min,t=3.272,P=0.002],但瘢痕评分明显优于传统组[(2.9±2.7)分 vs. (5.1±3.2)分,t=-3.256,P=0.001]。 结论 经脐单一部位切口腹腔镜幽门括约肌切开术安全可行,瘢痕隐蔽,值得在临床推广。
幽门狭窄; 幽门环肌切开术; 经脐; 单部位切口; 腹腔镜; 新生儿
先天性肥厚性幽门狭窄(congenital hypertrophic pyloric stenosis,CHPS)是新生儿常见的外科疾病,婴儿期吃奶后出现呕吐,并持续加重,严重者出现脱水及电解质紊乱等,甚至危及生命。幽门肌切开术(pyloromyotomy,PRT)是CHPS的标准疗法。自1991年Almn等[1]首次报道腹腔镜幽门肌切开术以来,腹腔镜手术已成为治疗CHPS最常用的方法。国外大量临床随机研究已明确证实腹腔镜幽门括约肌切开术能达到与开腹手术相当的根治性及较好的近期疗效,具有切口小、康复快、住院时间短等优势[2,3]。随着经验的积累,经脐单部位切口腹腔镜技术逐渐发展。本文回顾性分析我院2013年3月~2014年7月应用经脐单部位切口腹腔镜及传统三孔腹腔镜治疗CHPS 76例资料,以评估经脐单部位腹腔镜幽门环肌切开术的有效性及安全性,并探讨其潜在优势与应用前景。
1 临床资料与方法
1.1 一般资料
病例选择标准:明确诊断为婴儿肥厚性幽门狭窄,术前检查典型,不考虑合并其他消化道畸形,无先天性心脏病等严重内科疾病史,无腹部手术史,均可行腹腔镜手术。本文所纳入的患儿均符合典型CHPS表现,吃奶后出现呕吐,并持续加重,B超提示胃蠕动良好,幽门管长>15 mm,幽门肌厚度>4 mm。患儿安静熟睡时查体右上腹可以触及质硬包块。X线钡餐检查幽门管线样变或不显影伴胃排空延迟。
2013年12月前43例行三孔法腹腔镜幽门环肌切开术,2014年1月后33例行经脐单部位腹腔镜手术,手术医生相同。2组性别、年龄及临床基本情况见表1,差异无显著性(P>0.05),2组具有可比性。
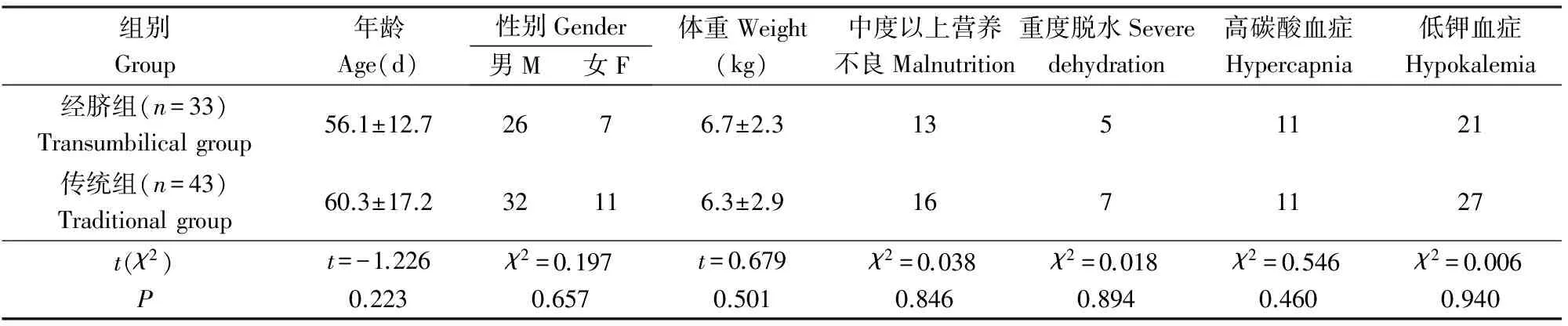
表1 2组一般资料比较Table 1 Comparison of demographic data between the two groups
1.2 治疗方法
2组术前准备相同,积极支持治疗,包括补液、输血或血浆等方法纠正由于幽门梗阻所造成的水电解质紊乱及营养不良。术前放置胃管,开塞露通便。气管插管全身麻醉。
经脐组:沿脐轮6点处做小切口5 mm,撑开皮下各层至腹膜,直视下置入5 mm trocar并固定,建立CO2气腹,压力8~10 mm Hg(1 mm Hg=0.133 kPa),置入腹腔镜探查,见幽门管肥厚苍白,符合肥厚性幽门狭窄诊断。钝性分离脐轮旁皮下组织,分别于脐轮9点及2点戳孔置入3 mm trocar,建立操作通道(图1)。术者左手持幽门钳固定十二指肠起始部,右手持电钩或幽门刀在幽门前壁少血管区纵行切开幽门管浆肌层及部分肌层,幽门分离钳水平位撑开幽门环肌全层至幽门管黏膜膨出(图2)。自胃管向胃内注入空气40~60 ml,腹腔镜下见气体通过顺利,无漏气。撤出操作器械,解除气腹,缝合脐轮切口(图3、4)。
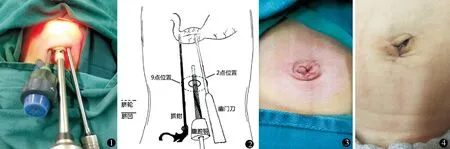
图1 trocar位置 图2 操作示意图 图3 切口缝合 图4 术后1个月复查,切口愈合良好,瘢痕隐蔽Figure 1 Position of the trocar. Figure 2 Operation performance. Figure 3 Incision suture. Figure 4 Re-examination at 1 postoperative month showed normal healing of the incision with hidden scars.
传统三孔组:脐部、左右侧腹壁做3处小切口置入腹腔镜及操作钳,手术方法同经脐组。
2组术后处理相同,术后6 h开始喂葡萄糖水,1 d后逐渐加喂母乳或婴儿奶。观察足量进食无呕吐可出院。
1.3 观察指标及术后随访
记录手术时间、出血量、中转开腹率、术后喂水时间、术后病理性呕吐、术后住院时间,术后1个月门诊复查,行手术瘢痕评分(采用温哥华瘢痕量表[8])。
术后1、3、6个月复查,内容包括体格检查、腹部超声检查及实验室检查,无条件返院复查的患儿就近进行同样的检查,了解有无伤口感染、肠粘连及切口疝等。
1.4 统计学处理
2 结果
2组手术均顺利完成,无术中黏膜破损、大出血、中转开腹或增加穿刺孔。无术后胃肠漏及切口感染、切口疝等,术后均无病理性呕吐,足量进食后出院。经脐组手术时间长于传统组,2组术中出血、术后喂水时间及术后住院时间均无显著性差异(表2)。68例术后1个月随诊,进食正常,无呕吐,瘢痕评分经脐组优于传统组(表2)。其中55例术后3个月随诊(40例电话随访),1例呕吐经保守治疗痊愈,其余进食正常。

表2 2组观察结果比较Table 2 Comparison of results between the two groups
3 讨论
随着微创观念的普及深入,单孔腹腔镜技术因其具有手术创伤小、体表瘢痕少的特点逐渐在临床开展,目前国内外已开展多个病种的单孔腹腔镜手术[5~7]。2010年Muensterer等[8]首次报道单孔腹腔镜幽门切开术(single-incision laparoscopic pyloromyotomy),之后得到迅速发展和推广。三孔腹腔镜幽门环肌切开术要做3个穿刺孔,腹壁两侧还是留有小瘢痕。经典单孔腹腔镜采用特制套管技术,脐部一个20 mm切口置入多孔套管,对于发病年龄集中在出生3~4周的患儿来说显然切口创伤较大。本研究未采用特制套管,并将trocar孔集中于脐部,利用脐部皱褶隐匿伤口,保证腹壁的完整性,加之脐部供血良好,切口易缝合,愈合好,不易感染,切口疝发生率低,外观更加美观[9]。
本组研究结果显示,经脐组术后并发症发生率和住院时间与传统三孔腹腔镜无差异,这与Muensterer等[10]报道的结果相一致。经脐单切口手术操作受手术空间、视野、器械相互干扰的限制,耗时长于标准三孔腹腔镜手术。但随着本组手术量的积累,单孔手术的时间逐渐减少,第一例为75 min,而最后6例手术时间均在35 min内,平均25 min,已接近传统三孔组的平均手术时间(26.4 min),相信随着技术的成熟,手术时间将进一步缩短。对于术后温哥华瘢痕量表的美容评分比较,经脐组好于传统腹腔镜组,前者不仅减少了腹部小瘢痕数量,同时避免脐部红肿及术后肉芽肿的发生,易被患儿家长接受。
对于新生儿经脐单部位腹腔镜手术,我们的体会如下。
关于trocar的放置:①早期我们选择从脐部纵向切开放置镜头,分离脐部两侧2点、10点皮下组织,插入trocar进行操作,缝合脐部外观满意,但少数患儿术后2周内脐部红肿消退缓慢,考虑与新生儿期脐部结构破坏有关。后期为避开脐部管腔结构,更好地利用脐轮皱褶遮蔽切口,取脐轮2、6、9点沿脐轮弧形小切口插入trocar进行操作,术后3日脐部基本无红肿表现,术后1个月随访难以发现腹壁手术痕迹(图4)。②Muensterer等[10]的报道指出,单孔腹腔镜幽门肌切开术较传统腹腔镜穿孔率高,所以早期开展单孔腹腔镜幽门肌切开术要做好中转的准备。我们体会,大于10周的患儿幽门肌层韧性增加,钝性分离幽门肌层往往相对困难,出血、穿孔、中转手术几率增大。脐部切口可以选择纵向切开式,因为小儿具有腹壁薄、腹肌不发达、幽门距脐部距离短等特点,在出现黏膜穿孔或操作困难时不增加trocar数量,而是选择从已有的脐部切口适当向头侧延长5~10 mm,提出幽门部直视下分离修补,比较安全可靠。缝合后由于脐轮皱褶的遮蔽,伤口依然隐蔽。
关于手术操作:①经脐单部位3个trocar应形成三角形或半弧形角度,指向腹腔操作区域,30°镜头位于操作钳后方。②术前患儿上腹部垫高或头高脚低位,使腹腔肠管自然下垂,扩大幽门部空间。幽门位于肝下时可经腹壁缝线牵拉肝圆韧带充分暴露胃窦及幽门部,以便操作。③幽门近端分离必须彻底充分,术后呕吐大部分由近胃体部幽门肌层分离不充分造成。④单孔手术左右手操作杆分开角度较三孔降低,更利于术者左右手独立完成操作,减少因配合不当造成穿孔等术中并发症的发生。
本研究表明,经脐单部位切口腹腔镜是传统三孔法的改进,在保持三孔腹腔镜手术微创、安全、有效、美观等优点的同时,进一步减少手术创伤,瘢痕隐蔽,安全可行,值得推广。
1 Alain JL,Grousseau D,Terrier G.Extramucosal pyloromyotomy by laparoscopy.Surg Endosc,1991,5(4):174-175.
2 Oomen MW,Hoekstra LT,Bakx R,et al.Open versus laparoscopic pyloromyotomy for hypertrophic pyloric stenosis:a systematic review and meta-analysis focusing on major complications.Surg Endosc,2012,26(8):2104-2110.
3 Saha N,Saha DK,Rahman MA,et al.Islam MK Laparoscopic versus open pyloromyotomy for infantile hypertropic pyloric stenosis:an early experience.Mymensingh Med J,2012,21(3):430-434.
4 Baryza MJ,Baryza GA.The Vancouver Scar Scale:an administration tool and its interrater reliability.J Burn Care Rehabil,1995,16(5):535-538.
5 张 军,葛军涛,魏延栋,等.单孔腹腔镜治疗小儿腹股沟嵌顿斜疝的探讨.中国微创外科杂志,2014,14(9):769-771.
6 李功俊,董明武,张晓军,等.脐部单孔法腹腔镜小儿阑尾切除术.中国微创外科杂志,2005,5(9):714,716.
7 张 媛,王 岩,彭 旭,等.单孔法腹腔镜辅助下小儿美克尔憩室切除术探讨.临床小儿外科杂志,2013,12(1):50-52.
8 Muensterer OJ,Adibe OO,Harmon CM,et al.Single-incision laparoscopic pyloromyotomy:initial experience.Surg Endosc,2010,24(7):1589-1593.
9 陈卫兵,李 炳,王寿青,等.单孔腹腔镜幽门肌切开术与传统腹腔镜手术的比较.中华胃肠外科杂志,2013,16(6):589.
10 Muensterer OJ.Single-incision pediatric endosurgical (SIPES) versus conventional laparoscopic pyloromyotomy:a single-surgeon experience.J Gastrointest Surg,2010,14(6):965-968.
(修回日期:2015-02-15)
(责任编辑:王惠群)
Comparative Study Between Transumbilical Single-site Laparoscopic Pyloromyotomy and Conventional Laparoscopic Pyloromyotomy
ZhangYue,MaLishuang,ZhangYanxia,etal.
DepartmentofPediatricSurgery,CapitalInstituteofPediatrics,Beijing100020,China
Correspondingauthor:MaLishuang,E-mail:malishuang2006@sina.com
Objective To compare the therapeutic effects between transumbilical single-site laparoscopic pyloromyotomy and three-port laparoscopic pyloromyotomy. Methods Clinical data of 76 patients who were admitted into our hospital and undergone either single-site laparoscopic pyloromyotomy (n=33) or three-port laparoscopic pyloromyotomy (n=43) in the period from March 2013 to July 2014 were reviewed. Their operation time, blood loss, hospital stay after operation, and complications rate were analyzed. At the first month after surgery, the Vancouver scar assessment scale was used for evaluation. Results All the operations in 76 cases were successful. No postoperative complications occurred in both groups. The hospital stay, blood loss, and complications rates had no significant differences between the two groups. The operation time was longer in the single-site group than in the three-port group [(40.3±20.2) min vs. (26.4±15.8) min,t=3.272,P=0.002]. However, the single-site group was superior to the three-port group in surgical scar scores [(2.9±2.7) points vs. (5.1±3.2) points,t=-3.256,P=0.001]. Conclusion Single-site laparoscopic pyloromyotomy is safe and effective with good cosmetic outcomes, being worthy of popularizing in clinical practice.
Pyloric stenosis; Pyloromyotomy; Transumbilical; Single-site incision; Laparoscopy; Infant
北京市医管局扬帆计划项目重点医学专业——小儿腔镜外科(ZYLX201316)
R726.1
A
1009-6604(2015)05-0398-04
10.3969/j.issn.1009-6604.2015.05.005
2014-12-18)

