开颅去骨瓣减压术对重度颅脑损伤患者血流动力学与预后的影响
崔守章 王辉 张丽
重度颅脑损伤为常见病、高发病,近年来神经外科危重病医学飞速发展,但是其致死率仍高居创伤死亡的首位,高达68.1%[1]。开颅去骨瓣减压术是重度颅脑损伤的主要综合治疗手段之一,极高危患者更是如此[2,3]。本研究旨在利用TCD研究对重度重度颅脑损伤脑疝形成患者行开颅减压术前后脑血流动力学检查,结果显示脑血流动力学变化和TCD参数改变具有相关性并且关乎患者远期预后。
1 资料与方法
1.1 一般资料 选择2010年1月至2014年12月收入我医院神经外科重度颅脑损伤(GCS<8分)脑疝形成行开颅去骨瓣减压术患者280例,术前经颞窗、术后经骨窗皮瓣MCA、ICAex进行脑血流速度监测。并除外额极、颞极部分切除术内减压以及脑贯通伤或非重度颅脑损伤患者。比较术前及术后TCD改变,除外影响脑血流速度的生理因素:(1)红细胞压积、动脉血气异常CO2分压(PaCO2)、氧分压(PaO2);(2)直肠体温<32℃;(3)评价前使用过明显影响脑功能判断的药物(镇静安眠剂、麻醉剂、神经-肌肉接头阻断剂和抗精神病药);(4)其他全身性疾病和因素(如代谢性疾病、内分泌疾病、中毒、休克等)。(5)依据TCD参数判断标准排除血管狭窄与痉挛者。其中男193例,女87例;年龄21~83岁,平均年龄(52±16岁);常规行颈内动脉颅外段(ICAex)、大脑中动脉(MCA)检测。
1.2 仪器与方法 应用西门子Alfa2000型彩色双功超声诊断仪。所有病例描记时间在手术前2 h及手术后6 h完成,选择患者安静,无烦躁、呕吐、抖动、抽搐等表现时作TCD检查,将2 MHz探头放置在颧弓上方,眼眶和耳之间的颞窗,以大脑中动脉(MCA)为靶血管,在深度40~65 mm范围内检测到血流方向朝向探头的血管即是大脑中动脉,必要时通过颈总动脉压迫试验对检测血管予以确认。显示清晰的二维颅脑图像倾斜旋转或变换探头方向使血流显像最清晰时,取样转换成多普勒模式,依次检测双侧大脑中动脉(MCA)、颈内动脉颅外段(ICAex)。测量出各血管的收缩期血流速度(Vs)、舒张末期血流速度(Vd)、平均血流速度(Vm)、搏动指数(PI)、血管阻力指数(RI)、频谱形态[4]。
1.3 TCD判断血管狭窄标准
1.3.1 血管狭窄:①阶段性血流速度增快;②血流频谱紊乱(频窗消失、涡流伴杂音);③血管杂音;④狭窄程度进一步加重,血流进一步增快,或频谱上界不清,伴高调高强杂音[4]。
1.3.2 血管痉挛:①血管管腔缩小随病情呈短暂性的,随病情改善,血管管腔可以恢复正常;②有导致血管痉挛的基础病变,如:蛛网膜下腔出血、头颅外伤、脑外科手术等;③存在动态变化过程,与病程、病情进展与缓解及药物治疗相关;④多条血管呈均匀一致整条血管血流速度增快[4]。
1.3.3 血管痉挛程度的标准:(1)轻度:Vmica 120~150 cm/s;(2)中度:Vmica 150~200 cm/s;(3)重度: Vmica>200 cm/s。并且临床症状、头CT检测的出血量与血流速度的变化存在明显相关性[5]。
1.4 统计学分析 应用SPSS 21.0统计软件,计量资料以±s表示,采用Student-t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 患者手术前、后TCD血流速度变化 术后MCA与ICAex四根血管平均血流速度上升,术侧更明显(P<0.05)。见表1。
表1 手术前、后TCD血流速变化 cm/sec,±s
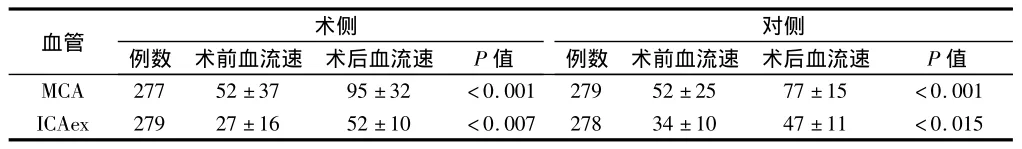
表1 手术前、后TCD血流速变化 cm/sec,±s
血管 术侧例数 术前血流速 术后血流速 P值对侧例数 术前血流速 术后血流速 P值MCA 277 52±37 95±32 <0.001 279 52±25 77±15 <0.001 ICAex 279 27±16 52±10 <0.007 278 34±10 47±11 <0.015
2.2 患者TCD参数术前、术后变化 患者对侧血流速MCA低于术侧(P<0.05)。见表2。
表2 TCD参数术前术后变化 n=280,%,±s
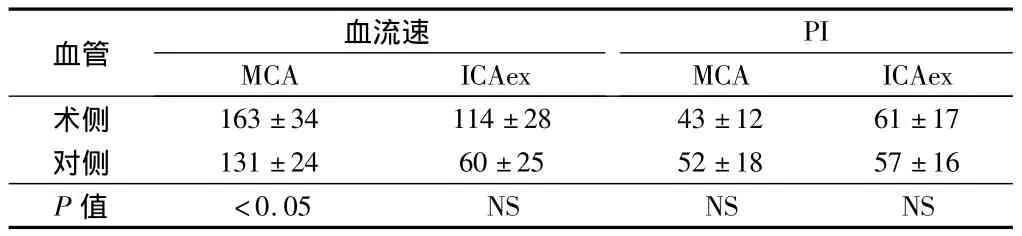
表2 TCD参数术前术后变化 n=280,%,±s
血管 血流速MCA ICAex PI MCA ICAex术侧163±34 114±28 43±12 61±17对侧 131±24 60±25 52±18 57±16 P值 <0.05 NS NS NS
2.3 患者手术前后TCD中PI变化 PI术后下降,其中以本侧ICAex更明显,差异有统计学意义(P<0.05)。见表3。
表3 手术前后TCD中PI变化 ±s
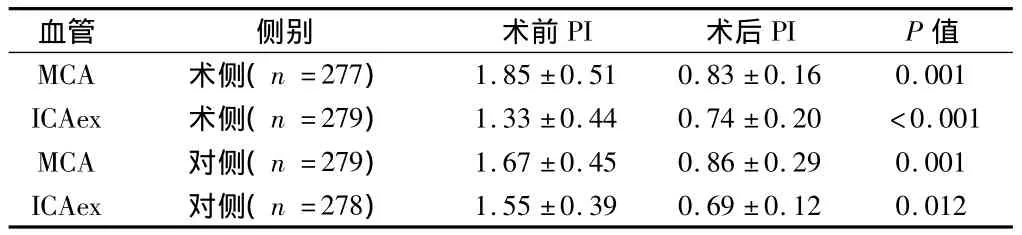
表3 手术前后TCD中PI变化 ±s
血管 侧别 术前PI 术后PI P值MCA 术侧(n=277)1.85±0.51 0.83±0.16 0.001 ICAex 术侧(n=279) 1.33±0.44 0.74±0.20 <0.001 MCA 对侧(n=279) 1.67±0.45 0.86±0.29 0.001 ICAex 对侧(n=278)1.55±0.39 0.69±0.12 0.012
3 讨论
TCD是无创、安全、实时、可床旁监测的仪器之一。重度颅脑损伤开颅手术前后通过监测脑血液动力学TCD参数的变化,并分析血流动力学改变与TCD参数变化的相关性。该研究显示,开颅减压术对重度颅脑损伤患者双侧大脑半球脑血流速(BFV)增加效果明显,手术侧比对侧更明显。搏动指数(PI)术后双侧大脑半球均明显降低,手术侧较对侧变化明显,综合BFV、PI分析,开颅减压术后颅内高压明显改善。
对于重度颅脑损伤患者,开颅减压术后颅内血液循环变化,相关临床研究文献较少。Yamakami等[6]研究,在1组重度颅脑损伤伴弥漫性脑肿胀(GCS<8分)患者,行单侧开颅去大骨瓣减压术后,利用SPECT99mTc标记扫描,观察局部脑血流恢复情况。术后24 h内局部脑血流增加,这种过度灌注区范围和强度在术后第1周内逐渐增加,术后1个月逐渐减退消失。开颅减压术可能导致局部脑血流增加,这种改变利用过度脑灌注能够保护脑组织免于脑缺血引起的损害。利用SPECT扫描发现减压区域脑组织血流过度灌注,正是对本研究术后脑血流增加提供有力证据,支持本作者的研究结论。作者曾应用决策树模型QUEST算法进行数据挖掘,对数据内部潜在关系进行探索。应用BP神经网络预测模型进一步验证上述模型预测可信度。当Vm低于某一阈值或虽高于该阈值但PI高于某一阈值时病死率急剧升高(可高于90%)[7]。
重度颅脑损伤患者恶性颅内高压开颅减压术后改善预后可能与改善术后脑组织氧合有关。Verweij等[8]研究,监测急性硬膜下血肿患者进行ICP、CPP、颈静脉血氧饱和度(SjvO2)。研究提示去除骨瓣后ICP明显下降,CPP显著提高,继而SjvO2与脑血流明显增加;硬膜切开后,ICP进一步下降。虽然该研究对象是急性硬膜下血肿患者,但其结果也同样适用于创伤后恶性性颅内高压患者。本研究研究数据与临床工作均支持此作者观点。值得注意的是,随着开颅减压术降低颅内压进而增加了脑血流量。
TCD频谱形态受影响于ICP和CPP[9]。随着ICP提高,Vd尤以舒张期末脑血流速的降低,提示脑血循环远端血管床阻力增加,搏动指数的增加。本研究结果,搏动指数显著减低发生于双侧大脑半球动脉,单侧去骨瓣减压术后颅内不同部位ICP均有所减低。脑血流速增加与搏动指数减低在手术侧更为显著,ICP下降手术侧更明显,手术早期尤为如此。术前搏动指数高的患者中,术后明显减低可能是血流动力学参数改善的有力证据,因此可使增高的颅内压有效降低。有效降低颅内高压至关重要,颅内压持续性增高是预后不良的重要因素之一[10]。一方面,脑血流速改善不一定都能改善随着脑血流动力学,主要由于它有可能是脑充血或痉脑血管挛引起,这些改变由后者所致多预示患者预后不佳。脑血流动力学方面改变,前者(脑血管痉挛)由于脑血量重度减低所致,而后者(脑充血),多与脑血管反应性或脑血管自动调节机能严重受损有关,导致脑血流量与脑代谢不相匹配[11,12]。如果脑血流量减少至脑缺血程度,脑血流量提升可以反映脑血流动力学的改善,在任何情况下,脑血流速的增加有利于改善临床预后。TCD监测结果虽然不能作为外科手术指证决定性因素,通常根据患者临床资料、头CT结果及脑疝形成与否等综合分析确定需要手术治疗。脑外伤患者TCD出现舒张期反向血流(震荡波)、仅有收缩期短小尖波(钉子波)甚至血流消失,此时再行开颅去骨瓣减压术对绝大部分患者为时已晚[4]。
在重度颅脑损伤临床治疗中既不能脑充血又要防止脑供血不足[13]。脑充血可导致血管源性脑水肿和脑内出血风险增加,而脑供血不足可引起脑缺血和脑梗死。上述二者均可引起脑肿胀与颅内高压的恶化。因此开颅减压术,必须采取综合治疗以维持足够的脑血流动力学的稳定、促进神经修复、催醒、改善脑代谢药物等[10]。颅脑损伤患者,TCD作为常规进行脑自动调节功能与血管舒缩反应性监测有助于为其提供适当的脑血流动力学支持为早期进行干预提供数据支持[14]。
综上所述,准确把握手术时机、恰当选择手术适应证便能收到更好效果,从而临床预后更佳。因此必须将TCD频谱与参数实时监测结果,结合病情及头部CT、MRI等影像资料综合分析,作出准确的判断,有利于及时发现患者病情变化转折点,把握抢救时机。
1 Lobato RD,Sarabia R,Cordobes F,et al.Posttraumatic cerebral hemispheric swelling.Analysis of 55 cases studied with computerized tomography.J Neurosurg,1988,68:417-423.
2 Czosnyka M,Smielewski P,Kirkpatrick P,et al.Continuous assessment of the cerebral vasomotor reactivity in head injury.Neurosurgery,1997,41: 11-19.
3 De Luca GP,Volpin L,Fornezza U,et al.The role of decompressive craniectomy in the treatment of uncontrollable post-traumatic intracranial hypertension.Acta Neurochir,2000,76:401-404.
4 高山,黄家星主编.经颅多普勒超声的诊断技术与临床应用.第1版.北京:中国协和医科大学出版社,2006.10-16,51-55,360-366.
5 Czosnyka M,Smielewski P,Kirkpatrick P,et al.Continuous assessment of the cerebral vasomotor reactivity in head injury.Neurosurgery,1997,41:11-19.
6 Yamakami I,Yamaura A.Effects of decompressive craniectomy on regional cerebral blood flow in severe head trauma patients.Neurol Med Chir,1993,33:616-620.
7 崔守章,王辉.经颅多普勒超声监测重症高血压脑出血患者围术期数据挖掘效果分析.中国医刊,2014,49:140.
8 Verweij BH,Muizelaar JP,Vinas FC.Hyperacute measurement of intracranial pressure,cerebral perfusion pressure,jugular venous oxygen saturation,and laser Doppler flowmetry,before and during removal of traumatic acute subdural hematoma.J Neurosurg,2001,95:569-572.
9 Babikian VL,Feldmann E,Wechsler LR,et al.Transcranial Doppler ultrasonography:year 2000 update.J Neuroimaging,2000,10:101-115.
10 安红伟,王群,陆兵勋,等.经颅多普勒对颅高压患者颅内压和脑灌注压的预测研究.中国神经精神疾病杂志,2007,33:661-664.
11 Cruz J,Nakayama P,Imamura JH,et al.Cerebral extraction of oxygen and intracranial hypertension in severe,acute,pediatric brain trauma: preliminary novel management strategies.Neurosurgery,2002,50:774-780.
12 Kelly DF,Martin NA,Kordestani R,et al.Cerebral blood flow as a predictor of outcome following traumatic brain injury.J Neurosurg,1997,86:633-641.
13 Martin NA,Doberstein C.Cerebral blood flow measurement in neurosurgical intensive care.Neurosurg Clin N Am,1994,5:607-618.
14 徐绍彦,华杨主编.经颅多普勒在神经外科的应用.第1版.北京:北京医科大学中国协和医科大学联合出版社,1993.116-117.

