67例血液透析治疗患者微炎症与心血管疾病的关系
杨 荆,沈 飞
(昆明医科大学第一附属医院肾脏内科,昆明650032)
心血管疾病是血液透析治疗患者的主要死亡原因,微炎症状态与心血管疾病的关系日益受到关注。本文选择2012年1月至2012年12月在本院血液透析中心的67例血液透析治疗患者的临床资料进行研究,以探讨血液透析治疗患者微炎症与心血管疾病的关系。
1 资料与方法
1.1 一般资料 收集2012年1月至2012年12月在本院血液透析中心治疗的血液透析治疗患者67例,所有病例均符合慢性肾衰竭诊断标准,透析龄大于或等于3个月,且原发病除外系统性红斑狼疮、血管炎等自身免疫性疾病和肿瘤相关性肾病;并排除肝脏、甲状腺和肿瘤疾病。入选前6个月内未使用激素和免疫抑制剂治疗,入选前1个月内无急慢性感染且愿意配合者。其中,男39 例,女28 例;年龄19~85 岁,平均(44.7±9.2)岁;透析龄3~63个月,平均透析龄(27.5±10.6)个月。其中,慢性肾小球肾炎23例,糖尿病肾病17例,肾小动脉硬化症14例,慢性间质性肾炎5例,梗阻性肾病2例,紫癜性肾炎2例,多囊肾2例,不明病因2例。另设健康对照组20例,其中,男11例,女9例;年龄32~69岁,平均(47.4±10.5)岁,均来自本院体检中心的健康体检者,经全身体格检查、常规、生化、胸片、心电图等检查后,排外心、肝、脑、肺、肾及内分泌等疾病。
1.2 方法
1.2.1 血液透析治疗方法 采用德国费森尤斯、贝朗及瑞典金宝3种血液透析机型,用碳酸氢钠透析液,聚砜膜中空纤维透析器,透析频率2~3次/周,每次4~5h,血流量200~250 mL/min,透析液流量500mL/min。
1.2.2 分组 入选67例血液透析治疗患者血透前空腹采集静脉血查C反应蛋白(CRP),按CRP 水平分为两组:CRP≥8 mg/L为CRP升高组[1],CRP<8mg/L为CRP正常组。
1.2.3 心血管疾病的判定 包括动脉粥样硬化性心血管疾病和(或)充血性心力衰竭。动脉粥样硬化性心血管疾病指根据心电图、心肌酶学、冠状动脉造影、冠状动脉支架术或搭桥术后所证实的心绞痛及心肌梗死;和(或)根据神经系统表现或脑CT、MRI证实存在脑缺血发作、脑梗死或脑出血;和(或)根据肢端疼痛、坏疽、间歇性跛行或四肢动脉多普勒超声检查证实存在周围血管病变;和(或)根据颈动脉超声检查证实存在斑块形成。充血性心力衰竭指呼吸困难伴颈静脉压升高、肺移动性湿啰音;或肺静脉高压,胸部X 线片提示肺淤血、肺水肿;或心脏超声提示左室射血分数小于或等于40%。
1.2.4 临床观察指标 记录67例血液透析治疗患者有(无)高血压病史、发现高血压时间、判定有(无)心血管疾病,以及在研究期间死亡例数。
1.2.5 实验室检测指标 67例血液透析治疗患者血液透析前空腹采集静脉血查血清清蛋白(ALB)、前清蛋白(PA)、尿素氮(BUN)、肌酐(CRE)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)及血红蛋白(HGB);健康对照组空腹采集静脉血查CRP。
1.3 统计学处理 采用SPSS 16.0统计软件进行处理,计量资料以±s表示,应用Kolmogorov-Smirnov检验对数据进行正态性验证,符合正态分布、方差齐性条件的两组间比较采用t检验,方差不齐时用t加权检验;计数资料以率表示,采用χ2检验。相关分析采用Pearson相关(两变量呈正态分布资料)或Spearman相关(两变量呈非正态分布资料),以P<0.05为差异有统计学意义。
2 结 果
2.1 血液透析治疗患者和健康对照组比较 血液透析治疗患者CRP水平高于健康对照组,差异有统计学意义(P<0.05),见表1。

表1 血液透析治疗患者和健康对照组CRP水平比较
2.2 两组患者临床情况比较 入选67例血液透析治疗患者,CRP升高组42例,占62.7%,CRP 正常组25例,占37.3%;两组患者在有(无)高血压病史、发现高血压时间、心血管疾病发生率、病死率方面比较,差异均有统计学意义(P<0.05),而年龄、性别、透析龄方面比较,差异均无统计学意义(P>0.05),见表2。
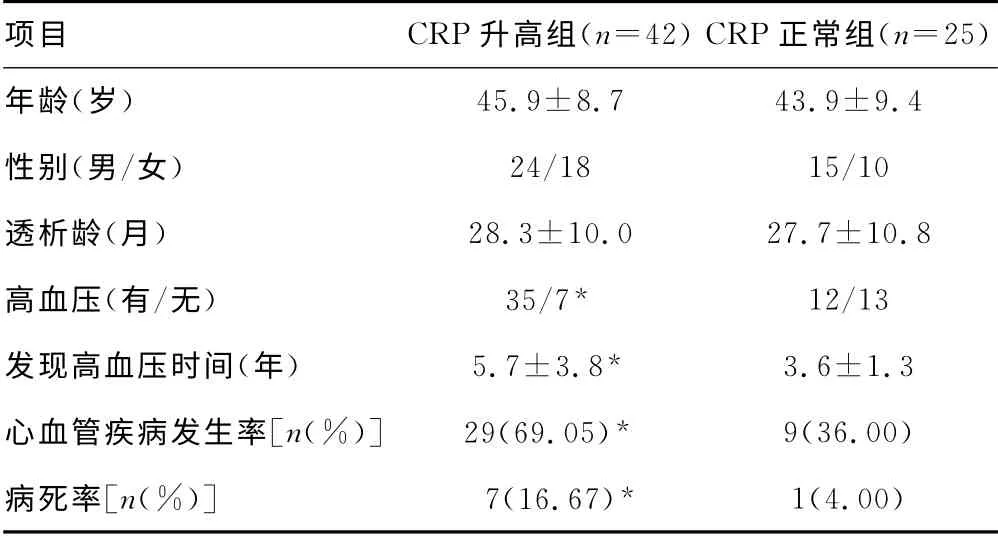
表2 两组患者临床情况比较
2.3 两组患者实验室指标比较 CRP 升高组ALB、PA、HDL-C、HGB 均 低 于CRP 正 常 组(P<0.05),LDL-C 高 于CRP正常组,差异有统计学意义(P<0.05);两组患者BUN、CRE、TC、TG 方面比较,差异均无统计学意义(P>0.05),见表3。
表3 两组患者实验室指标比较(±s)

表3 两组患者实验室指标比较(±s)
*:P<0.05,与CRP正常组比较。
实验室指标 CRP升高组(n=42) CRP正常组(n=25)CRP(mg/L) 14.83±6.02*6.73±1.13 ALB(g/L) 30.36±4.24* 37.49±3.28 PA(g/L) 0.28±0.02* 0.34±0.03 BUN(mmol/L) 19.20±7.85 20.62±7.06 CRE(μmol/L) 754.83±124.58 787.23±106.27 TC(mmol/L) 6.19±1.43 5.72±1.65 TG(mmol/L) 1.94±0.42 1.63±0.63 HDL-C(mmol/L) 0.82±0.16* 1.04±0.31 LDL-C(mmol/L) 4.07±1.85* 3.29±0.74 HGB(g/L) 83.80±12.41*91.23±13.68
2.4 血液透析治疗患者CRP水平与其他指标的相关性分析 67例血液透析治疗患者CRP水平与ALB、PA、HDL-C均呈负相关(P<0.05),CRP水平与LDL-C 呈正相关(P<0.05),差异有统计学意义,见表4。

表4 血液透析治疗患者CRP水平与其他指标的相关性
3 讨 论
微炎症状态的实质是免疫性炎症,它是一种由非病原微生物引起,无全身或局部急性感染的表现,但血液中炎症反应因子持续升高的状态[1]。CRP是微炎症状态的重要标志物[2-3],它通过激活补体系统,释放炎症因子损伤血管内皮,促进血管壁粥样硬化;CRP 已成为心血管疾病的独立危险因素[4]。本研究67例血液透析治疗患者CRP水平高于健康对照组(P<0.05),且CRP升高患者占入选患者62.7%;因此,探究微炎症与血液透析治疗患者心血管疾病的关系日益“吸引”临床肾科医生的关注。
目前,认为多种原发性和继发性肾脏疾病均伴有炎症因子的异常表达,透析膜和透析液的生物不相容性、反复穿刺内瘘引起的亚临床菌血症、透析液中内毒素的污染等因素[5-6]均可促进长期血液透析治疗患者炎症反应的进展。本研究显示,血液透析治疗患者CRP升高组ALB、PA 低于CRP正常组(P<0.05),以往认为ALB、PA 仅是评估营养状况的独立指标,但近来研究显示低清蛋白血症本身就是微炎症状态的表现[7-8]:微炎症因子通过加快蛋白质分解代谢,抑制血清清蛋白合成,抑制胃酸分泌和肠蠕动、抑制下丘脑食欲,促进低蛋白血症的发生。同时,低蛋白血症一方面可降低心肌细胞体积和心肌纤维含量;另一方面可引起血纤维蛋白原增加[9],促进动脉粥样硬化,形成血液透析治疗患者营养不良-炎症-动脉粥样硬化综合征。
心血管疾病是血液透析治疗患者的主要死亡原因[10-11]。本研究显示,CRP 升高组心血管疾病发生率、病死率均高于CRP正常组(P<0.05)。已证实炎症因子在营养不良-炎症-动脉粥样硬化综合征中起着核心作用[12-13],与本研究67例血液透析治疗患者CRP 水平与ALB、PA、HDL-C 呈负相关,与LDL-C呈正相关(P<0.05)相符。此外,血液透析治疗患者的微炎症状态还通过参与脂质代谢紊乱、贫血[14-15]等并发症的发生,加速心血管并发症的不断进展。
大部分血液透析治疗患者伴有不同程度的高血压,高血压可引起动脉硬化、左心室肥厚和心力衰竭。在本研究中,CRP升高组和CRP正常组患者在有(无)高血压、发现高血压时间方面比较,差异均有统计学意义(P<0.05),表明血液透析治疗患者在营养不良-炎症-动脉粥样硬化综合征的主导下,多因素互相交织,“协同”参与心血管并发症的发生、发展。
[1] Kajitani N,Shikata K,Nakamura A,et al.Microinflammation is a common risk factor for progression of nephropathy and atherosclerosis in Japanese patients with type 2 diabetes[J].Diabetes Res Clin Pract,2010,88(2):171-176.
[2] Rodriquez-lturbe B,Correa-Rotter R.Cardiovascular risk factors and prevention of cardiovascular disease in patients with chronic renal disease[J].Expert Opin Pharmacother,2010,11(16):2687-2698.
[3] Ramirez R,Carracedo J,Merino A,et al.Microinflammation induces endothelial damage in hemodialysis patients:the role of convective transport[J].Kidney Int,2007,72(1):108-113.
[4] Balsam A,El Kossi MM,Lord R,et al.Cardiovascular disease on hemodialysis:predictors of atherosclerosis and survival[J].Hemodial Int,2009,13(3):278-285.
[5] Huang Z,Wang SR,Su W,et al.Removal of humoral mediators and the effect on the survival of septic patients by hemoperfusion with neutral microporous resin column[J].Ther Apher Dial,2010,14(6):596-602.
[6] Filiopoulos V,Hadjiyannaros D,Takouli L,et al.Inflammation and oxidative stress in end-stage renal disease patients treated with hemodialysis or peritoneal dialysis[J].Int Artif Organs,2009,32(12):872-882.
[7] Zygas S,Christopoulou G,Malliarou M.Malnutrition-inflammation-atherosclerosis syndrome in patients with endstage renal disease[J].J Ren Care,2011,37(1):12-15.
[8] Mutsert R,Grootendorst DC,Indemans F,et al.Association between serum albumin and mortality in dialysis patients is partly explained by inflammation,and not by malnutrition[J].J Ren Nutr,2009,19(2):127-135.
[9] Amaral S,Hwang W,Fivush B,et al.Serum albumin level and risk for mortality and hospitalization in adolescents on hemodialysis[J].Clin J Am Soc Nephrol,2008,3(3):759-767.
[10] 何朝生,史伟,梁馨苓,等.尿毒症患者微炎症状况与心血管事件的相关性研究[J].中国血液净化,2008,7(5):256-259.
[11] Di Angelantonio E,Chowdhury R,Sarwar N,et al.Chronic kidney disease and risk of major cardiovascular disease and non-vascular mortality:prospective population based cohort study[J].BMJ,2010,341:c4986.
[12] Barreto DV,Barreto FC,Liabeuf S,et al.Plasma interleukin-6is independently associated with mortality in both hemodialysis and pre-dialysis patients with chronic kidney disease[J].Kidney Int,2010,77(6):550-556.
[13] Noori N,Kopple JD,Kovesdy CP,et al.Mid-arm muscle circumference and quality of life and survival in maintenance hemodialysis patients[J].Clin J Am Soc Nephrol,2010,5(12):2258-2268.
[14] Akdag I,Yilmaz Y,Kahvecioglu S,et al.Clinical value of the malnutrit-ion-inflammation-atherosclerosis syndrome for long-term prediction of cardiovascular mortality in patients with end-stage renal disease:a 5-year prospective study[J].Nephron Clin Pract,2008,108(2):c99-c105.
[15] Merino A,Nogueras S,Buendia P,et al.Microinflammation and endothelial damage in hemodialysis[J].Contrib Nephrol,2008,161:83-88.

