糖尿病湿性坏疽多重耐药菌株分布特点
糖尿病湿性坏疽多重耐药菌株分布特点
范洪, 严占林, 刘刚, 张金彪
(河北省沧州中西医结合医院, 实验诊断科, 河北 沧州, 061001)
关键词:糖尿病湿性坏疽; 多重耐药; 菌株; 发生率
据统计,2013年全世界约有3.82亿糖尿病患者,到2015年此数据将达5.92亿[1]。糖尿病湿性坏疽是糖尿足病中较为常见的足部坏死现象。此型病变基础是微血管基底膜增厚所致微循环障碍,是糖尿病常见的并发症[2], 40%~80%可合并感染[3],是糖尿病患者致残致死的重要原因之一。患者在临床治疗过程中,由于长期使用抗菌药物治疗,容易导致病原菌的耐药率升高。了解糖尿病足湿性坏疽感染病原菌,有的放矢地选择敏感抗菌药物,快速有效控制感染,对于降低患者的致残率、致死率至关重要。作者对2013年1月—2014年12月本院糖尿病足湿性坏疽住院患者分离的465株多重耐药革兰阴性菌进行回顾性分析,现报道如下。
1材料与方法
1.1 一般资料
选取2010年1月—2014年12月沧州中西医结合医院脉管炎科及糖尿病科送检的糖尿病足湿性坏疽患者足部分泌物1845份进行细菌培养,检测出多重耐药菌株465株,对465例多重耐药菌株进行分析比较。
对我院脉管炎及糖尿病科送检的糖尿病足湿性坏疽患者足部分泌物进行细菌培养,标本采集符合《全国临床检验操作规程》[4],对分离的致病菌均采用西门子MicroScan Walkaway 96plus全自动细菌鉴定药敏分析仪及相关试剂进行鉴定和药物敏感试验。质控菌株为大肠埃希氏菌(ATCC25922)、铜绿假单胞菌(ATCC27853),质控菌株购自卫生部临检中心。多重耐药菌的分离按照2012年国际专家提出的多重耐药菌暂行标准定义建议进行。
1.3 统计方法
采用统计学软件SPSS 17.0对数据进行处理,计数资料以%表示,采用方差分析进行组间比较,采用χ2检验进行两两比较;P<0.05为差异有统计学意义。
2结果
2.1 465多重耐药菌株发生率情况
465个多重耐药菌株中包括G-菌株274株,G+菌株191例,G-菌种中以大肠埃希氏菌株为主,发生率37.6%, G+菌种以耐甲氧西林凝固酶阴性葡萄球菌株为主,发生率51.3%。真菌和厌氧菌未发现多重耐药菌株。见表1。
2.2 多重耐药菌株的比较
多重耐药菌株中,以G-菌种明显多于G+菌种,通过比较,差异具有统计学意义(P<0.05),说明糖尿病湿性坏疽患者样本中以G-菌种发生多重耐药几率更高;274株多重耐药菌株G-菌种中,以大肠埃希氏菌为主,发生率为37.6%,高于其他G-菌株(P<0.05),191株多重耐药菌株G+菌种中,以耐甲氧西林凝固酶阴性葡萄球菌株为主,发生率为51.3%,明显高于其他G+菌株(P<0.05)。见表2-4。

表1 465例多重耐药菌株的分布特点

表2 G-和G+多重耐药菌株的比较/株
与G-比较, *P<0.05。
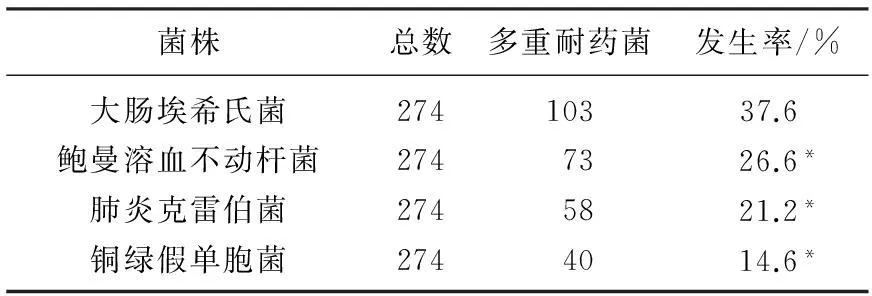
表3 G-菌种中274株多重耐药菌株的比较/株
与大肠埃希氏菌比较,*P<0.05。

表4 G+菌种中191株多重耐药菌株的比较/株
与耐甲氧西林凝固酶阴性葡萄球菌比较*P<0.05。
3讨论
在某些诱因下,糖尿病患者常因血糖控制不佳而使机体免疫力降低,较易发生足部感染,进而促使免疫力进一步下降,使感染更难以治愈[5]。糖尿病足湿性坏疽患者的足部容易出现反复感染,对于感染的控制治疗,临床上以应用抗菌药物治疗为主,但随着广谱抗菌药物的大量应用,导致多重耐药菌株出现。本研究着重分析糖尿病足湿性坏疽分泌物培养出的多重耐药菌发生率情况。
本研究结果,465个多重耐药菌株中包括G-菌株274株,真菌和厌氧菌未发现多重耐药菌株,多重耐药菌株中,以G-菌种显著多于G+菌种(P<0.05), 说明糖尿病湿性坏疽患者样本中以G-菌种发生多重耐药几率更高;近年来,由于第3代头孢菌素在临床上的广泛使用及不合理应用,导致多重耐药的大肠埃希氏菌及肺炎克雷伯杆菌感染率呈逐年上升趋势,因而不合理使用抗生素成为多重耐药大肠埃希氏菌和肺炎克雷伯杆菌感染的重要危险因素[6], 本研究结果显示,274株多重耐药菌株G-菌种中,以大肠埃希氏菌为主,发生率为37.6%, 高于其他G-菌株(P<0.05); 191株多重耐药菌株G+菌种中,以耐甲氧西林凝固酶阴性葡萄球菌株为主,发生率为51.3%, 显著高于其他G+菌株(P<0.05)。相关研究[7-9]也表达了糖尿病坏疽血培养,多重耐药的分析结果大致相同,但不同的是,本研究利用坏疽足采取分泌物进行培养,并对所有多重耐药菌群分类比较,结果清晰,实用性强。
糖尿病足湿性坏疽感染的预后与感染程度具有一定相关性,上述耐药菌的出现,为临床敲响了警钟,在抗生素滥用的今天,应严格把握抗生素的适应证,杜绝乱用和滥用,防止因诱导突变而产生大量耐药菌株、甚至超级细菌[10-12]。临床上治疗糖尿病足湿性坏疽应注意致病菌的变化及感染程度,及时取感染足分泌物进行常规细菌培养和药敏试验,根据药敏结果合理选择有效抗生素,减少抗生素的耐药性,以降低截肢率及减轻经济负担,提高治愈率。本组研究结果旨在为临床糖尿病足湿性坏疽感染获得药敏结果前的经验性抗感染治疗提供参考。
参考文献
[1]Guariguata L, Whiting D R, Hambleton I, et al. Global estimates of diabetes prevalence for 2013 and projections for 2035 for the IDF Diabetes Atlas[J]. Diabetes Res Clin Pract, 2013, 103: 137.
[2]SuekiH.FurukawaN, Higo N, et al. Association of verrucous skin lesions and skin ulcers on the feet in patients with diabetic neuropathy[J]. Clin-Exp Dennat, 2004, 29(3): 247.
[3]Singh N, Armstrong D G, Lipsky B A. Preventing foot ulcers in patients with diabetesl[J]. JAMA, 2005, 293: 217.
[4]中华人民共和国卫生部医政司. 全国临床检验操作规程(3版)[S]. 南京: 东南大学出版社, 2006.
[5]李惠琴, 苏晓飞, 丁波, 等. 218例糖尿病足患者临床特征及高危因素分析[J].中华内分泌代谢杂志, 2012, 28: 492495.
[6]Falagas M E, Koletsi P K, The dibersity of definitions of multidrug-resistant (MDR) and pan-drug resistant(PDR) Acinetobacter baumannii and Pseudomonas aeruginosa[J]. J Med Microbiol, 2006, 55(Pt 12); 1619.
[7]李静波, 王欣, 陈佰义. 糖尿病足合并感染171株病原菌的分布与耐药性变迁[J]. 中华医院感染学杂志, 2010,20(05): 730.
[8]范洪, 王汝哲, 石海香. 糖尿病湿性坏疽细菌感染菌谱及耐药菌谱特点研究[J]. 中国医药科学, 2012,2(01): 19.
[9]白进军, 刘宇明, 陈静, 等. 糖尿病足合并感染的菌谱分析及对策[J]. 中国现代医药杂志, 2013, 15(09): 38.
[10]包玉倩, 卢艳慧. 老年糖尿病综合控制达标与安全性权衡[J]. 中国实用内科杂志,2011, 31(8): 578.
[11]刘晓松, 李润生, 唐小华, 等. 老年糖尿病患者医院感染的临床分析[J]. 中华全科医学, 2011, 9(8): 1219.
[12]龚燕平, 李春霖. 老年2型糖尿病不同降糖药物应用及特点[J]. 中国实用内科杂志, 2011, 31(8): 581.
基金项目:河北省沧州市科学技术研究与发展指导计划项目(131302033)
收稿日期:2015-06-06
中图分类号:R 587.1
文献标志码:A
文章编号:1672-2353(2015)21-196-02DOI: 10.7619/jcmp.201521076

