OCM入路的解剖学基础及在双侧MIS-THA中的临床应用
朱永良,李煜明,王黎明
(1.南京市市级机关医院骨科,江苏南京 210018;2.南京市第一医院骨科,江苏南京 210006)
全髋关节置换术(total hip arthroplasty,THA)在治疗骨折、退变性关节炎、股骨头坏死、先天性髋关节脱位、类风湿性关节炎、骨肿瘤等疾病方面效果显著,为广大骨科医生及患者所公认。随着微创外科学的不断发展,THA手术也在经历由大切口到小切口,由小切口到微创切口的转变。所谓的微创(minimally invasive surgery,MIS),并不是单纯的将大切口改为小切口,而是以减少对组织的损伤为目的的手术方式。MIS-THA手术日益受到专家学者的推崇[1]。目前,出现的手术方式主要有前外侧入路[2]、外侧入路、后外侧入路[3]以及Beger双切口入路[4]。前外侧入路即慕尼黑骨外科(orthopdische chirurgie münchen,OCM)入路,这是 Heintz Rottinger在2005年提出的慕尼黑骨外科入路,此入路方式与其他入路相比较的优势在于选择了臀中肌和阔筋膜张肌之间的肌间隙进入,术中不会损伤髋关节外展肌群的臀中肌、臀小肌;不需要切断外旋肌群,不会干扰髋关节后侧解剖和生物力学结构,避免了术后髋关节后脱位;不需要经历漫长的手术操作学习曲线,避免了反复术中透视造成的辐射损伤。本文通过对尸体解剖研究,了解OCM入路的解剖结构,总结手术切口的体表定位方法。将此手术入路方式应用于临床,为需要进行双侧全髋关节置换术的患者提供一种便捷且微创的手术方式,总结临床结果和手术操作技术。
1 OCM入路的解剖学基础
标本:3具经由福尔马林浸泡的成年尸体(南京医科大学解剖教研室提供),共6髋。直接将皮肤及皮下组织由髋部剥离,显露臀大肌和阔筋膜张肌,将臀大肌自阔筋膜张肌结合处断离并牵开,显露臀中肌,在阔筋膜张肌、臀中肌、股外侧肌在大转子附着处之间有一三角形间隙(见图1~2)。
阔筋膜张肌在此范围内为肌腹后缘向阔筋膜的过度,较为疏松,易于分离。解剖发现,不同身高、体重的尸体臀中肌前缘在髂嵴的起始处距离髂前上棘的距离是不同的,经过测量为(6.3±0.3)cm。臀上神经下支在靠近其髂嵴起点处进入阔筋膜张肌,所以在分离阔筋膜张肌和臀中肌之间的平面时不能高于两者在髂骨的起点。我们将股骨大转子最凸点至在此平面出现的臀上神经下支的距离作测量,结果为(8.2 ±0.2)cm。据此可以得出结论:OCM入路切口的选择为起自股骨大转子最凸点指向髂前上棘沿髂嵴方向后方6~7 cm处,切口长度控制在8 cm以内。此结果与文献[5]报道基本一致。该间隙深面即为髋关节前关节囊,打开即可以显露髋关节。
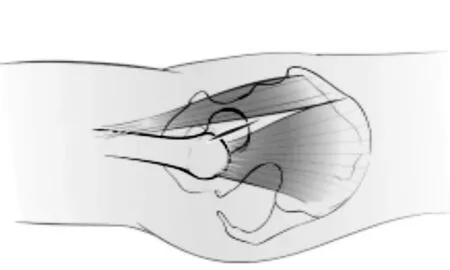
图1 OCM入路示意

图2 OCM入路尸体标本
2 OCM入路在双侧MIS-THA中的临床应用
2.1 一般资料 男女各两例,体质量指数(BMI)18.9~29. 7,平均24.4。均为初次髋关节置换,2例为类风湿性关节炎,另2例为股骨头坏死。患者均使用Smith&Nephew非骨水泥微创全髋置换系统。

图3 术前平卧位照片

图4 手术切口照片
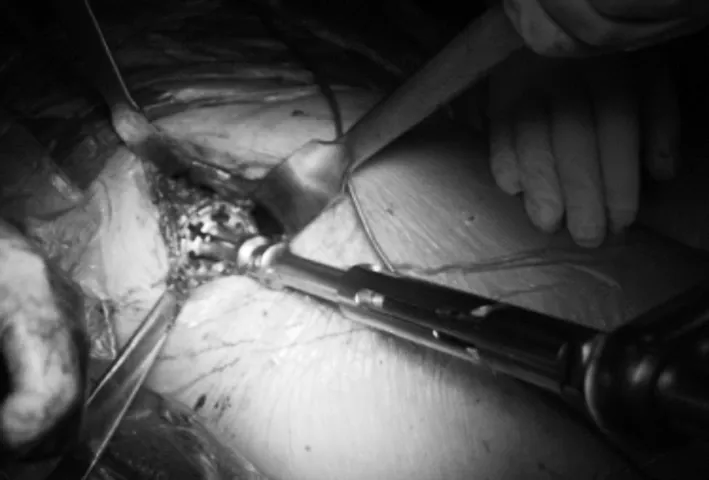
图5 髋臼假体置入

图6 股骨柄假体置入

图7 术中透视图像
2.2 手术方式 全麻,两侧同时消毒铺单(见图3),取OCM入路(见图4),患肢屈曲内收外旋,分段取头。处理髋臼,将选定的髋臼假体通过位置导向器置入,髋臼假体保持外展45°和前倾15°(见图5),放入髋臼内衬。用箱形骨刀切除股骨颈外侧部分,“T”形手动铰刀扩大股骨近端,扩大髓腔至合适尺寸。安装试模,复位髋关节,确认活动度和下肢长度。外旋下肢,将髋关节脱位,取出试装假体。将股骨柄假体插入股骨髓腔至合适位置(见图6),安装股骨头假体,复位髋关节,再次检查关节活动度、稳定性及下肢长度等。术中透视(见图7)。冲洗后放置负压引流管,逐层关闭切口。同样的手术步骤进行另一侧手术。
2.3 手术结果 手术切口长度(8.1±1.4)cm,术中出血(451±10.3)mL。随访时间12~30个月,平均20个月。术后X线片有1例前倾角偏大,无并发症和功能障碍。Harris评分术前(32.7±3.2)分,术后6个月(95.1±1.9)分。术后2~3 d下床活动,1周出院。
3 讨 论
OCM入路为肌肉间隙入路,通过尸体解剖研究,该入路方式对周围组织的损伤是最小的。首先术中不必切断臀中肌和臀小肌,故不会引起术后髋关节外展功能受限;其次,术中不会损伤支配臀中肌和阔筋膜张肌的臀上神经下支,避免了日后肌肉失神经支配而引起萎缩和无力;最后,髋关节后方关节囊不被破坏,有效预防术后髋关节脱位。与其他小切口入路相比较,此入路为真正的微创入路。该入路的选择必需遵循一定的原则,即切口的选择为起自股骨大转子最凸点指向髂前上棘沿髂嵴方向后方6~7 cm处,切口长度控制在8 cm以内,这样切口不会偏离手术区域同时又避免了损伤神经。
采用传统手术入路进行THA,患者侧卧位,如果需要行双侧手术则在术中需要翻身、重新消毒铺单,手术时间延长,术中出血较多,创伤大,并发症多[6],对于体质较差的患者难以耐受,多数需要输血治疗。如果分次进行手术,患者则需要重复经历术前准备、麻醉、疼痛等。通过将OCM入路成功应用于临床,我们总结出应用这样的手术入路可以采取术中患者仰卧位的操作方式,手术中此体位对患者的呼吸循环影响最小,手术室护士和麻醉医师均喜欢患者采用这个体位[7]。采取仰卧位最大的优势在于可以在单次手术中进行双侧同时手术,这无疑节约了医疗资源又易于被患者接受,加之两侧都是微创的方式,实际效果是手术切口更小、出血量更少、髋关节功能受影响更小、术后康复快住院周期更短[8-9]。这样的手术方式也存在许多难点,a)在手术过程中如果髋关节前方关节囊和臀小肌的松解不充分,则对股骨侧的操作造成很大的影响;b)手术助手的作用也很重要,如何配合主刀将髋关节置于良好的暴露体位将直接影响手术的进行,缺点是术者对侧的助手不能看到手术的操作与进展[7];c)由于视野有限,髋臼假体的置入角度有可能出现偏差;d)体重大、髋关节有手术史、严重骨质疏松、髋臼发育不良等患者不能选择;e)手术器械必需是微创专用;f)双侧同时手术对医生和患者都提出了很高的要求,一方面需要医生熟练掌握MIS-THA技术[10]避免手术时间过长,另一方面需要患者有良好的耐受能力,术前对患者的评估就显得尤为重要。OCM入路的出现是MIS-THA质的飞跃,为更多的患者提供了全新的手术方式的选择,我们深入研究了该入路解剖学基础,并成功将其应用于双侧MIS-THA的手术中,取得了良好的效果。由于随访时间有限和样本数较小,对于OCM入路的远期评价仍存在不足,同时针对手术开展过程中遇到的难点,在日后的工作中将继续总结完善。不能否认的是将OCM入路应用在双侧MIS-THA手术中是治疗双侧髋关节疾患的良好选择和创新。
[1] Michael R.shelly A.Early discharge and recovery with three minimally invasive total hip arthroplasty approaches:a preliminary study[J].Clin Orthop Relat Res,2009(467):1431-1437.
[2] Bertin KC.Rottinger H.Anterolateral mini-incision hip replacement surgery:a modified Watson-Jones approach[J].Clin Orthop,2004(429):248-255.
[3] Cheng T,Feng JG,Liu T,et al.Minimally invasive total hip arthroplasty:a systematic review[J].Int Orthop,2009,33(6):1473-1481.
[4] Beger RA,Jacobs JJ,Meneghini RM,et al.Rapid rehabilitation and recovery with minimally invasive total hip arthroplasty[J].Clin Orthop Relat Res,2004(429): 239-247.
[5] 秦啸龙,张先龙,周国民.前外侧肌间隙手术入路微创全髋关节置换术应用解剖学研究[J].中国临床解剖学杂志,2008,26(3):255-258.
[6] Vicente JRN,Croci AT,Camargo OP,et al.Blood loss in the minimally invasive posterior approach to total hip arthroplasty:a comparative study[J].Clinics,2008,63 (3):351-356.
[7] 史占军,王健,肖军.全髋关节置换外侧手术入路要点[J/CD]中华关节外科杂志:电子版,2012,6(1): 125-126.
[8] Goebel S,Steinert AF,Schillinger J,et al.Reduced postoperative pain in total hip arthroplasty after minimal-invasive anterior approach[J].Int Orthop,2012,36 (3):491-498.
[9] 曾云,易诚青,李豪青,等.OCM前外侧入路在微创全髋关节置换中的应用[J].中国矫形外科杂志,2008,16(12):888-890.
[10] 谢忠志,梁斌,尹东,等.外侧小切口髋关节前入路初次人工全髋关节置换术疗效分析[J].实用医学杂志,2012,28(4):603-605.

