一种新的联合检测法在水泡状胎块诊断及鉴别中的作用
杨周亮 王波 徐元成 周杏元
1.浙江省永康市第一人民医院病理科,浙江永康321300;2.浙江大学附属第一医院病理科,浙江杭州310000
一种新的联合检测法在水泡状胎块诊断及鉴别中的作用
杨周亮1王波2徐元成1周杏元1
1.浙江省永康市第一人民医院病理科,浙江永康321300;2.浙江大学附属第一医院病理科,浙江杭州310000
目的探讨一种新的联合检测方法在水泡状胎块及相关疾病的诊断及鉴别上的作用。方法回顾性分析42例HM及相关疾病经行HER2 FISH倍体分析及P57、KI67免疫组化检测。结果42例病例最初的形态学诊断为CHM 11例,PHM 17例和HA 14例,3名富有经验病理医师先从形态学进行复诊,后结合P57,KI67蛋白表达情况及FISH倍体分析结果,最终诊断为CHM 12例,PHM 14例,HA 16例。初诊、复诊与最终综合诊断有26%(11/42)的误诊率。其中初诊误诊率为14%(6/42),复诊的误诊率为12%(5/42)。结论这种新的联合方法可以对HM诊断过程中的疑难或易误诊的病例提供较好的诊断依据,是一种新的诊断思路。
水泡状胎块;水肿性流产;HER2 FISH倍体分析;P57;KI67
水泡状胎块(hydatidiform moles,HM)是较常见的异常妊娠,根据临床病理学特点可分为完全性水泡状胎块complete HM(CHM)和部分性水泡状胎块partial HM(PHM)。在病理科的日常工作中经常要与水肿性流产(hydropic abortion,HA)等疾病相鉴别。目前大多数典型的病变根据组织病理学改变以及临床特点可以准确诊断,但随着超声技术的发展,使妊娠第8~12周早期异常病变被提早发现,然而此时的组织学改变不显著或者相互重叠,给准确的病理学诊断带来了困难。传统的细胞遗传学核型分析和流式细胞DNA倍体分析一直是HM诊断及分类的重要辅助技术,但由于取材需要新鲜的组织,很多情况下难以提供,有时因带有母体成分而导致信息错误,近年来更加敏感特异的荧光原位杂交技术(fluorescent in situ hybridization,FISH)开始用于核型分析,HER2作为一种位于17q21.1癌基因,其FISH检测在乳腺癌中已在国内外广泛应用,其材料来源可以取自于各个医院更为容易得到的蜡块组织,操作技术简便[1]。为此我们回顾性研究42例水泡状胎块及相关疾病的病理形态学特征,并进行HER2 FISH倍体分析及免疫组化P57、KI67蛋白检测,以探讨新方法对上述相关疾病鉴别及诊断的价值和意义。
1 资料与方法
1.1 临床资料
收集永康市第一人民医院2012年2月~2013年6月存档的临床怀疑HM的病例组织标本42例,均经10%中性福尔马林固定,石蜡包埋,HE染色。最初的形态学诊断为11例CHM,17例PHM和14例HA。
1.2 方法
1.2.1 病例诊断全部病例由3名经验丰富病理医师根据WHO(2003年)组织学标准,仅从形态学上对上述病例复诊,达成一致的诊断,诊断前对原病理诊断均不知情。
1.2.2 HER2 FISH检测石蜡切片3 μm厚,HER2基因扩增试剂盒购自北京金菩嘉公司,石蜡切片经脱蜡水化后,按照FISH操作流程进行检测。选取乳腺癌基因扩增病例作为阳性对照,在荧光显微镜下主要观察细胞滋养叶细胞核中红/绿色荧光信号的分布特点,信号偏弱或缺失的病例重新再做。结果判定[2]:计数50个细胞,红或绿荧光信号显示3或4个的细胞数超过10%,则被定义为三倍体或四倍体。
1.2.3 免疫组织化学染色P57、KI67试剂盒购自上海太阳生物制剂公司,所有标本均经过10%福尔马林固定、常规脱水、石蜡包埋、4 μm切片,采用免疫组化(EnVision两步法),结果判定:P57蛋白阳性定位于细胞核,呈棕色颗粒,观察细胞滋养细胞和绒毛间质细胞核表达情况。阳性细胞数<10%,为阴性;阳性细胞数在10%~30%之间为阳性;阳性细胞数>30%,为强阳性[3]。以蜕膜及绒毛外滋养细胞核P57蛋白阳性表达作为阳性内对照。仅有绒毛外滋养细胞表达,则不能认定为阳性。国外有研究发现P57表达很有特点,对于大多数病例P57表达在细胞滋养细胞和绒毛间质细胞中呈弥漫阳性,或阴性,所以可以不用计数评估阳性率,显微镜下观察就可快速评估[4]。KI67阳性定位于细胞核,呈棕色颗粒,主要表达在细胞滋养细胞和部分绒毛间质细胞,合体滋养叶细胞几乎不表达。平均每张切片计数100个细胞,阴性:阳性细胞数为0;+阳性细胞数≤25%;++阳性细胞数26%~50%;+++阳性细胞数>50%[5]。
1.2.4 综合分析结合P57及KI67免疫组化以及HER2 FISH分析结果重新评估对所有病例做出综合诊断。
1.3 统计学方法
采用统计学软件SPSS18.0进行数据分析,计数资料采用Fisher精确检验,P<0.05为差异有统计学意义。
2 结果
2.1 HE切片形态学复诊结果
12例CHM,15例PHM,15例HA。与初诊相比,有11例诊断不同。
2.2 FISH检测
共42例,有3例信号无法获取。39例成功病例中12例三倍体,其余全是二倍体,没有发现四倍体。
2.3 42例病例P57检测结果
(图1、2、3)10例阴性,32例阳性病例中2例阳性范围在10%~30%,其余均呈弥漫阳性>30%,KI67结果强阳性(+++)8例,阳性(++)15例,弱阳性(+)19例。
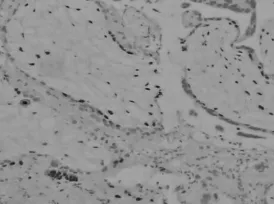
图1 PHM中P57染色细胞滋养叶细胞及绒毛间质细胞(+)
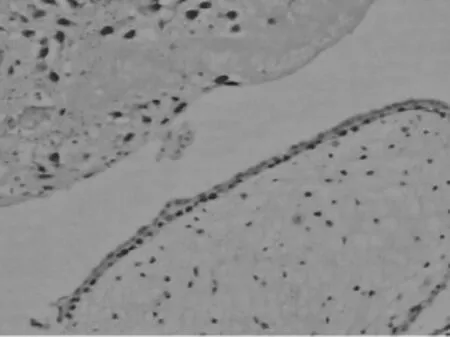
图2 HA中P57染色细胞滋养叶细胞及绒毛间质细胞(+),对照游离滋养叶细胞团(+)
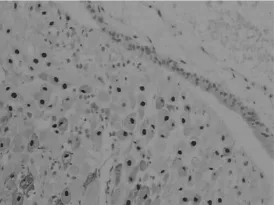
图3 CHM中P57染色细胞滋养叶细胞及绒毛间质细胞(-),对照蜕膜细胞(+)
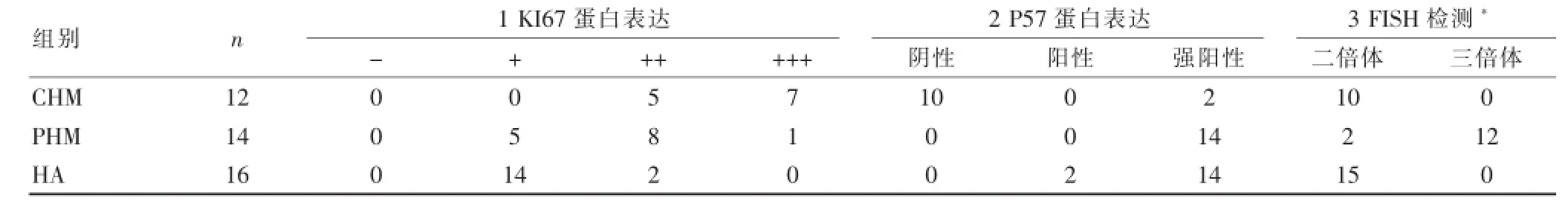
表142 例患者KI67、P57蛋白表达情况及FISH检测结果
2.4 综合分析
结合P57、KI67免疫组化及HER2 FISH分析结果重新评估对所有病例做出综合诊断(见表1)。42例病例最终诊断为12例CHM,14例PHM和16例HA。初诊、复诊与最终综合诊断仍有26%(11/42)的误诊率。其中初诊误诊率为14%(6/42),复诊的误诊率为12%(5/42)。这些差异中除1例初诊时诊断为HA,最终修正为CHM外,其余10例的差异主要是PHM和HA两组之间。
3 讨论
水泡状胎块和水肿性流产鉴别与诊断在实际工作中对临床治疗以及预后有重要的实际意义,在病理科的日常工作中也是一个难点[4]。目前HM诊断和分型主要以临床表现与组织学特点为判断标准,组织病理学诊断在很多情况下带有一定的个人主观性,不同医师的诊断水平以及经验都有差别,可重复性差。国外Benjamin R等[6]的一组66例病变的资料报道,初诊与复诊有19例不同,误诊率为29%。我们的实验中初诊和复诊都是形态学诊断,两次诊断之间有26%的差错率,与最终综合诊断的误差率分别为14%和12%。这种错误和延迟诊断可能会对妇女造成严重的后果,而过度诊断也会导致患者焦虑担心和不必要的花费,所以有必要寻求一些新的技术来提高对早期妊娠期HM以及相关病变的诊断和分类的认识,减少误诊。
FISH方法应用于HM是基于这几年学术界普遍认可的HM发生的遗传学基础[7],CHM是与母系无关的二倍体核型,而PHM是三倍体,其中一倍体源于母系,一般的HA则拥有属于父系和母系的二倍体核型。FISH方法目前在乳腺癌HER2基因扩增上应用较广泛,操作简便娴熟,实验环境也相对稳定。HER2基因扩增试剂有HER2位点和17号染色体着丝粒探针信号,荧光免疫标记出现两个红/绿色信号,就可以判定为二倍体,相应的三、四个信号就可以判定为四倍体。
本次研究发现有2例最终诊断结果为PHM的病例FISH检测结果显示为二倍体,分析原因可能是收集信号时收集的是蜕膜组织而不是绒毛组织,应该在杂交试验前将富于绒毛的区域圈起来,但是在很多情况下我们取材所得到的组织是蜕膜和绒毛混在一起。当组织切片上的信号不一致的时候,应该收集信号比较多且比较强的区域。还有一种解释[8]就是切片仅仅只是细胞一个平面,而细胞本身是一立体结构,细胞核染色体未完全暴露。
P57基因为父源性基因印迹,母源性基因表达,是细胞周期蛋白依赖性激酶抑制因子(cyclin-dependent kinases inhibitors,CDK I)的一员,参与细胞周期调控、促进凋亡、诱导分化[9]。CHM为空卵受精,只有父系基因而无母系基因,故不表达P57。PHM是由一个母系和两个父系单体基因构成的三倍体,可表达P57。HA是正常二倍体核型,亦可表达P57。目前国内外报道[2,9,10]的文献来看,P57在HM相关疾病的鉴别上有一定的价值,我们的实验也支持这一观点。本次实验中一病例在初诊时被诊断为HA,这例患者停经49 d来院就诊,HCG水平不高,大体取材时显示片状蜕膜上有7 mm范围的孕囊泡,HE特点显示只有数个部分绒毛组织,个别有水肿中央池可见,灶性区滋养叶细胞略有增生,绒毛间质黏液变性明显。形态学上确实很难区分到底是HM还是HA,这时P57蛋白染色可以辅助诊断。然而还是有个别病例P57染色结果与最终诊断结果有出入,CHM中P57蛋白有表达,可能的解释有两种:一是P57基因属于不完全印迹基因,主要表达在母系等位基因,但父系等位基因也会有少量表达[11]。另一种解释有些病例可能是一种家族性的常染色体隐性遗传疾病[12,13]。
从目前的研究来看,PHM和HA的鉴别还是有难度的,因为大部分的最终诊断差异集中在这二者中,这时KI67[14]抗原作为一种判断细胞增值活性的标记物就具有鉴别提示意义,因为HA是属于退行性改变,滋养叶细胞增生一般不明显,而PHM通常伴有滋养叶细胞增生的表现。本次研究表明KI67抗原在PHM表达水平比HA中高,差异有统计学意义。
因此一般情况下对于多数病例倍体分析结果可以帮助我们鉴别出PHM,但不能够鉴别CHM和HA,P57免疫组化检测结果在很大程度上解决了这个问题,二者联合诊断可以使一些妊娠第一个三月内的异常病变,尤其是形态学上很难做出鉴别的病变得到确诊。然而还是存在少数病例诊断有困难,这时可以加上辅助标记物KI67、P53[15]等。由此看来今后在HM及相关疾病的临床病理诊断上我们可以尝试按照如图4所示的诊断思路来进行。
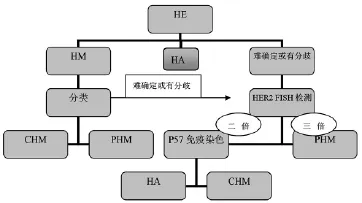
图4 HM及相关疾病临床病理诊断步骤
[1]杨月红,袁静萍,文登虎.乳腺癌石蜡组织FISH检测预处理方法[J].临床与实验病理学杂志,2013,29(1):105-106
[2]LeGallo RD,Stelow EB,Ramirez NC,et al.Diagnosis of hydatidiform moles using p57 immunohistochemistry and HER2 fluorescent in situhybridization[J].Am J Clin Pathol,2008,129(5):749-755.
[3]Kuang-Hua Chen,Sheng-Chi Hsu,Hou-Yu Chen.Utility of fluorescence in situ hybridization for ploidy and p57 immunostaining in discriminating hydatidiform moles[J]. Biochemical and Biophysical Research Communications,2014,446(2):555-560
[4]Thomas G,McConnell MD,Kathleen M,et al.Diagnosis and subclassification of hydatidiform moles using p57 immunohistochemistry and molecular genotyping[J].Am J Surg Pathol,2009,33(6):805-817.
[5]Fatemeh Atabaki Pasdar,Alireza Fazel.Ki-67 expression in hydatidiform moles and hydropic abortions[J].Iranian Red Crescent Medical Journal,2013,15(7):590-594.
[6]Benjamin R,Ketterling MD,Oberg TN,et al.Comparison of fluorescence in situ hybridization,p57 immunostaining,flow cytometry,and digital image analysis for diagnosing molar and nonmolar products of conception[J].Am J Clin Pathol,2010,133(2):196-204.
[7]回允中主译.妇产科诊断病理学[M].北京:北京大学医学出版社,2007:1023-1026.
[8]Joseph M,Letizia S,Berger E,et al.Assessment of Her-2/ neu expression in hydatidiform moles for prediction of subsequent gestational trophoblastic neoplasia[J].Gynecologic Oncology,2007,104(3):675-679.
[9]陈云新,沈丹华,顾以群,等.P57和P53蛋白在水肿性流产及葡萄胎鉴别诊断中的作用[J].中华病理学杂志,2011,40(10):694-697.
[10]张燕,王一,王建华.几种蛋白检测在水泡状胎块病理诊断与分型中的价值[J].中国妇幼保健,2014,(29):2446-2449.
[11]Russell V,MD Mamta G.Diagnostic reproducibility of hydatidiform moles:Ancillary techniques(p57 Immunohistochemistry and molecular genotyping)improve morphologic diagnosis[J].Surg Pathol,2012,36(3):443-453.
[12]Natalia B,Pei Hui.New diagnostic modalities in the histopathological diagnosis of hydatidiform moles[J].Diagnostic Histopathology,2012:201-209.
[13]Dixon Ph,Tronqwongsa P,Abu-Hawah S,et al.Mutations in NLRP7 are associated with diploid biparental hydatidiform moles,but not androgenetic complete moles[J].J Med Genet,2012,49(3):206-211.
[14]钟萍萍,顾以群,孙云飞,等.p57、p53和ki67蛋白在葡萄胎诊断中的价值[J].诊断病理学杂志,2014,21(6):391-394.
[15]陈昊斌,孙昆昆,戴琳,等.水泡状胎块中p57、p53及KI67的表达及意义[J].中国性科学,2014,23(4):26-30.
A new kind of combined method appling in hydatidiform moles disease diagnosis and identification
YANG Zhouliang1WANG Bo2XU Yuancheng1ZHOU Xingyuan1
1.Department of Pathology,the First People's Hospital of Yongkang City in Zhejiang Province,Yongkang321300, China;2.Department of Pathology,the First Affiliated Hospital of Zhejiang University,Hangzhou310000,China
Objective To attempt a new combined method applying in hydatidiform moles(HM)and related disease diagnosis and identification.Methods A diagnosis and differentiate of 42 cases of HM and related disease through immunohistochemical test of P57 and KI67 and HER2 FISH ploidy were retrospectively analyzed.Results The original morphologic diagnosis of the 42 cases included 11 complete HMs(CHM),17 partial HMs(PHM),and 14 hydropic abortion(HA).Three experienced pathologists did secondary diagnosis from morphology.After combining P57,KI67 protein expression and FISH ploidy analysis results,the pathologists determined the final diagnosis including 12 CHM cases,14 PHM cases and 16 HA cases.There was disagreement between the original,secondary and final diagnosis,the misdiagnosis rate was 26%(11/42).The original and final diagnosis had 6 different cases,the misdiagnosis rate was 14%(6/42), the second misdiagnosis rate was 12%(5/42).Conclusion The new combined method may be useful ancillary studies to aid in the diagnosis and classification of HMs,especially to the difficult or easy to be misdiagnosed cases.The method is a new thought of diagnosis.
Hydatidiform moles(HM);Hydropic abortion(HA);HER2 FISH ploidy analysis;P57;KI67
R737.33
B
1673-9701(2015)24-0080-04
2015-03-26)
浙江省永康市科技计划项目(2012-35)

