成人小脑髓母细胞瘤的MRI表现
潘冬梅 范国华 沈钧康 龚建平
髓母细胞瘤(medulloblastoma,MB)好发于颅后窝,主要发生于儿童,成人(≥16岁)较少见,常被误诊为脑膜瘤、室管膜瘤、星形细胞瘤等。笔者搜集我院经病理证实的12例成人髓母细胞瘤,分析其MRI表现,并与病理对照,以期提高对该病的认识及术前诊断准确性。
方 法
1.一般资料
搜集本院2007~2014年经手术切除、病理证实的12例成人小脑髓母细胞瘤病例,男5例,女7例,年龄26~49岁,中位年龄28岁。其中促纤维增生/结节型9例、经典型2例、弥散结节型1例。临床表现为头痛、恶心呕吐、头晕、行走不稳等症状。
2.检查方法
使用Philips Achieva l.5T超导型全身磁共振成像仪和标准Sense-head头线圈,检查序列及参数:自旋回波SE TlWI(TR 487ms、TE 15ms)、TSE T2WI(TR 3636ms、TE 100ms)、T2W-FLAIR(TR 6000ms、TE 100ms)以及扩散加权成像(DWI)自旋回波-回波平面成像(SE-EPI)(TR 2422 ms、TE 68ms,b=0s/mm2、b=1000s/mm2)横轴位扫描。12例均按0.1mmol/kg体重静脉注射钆喷替酸葡甲胺(Gd-DTPA)后行T1WI横轴位、矢状位、冠状位增强扫描,扫描参数同平扫。
3.病理学检查方法
所有肿瘤标本行常规HE染色和免疫组织化学染色检查,包括神经元特异性烯醇化酶(NSE)、波形蛋白(Vim)、CD99、Ki-67、胶质纤维酸性蛋白(GFAP)、神经突触素(Syn)等。观察肿瘤病理组织学特点并进行分型。
结 果
1.肿瘤的发生部位、形态及大小
病灶位于右侧小脑半球4例,左侧小脑半球6例,小脑蚓部2例,其中11例为单发病灶(图1),1例为多发病灶(图2)。发生于小脑半球的病灶多位于近小脑表面,与硬膜或小脑幕相邻。肿瘤以实质性为主,呈类圆形或不规则形,边缘可见浅分叶;最大直径44mm,最小直径11mm;边界清楚5例,边界不清7例。
2.肿瘤的MRI信号及增强特点
MR平扫T1WI序列肿瘤表现为等或稍低信号,T2WI及FLAIR序列表现为等或稍高信号,与小脑灰质信号相似或稍高。12例肿瘤内部均可见大小不等、类似脑脊液信号的小斑片状或裂隙状囊变区,T2WI呈高信号,均未见出血、钙化。DWI序列肿瘤实性成分呈稍高信号,ADC图呈稍低信号。肿瘤周围均有片状或环状水肿,有不同程度占位效应,第四脑室受压变窄,脑干受压。增强扫描10例呈轻至中度强化,2例明显强化,内部小斑片状或裂隙状囊变区未见强化。所有病例均未见种植性转移。
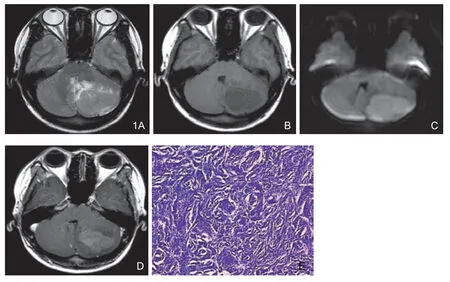
图1 左侧小脑半球髓母细胞瘤。A.横轴位T2WI示左侧小脑半球类圆形稍高信号灶,边界较清,内见少许裂隙状高信号囊变,肿瘤周围轻度水肿;B.T1WI呈低信号;C.DWI肿瘤实质部分呈稍高信号;D.T1WI增强横轴位 病灶轻中度强化,囊变区不强化,第四脑室受压;E.病理为促纤维增生/结节型,可见丰富的间质纤维增生(HE×100)。
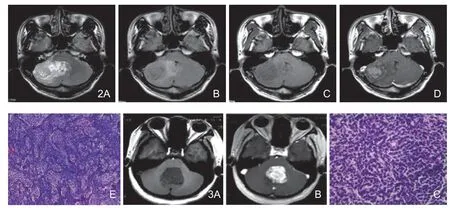
图2 右侧小脑半球弥散结节的髓母细胞瘤。A.横轴位T2WI示右侧小脑半球稍高信号肿块,边界不清,病灶内见多发小斑片状/裂隙状囊变,病灶周围见多发斑片状、结节状等高信号灶,边界不清,病灶周围见水肿;B.T2-FLAIR示肿瘤呈等低混杂信号,周围水肿明显,第四脑室受压变形,脑干受压移位;C.T1WI平扫肿瘤呈稍低信号,边界不清;D.横断位T1WI增强扫描肿瘤实性部分中度强化,内部囊变区未见强化,周围多发斑片/结节状病灶亦可见强化;E.病理为弥散结节型髓母细胞瘤,可见广泛分叶状结节样结构,结节内神经细胞瘤样细胞呈“流水样”排列,背景为类似“神经毡样”结构(HE×100)。图3 小脑蚓部髓母细胞瘤。A.T1WI肿瘤呈低信号;B.T1WI增强扫描肿瘤明显强化,边界清楚,第四脑室受压闭塞。C.病理为经典型髓母细胞瘤,细胞呈圆形或多角形,细胞大小一致,核致密浓染,肿瘤细胞胞质极少,紧密排列,少量可呈菊花形结构(HE×400)。
术前诊断正确5例,误诊为脑膜瘤2例、室管膜瘤3例、毛细胞星形细胞瘤2例。
3.手术及病理结果
①手术所见:肿瘤质地偏软,色灰白或灰红鱼肉样,边界欠清,血供丰富。②病理组织学检查:促结缔组织增生/结节型9例,含有结节样网状纤维缺失区域即“苍白岛结构”,周围由致密的网状纤维围绕,其内可见核浆比下降、分裂活跃的神经元样细胞(图1E);弥散结节型1例,含有一般的促纤维增生型的髓母细胞瘤成分,但见扩大的小叶状结构,结节间的网状纤维明显减少,结节内小圆细胞排列成流线型,核分裂像少,向神经元分化明显(图2E);经典型2例,细胞核致密浓染,圆形或多角型,胞浆很少,细胞紧密排列成片。肿瘤细胞多呈现旋涡或束状结构,细胞可排列成假菊形团或排列紧密呈栅栏状(图3C)。③免疫组化检查:NSE(12/12),GFAP+(7/12),Syn+(11/12),CD99+(8/12),Vimentin+(10/12),CD56(7/12),Ki-67(8/12)。
讨 论
1.临床特点、组织起源及其分型
髓母细胞瘤是一种高度恶性的原始神经外胚层肿瘤(WHO分级归为Ⅳ级),多见于儿童,占儿童颅内肿瘤的15%~30%,成人颅内肿瘤的0.4%~1%。临床表现主要为头痛(多为枕下区)[1]、呕吐(可伴有恶心)、头晕、躯干共济失调,视乳头水肿等。
有关髓母细胞瘤的起源说法不一,有学者[2]认为起源于四脑室顶后髓帆神经上皮细胞的残余,随生长发育放射状向上并向外移行,形成小脑的外颗粒层。髓母细胞瘤可发生于移行区域的任意部位,中间或偏离中线部位均可发生。据此假说,肿瘤最早发生于接近中线部位的小脑蚓部,而随着年龄的增长,肿瘤多发生于偏离中线部位的小脑半球,由此可解释小脑半球是成人髓母细胞瘤的好发部位。本组12例成人小脑髓母细胞瘤,发生于小脑半球10例,占83%。其中有1例为多发病灶,其发生机制可能为多中心起源肿瘤,即小脑半球多处有胚胎性外颗粒层细胞残存。2007年WHO中枢神经系统肿瘤分类标准[3]将髓母细胞瘤分为:经典型、促纤维增生/结节型、弥散结节型、间变型、大细胞型5个病理亚型。本组病例以促纤维增生/结节型多见。
2.MR表现及其病理基础
成人髓母细胞瘤发病部位不典型,只有28%[1]的发生在小脑蚓部,半数以上位于小脑半球背侧面靠近脑膜处,本组8例邻近脑膜。MR平扫肿瘤T1WI呈低或稍低信号,T2WI及FLAIR序列表现为与灰质信号相似或稍高的信号;肿瘤实质部分DWI呈稍高信号,ADC图呈稍低信号,其弥散受限的机制可能是肿瘤细胞密度高,细胞外间隙小和肿瘤细胞的胞质少,核质比例较大,造成水分子弥散受限所致[4]。本组病例多有囊变或坏死,且多为小斑片状或裂隙状,与文献报道一致[5-6],肿瘤内部出血、钙化少见。肿瘤周围可见T2 FLAIR高信号的血管源性水肿。因肿瘤无包膜呈浸润性生长,瘤周水肿组织中可能有肿瘤细胞浸润,DWI表现为等或稍高信号,如果瘤周水肿DWI信号和ADC值分别低于和高于正常脑实质,表明水肿组织中无明显肿瘤细胞浸润,也有文献[7]示CT灌注定量测定可区分瘤周肿瘤浸润性水肿和血管压迫性水肿。
成人髓母细胞瘤强化方式多种多样,其强化程度与病灶血供、病理成分、病理类型有关。成人髓母细胞瘤常为富结缔组织型,注射对比剂后肿瘤实质部分大多轻至中度强化,并有延迟强化的趋势,这可能与肿瘤内较多的胶原和网织纤维成分有关[8]。本组有1例表现为小脑半球多枚强化病灶,呈多发结节状,病理证实为弥散结节型髓母细胞瘤,该病理类型常发生在3岁以下儿童,预后较好,成人罕有报道,有学者认为该型为促纤维型髓母细胞瘤的一个亚型,影像学上可出现“葡萄样”改变[9-10]。MB占位效应明显,可压迫第四脑室致梗阻性脑积水;约2/3的病例可出现蛛网膜下腔种植转移,与肿瘤细胞脱落并随脑脊液流动种植播散有关。本组病例未发现明确转移病灶,可能与多数病灶位于小脑半球、肿瘤细胞较难脱落直接进入脑脊液形成种植播散有关。此外,髓母细胞瘤转移也与病理类型有关,间变型和大细胞型的肿瘤细胞生长和浸润能力较强,且更易通过脑脊液循环通路发生蛛网膜下腔播散[11]。
3.鉴别诊断
①脑膜瘤:髓母细胞瘤发生在小脑表面可以延伸至脑膜,与脑膜广基接触类似脑膜肿瘤,另外可出现较具特征性的脑膜尾征。②室管膜瘤:发生在小脑蚓部长入第四脑室内的髓母细胞瘤需与室管膜瘤鉴别。室管膜瘤发病部位以脑室底常见,仅在发生部位侵入脑室壁内,故瘤周脑脊液主要位于肿瘤后方,肿瘤前方局部与第四脑室底分界不清,钙化多见。而髓母细胞瘤起源于小脑蚓部或四脑室顶,常突入第四脑室下部,第四脑室受压变扁呈弧形包绕在肿瘤前方和侧面。③毛细胞星形细胞瘤:为小儿颅后窝第二常见的肿瘤,好发于小脑蚓部或小脑半球,肿瘤呈T1WI低、T2WI高信号,常囊变,其范围常大于瘤体直径的1/2,囊壁可伴或不伴壁结节,DWI呈低信号,ADC值明显高于正常脑白质,可与髓母细胞瘤鉴别。
综上所述,成人髓母细胞瘤较少见,影像学表现以小脑半球近表面多见,可多发,增强扫描呈渐进性轻中度强化,内部常见小斑片状或裂隙状囊变,病理类型以促纤维增生/结节型多见,较少侵及第四脑室引起梗阻性脑积水和蛛网膜下腔种植转移。
[1]Koeller KK,Rushing EJ.From the Archives of the AFIP:Medulloblastoma:A comprehensive review with radiologicpathologic correlation.RadioGraphics,2003,23:1613-1637.
[2]Behbahani M,St George EJ,Dunn LT,et al.Atypical adult medulloblastoma.Acta Neurochir,2011,153:1511-1517.
[3]Louis DN,Ohgaki H,Wiestler OD,et al.The 2007 WHO classification of tumours of the central nervous system.Acta Neuropathol,2007,114:97-109.
[4]张海兵,李玉华,李 君,等.扩散加权成像在小儿脑肿瘤诊断中的价值.中国医学计算机成像杂志,2010,16:189-192.
[5]朱 熠,成官迅,高 茜,等.不典型髓母细胞瘤的MRI征象探讨.临床放射学杂志,2013,32:168-171.
[6]林炳权,许乙凯,冯 婕.非中线髓母细胞瘤的MRI诊断分析.医学影像学杂志,2013,23:661-664.
[7]施裕新,徐建峰.CT灌注成像对脑肿瘤瘤周水肿的评价.中华放射学杂志,2005,39:469-471.
[8]Mittal P.Magnetic resonance spectroscopy findings in nonenhancing desmoplastic medulloblastoma.Ann Indian Acad Neurol,2011,14:200-202.
[9]Liu HQ,Yin X,Li Y,et al.MRI features in children with desmoplastic medulloblastoma.J Clin Neurosci,2012,19:281-285.
[10]Ciccarino P,Rotilio A,Rossetto M,et al.Multifocal presentation of medulloblastoma in adulthood.J Neurooncol,2012,107:233-237.
[11]赵 赋,张 晶,王兴朝,等.成人髓母细胞瘤不同病理亚型临床特征及预后分析.中华病理学杂志,2014,43:169-172.

