肝脏孤立性坏死结节的MR表现(40例)
邵丹丹 王雪雪 赵 骞 贾宁阳 陈 栋 龙行安 陆 伦 程红岩 孙 莉
2 第二军医大学附属东方肝胆外科医院病理科
3 复旦大学附属妇产科医院超声科
肝脏孤立性坏死结节(solitary necrotic nodule of the liver,SNN)是肝内一种无明确病因的少见病,缺乏典型的临床症状和实验室特异性指标。病理学上SNN为纤维组织包绕的凝固性坏死区。目前影像学检查是临床诊断该病的重要辅助手段,但在影像上该病常与转移瘤、肝内胆管细胞癌等鉴别困难[1-4]。随着MRI技术的发展和动态增强扫描的广泛应用,MRI检查对肝内病变的良恶性鉴别诊断有显著帮助。MRI对于病灶内部细节、包膜等的显示较其他影像检查有独特优势[5]。笔者通过回顾性分析40例较大样本量的SNN,旨在探讨该病的特异性MRI表现,加深对该病的认识。
方 法
1.病例资料
回顾性搜集本院2009年11月~2014年9月经手术病理证实的肝脏孤立性坏死结节42例,所有病例均在术前行MR平扫及动态增强检查。本研究排除MR上难以识别的2例SNN,病理提示为巨大肝海绵状血管瘤和块状型肝细胞肝癌旁伴发灶。最终纳入研究对象共40例,男22例,女18例,年龄33~71岁,中位年龄48岁。患者就诊原因包括:体检32例、右上腹痛或背痛6例、间断下腹胀痛伴黑便1例(术后证实该患者同时患有乙状结肠癌)、乙状结肠癌术后6年复查1例。实验室检查:HBsAg阳性10例,AFP阳性1例,其余病例的HBsAg和肿瘤标记物(AFP、CEA、CA199)均为阴性。
2.MR检查方法
采用GE Signa Infinity Twin Speed-1.5T或Optima 360-1.5T MR扫描仪,体部线圈,取仰卧位,脚先进,扫描范围从膈顶至肝下极。扫描序列包括轴位FSPGR-T1WI序列、轴位FRFSE-T2WI序列、冠状面FIESTA序列,Lava序列多期动态增强扫描。增强扫描采用高压注射器推注对比剂Gd-DTPA,速率2.0~3.0ml/s,用量0.1mmol/kg,注药后分别于20~25s、55~65s、120~140s行动脉期、门脉期、延迟期扫描。
3.图像分析
由2名从事腹部诊断专长的放射科医师共同阅片,讨论达成一致意见。分析病灶的大小、部位、分布、形状、T1WI、T2WI信号特点及增强后强化方式。病灶大小选取病灶显示最清楚的序列和层面进行测量,记录最大径。病灶分布定义为肝缘下(病灶距肝缘<1.5cm)和肝脏深部(距肝缘≥1.5cm)。病灶形状分为类圆形或椭圆形、葫芦状、蚯蚓状。病灶在T1WI、T2WI上的信号强度以周围肝组织为参照。增强后(动脉期、门脉期、延迟期)观察并记录病灶强化方式,如有病灶周缘的环形强化,在强化最明显的期相测量其厚度。
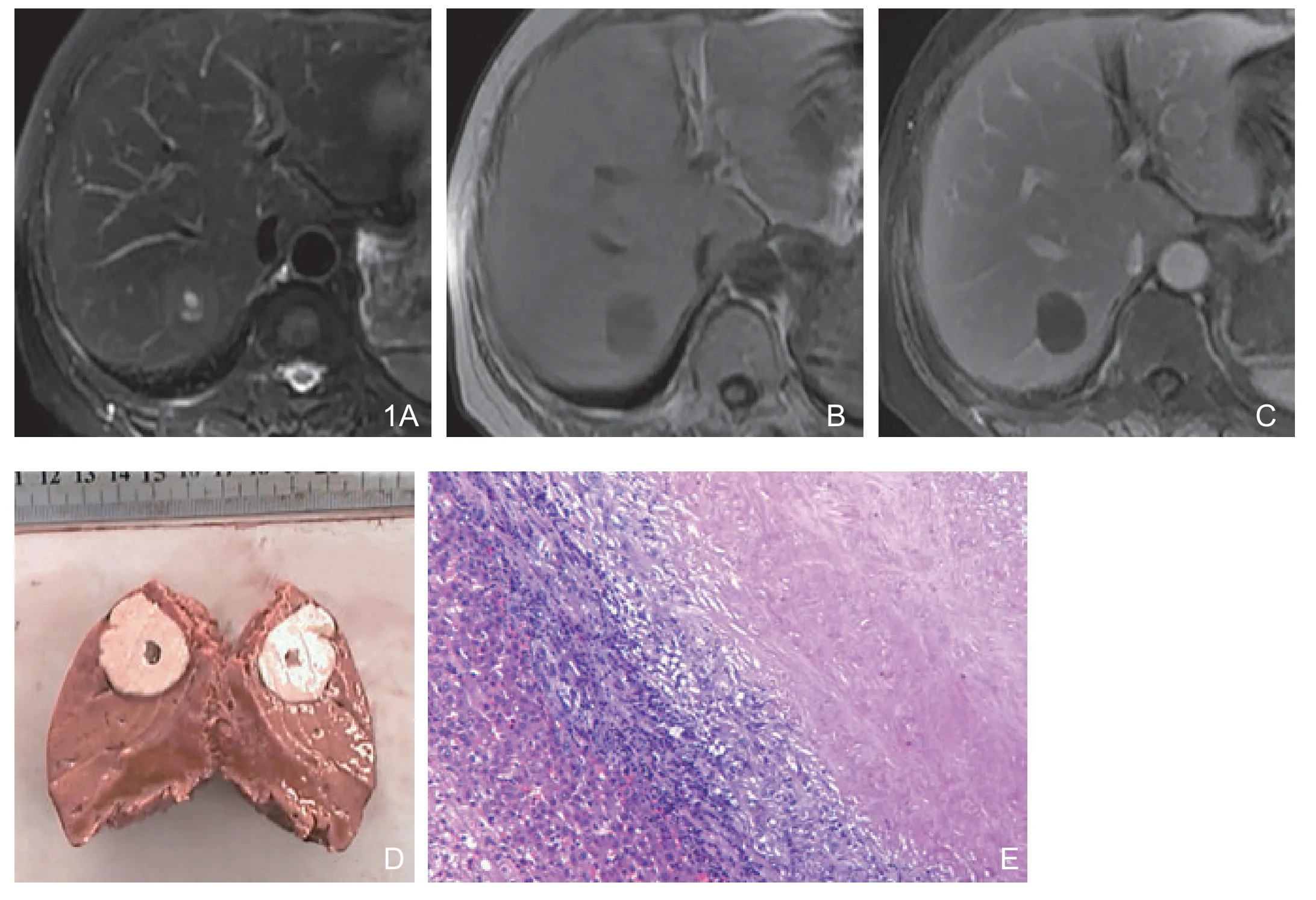
图1 肝右后叶孤立性坏死结节(单结节型)。A.横轴位T2WI示肝右后叶稍高信号结节影,呈椭圆形,内见小片极高信号区。B.横轴位T1WI示病灶呈低信号。C.增强后延迟期病灶实质部分未见明显强化,病灶周缘薄环状强化。D.大体病理切面为土黄色结节,中央有小囊腔,周围无包膜。E.镜下病理示病灶中央为无组织细胞结构的坏死区,周边有纤维组织包绕,其内有淋巴细胞、浆细胞和嗜酸性细胞浸润(HE×200)。
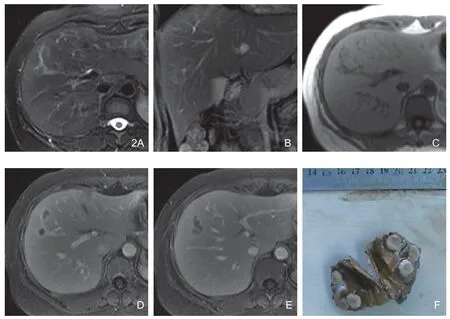
图2 肝右前叶孤立性坏死结节(多结节型)。A.横轴位T2WI示肝右前叶等信号结节影,周缘见稍高信号环。B.冠状位示病灶呈等信号,周缘见稍高信号环。C.横轴位T1WI示病灶呈等信号,周缘隐约见稍低信号环。D.增强后延迟期病灶实质部分无明显强化,病灶周缘环状强化。E.相邻层面延迟期示病灶周缘环状强化、内部间隔线强化,病灶呈蚯蚓状。F.大体病理切面为土黄色病灶,呈多结节状,周围无包膜。
结 果
1.病灶形态和部位
本研究入组40例SNN,病灶最大径0.7~5.6cm(2.42±0.98cm),其中大部分≤3cm(30/40),小部分>3cm(10/40);病灶多数位于肝右叶(34/40),少数位于肝左叶(4/40)和中肝叶(2/40);病灶多分布于肝缘下(35/40),少数在肝脏深部(5/40);病灶形态多样,可呈圆形或椭圆形(18/40)、葫芦状(14/40)和蚯蚓状(8/40)。
2.MR信号表现
T1WI示所有病灶均呈低/等信号,伴病灶内更低信号区7例、伴周缘低信号环8例、伴内部等/低信号间隔线6例;T2WI信号表现多样,呈稍高/等信号32例,稍低/低信号8例,伴病灶内高/极高信号区12例、伴周缘低/等/高信号环14例、伴内部低/等/高信号间隔线8例。增强后三期扫描病灶实质部分均无强化,增强后动脉期病灶周缘见薄环状强化26例、见间隔线强化10例;门脉期及延迟期病灶周缘见薄环状强化40例、见间隔线强化14例。在门脉期或延迟期测量病灶周缘环壁厚度0.87~3.05mm(2.09±0.52mm)。根据病灶内是否观察到间隔线将所有病灶分为两型:26例单结节型和14例多结节型(图1~3)。
3.病理学表现
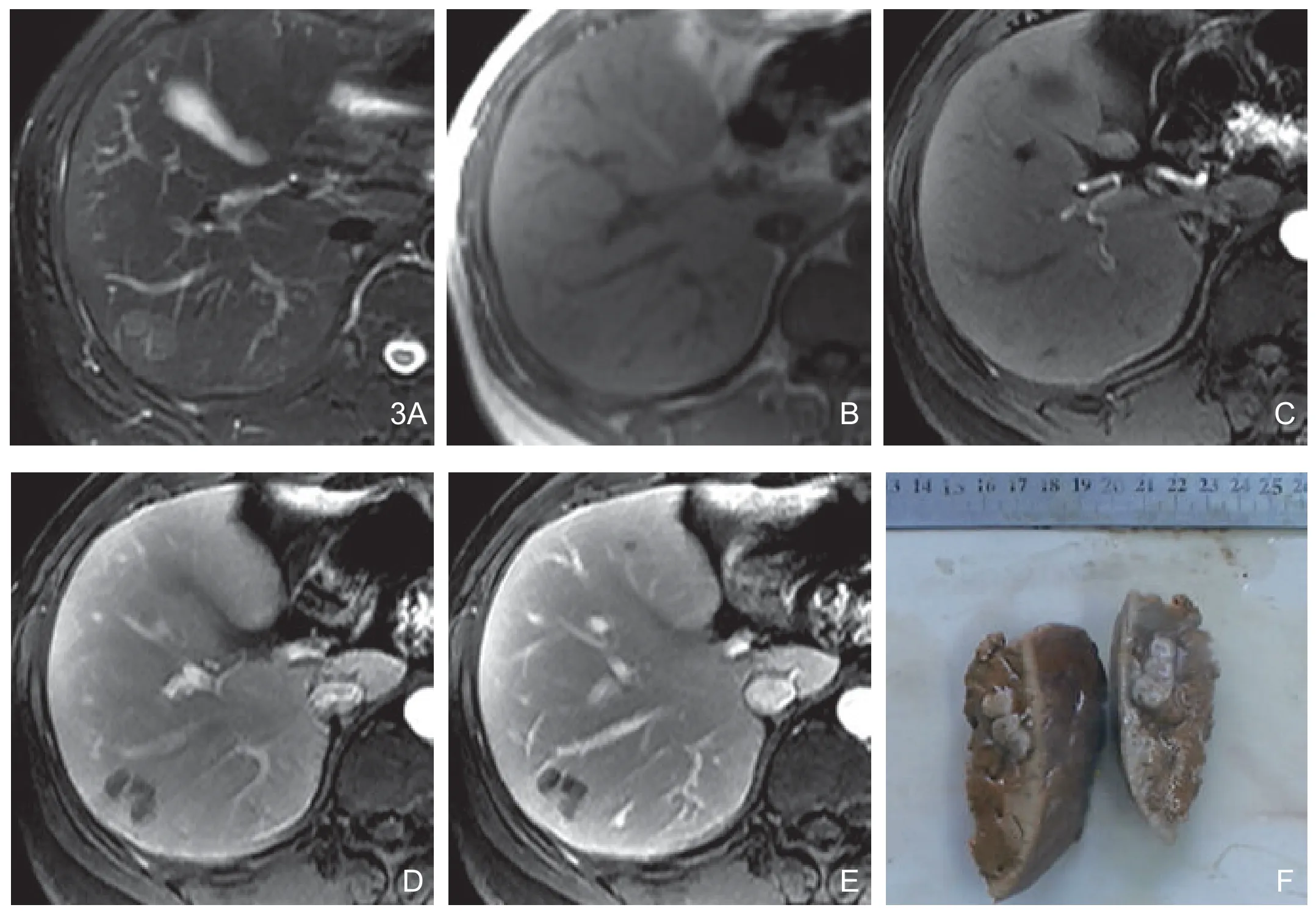
图3 肝右后叶孤立性坏死结节(多结节型)。A.横轴位T2WI示肝右后叶高信号结节影。B.横轴位T1WI示病灶呈等信号,周缘见稍低信号环,内部见低信号间隔线,病灶呈蚯蚓状。C.增强后动脉期病灶未见明显强化。D.增强后门脉期病灶实质部分无明显强化,病灶周缘似有薄环状强化,内部见间隔线影。E.增强后延迟期病灶周缘薄环状强化,内部见间隔线影。F.大体病理切面为土黄色病灶,呈多结节状,周围无包膜。
大体病理示:单结节26例、多结节14例。病灶切面上结节呈土黄色或灰白色,内部可见小囊腔7例,所有结节周围均无包膜,多结节病灶内见两个及两个以上彼此相邻小结节。显微镜下病理特征为:病灶内部呈大片状凝固性坏死,无组织细胞结构,周边见完整纤维组织包绕,其内有不同程度淋巴细胞、浆细胞、单核细胞、嗜酸性粒细胞等浸润。细胞学检查及抗酸染色阴性。病理证实部分病例伴发肝脏疾病:脂肪肝5例、小结节型肝硬化2例、慢性肝炎2例、肝海绵状血管瘤1例、粗梁Ⅲ级肝细胞癌1例、肝内胆管错构瘤1例。另有部分病例病理证实伴发肝外疾病:胃壁间质瘤1例,乙状结肠腺癌2例。
讨 论
肝脏孤立性坏死结节是由Shepherd和Lee在1983年首次报道,在最初的研究中,创伤和感染被认为是可能的病因[6]。而后,在一些病例报道中,寄生虫感染被认为可能是更主要的致病因素[7]。另有报道在病灶内发现营养血管,从而提示该病血管瘤起源的可能[8]。Deniz等[9]还报道其研究组中55%病例伴有恶性肿瘤病史,其中多数是胃肠道来源肿瘤,从而推测SNN的另一种可能病因为恶性转移的“燃尽阶段”。本组中3例伴胃肠道恶性肿瘤,1例伴肝细胞肝癌,1例伴肝血管瘤。虽然本组中部分病例能够支持以往的一些病因假说,但对该病的自然演变史我们仍然知之甚少,需要更多的研究去发现。
流行病学上,SNN发病率男性高于女性,高峰年龄出现在50~70岁[10]。本组男女之比22:18,虽然男性多于女性,但是没有明显的性别倾向。本组发病年龄跨度较大,为33~71岁,中位年龄48岁,与既往报道大致相符。在临床表现方面,多数SNN无症状,常为体检或因其他疾病检查时偶然发现[2,5,11,12]。本组资料仅6例因腹痛、背痛就诊,2例因乙状结肠癌行相关检查发现,其余均为体检发现。除临床症状不典型外,既往报道还提示SNN缺乏特征性的实验室指标[2,5,11,12],本组中大部分病例肿瘤指标(AFP、CEA、CA-199)阴性,仅1例AFP阳性,术后证实该患者伴发肝细胞癌;另外,与以往研究相比,本组中有更多HBsAg阳性发现(10例),但这不足以成为SNN病的实验室特征指标,考虑可能为本国乙肝感染和本院肝胆专科医院所致偏倚。
本研究发现SNN病灶75%(30例)最大径≤3cm、85%(34例)位于肝右叶、87.5%(35例)位于肝缘下,均与文献报道相符[11-13]。病灶形状较多样化,可呈类圆形或椭圆形、葫芦状、蚯蚓状等。本病虽然名为孤立性坏死结节,但文献报道该病有时并不“孤独”[14],本组中多结节型14例,MRI全部检出;需要指出,本组多结节型SNN病灶特点是彼此相邻,这与耿利等[13]报道一致,多发病灶在影像上显示为病灶内伴间隔线影,在增强后的门脉期及延迟期显示更清楚。
本研究显示SNN在T1WI上呈低/等信号,这与以往报道相符[5,11,12,15]。SNN在T2WI上信号表现较广泛,32例呈稍高/等信号,8例呈稍低信号,Geng等[15]研究认为这可能与SNN随时间改变的脱水程度有关,即:脱水程度越高T2WI信号越低。SNN常被报道的一个影像特征是病灶内可伴液化坏死区[5,11,12,15],本组中12例病灶内可见T2WI极高信号区,大体病理提示7例发现含液体小囊腔,另有5例T2WI中心高信号没有相应的病理发现,考虑可能为囊腔过小病理切片出现遗漏。
本研究显示SNN最显著特征为动态增强后病灶实质无强化、周缘薄环形强化,周缘强化在门脉期、延迟期表现最明显,平均环壁厚度为2.09±0.52mm。病灶实质不强化反映了病灶内无组织细胞结构坏死区的特性,病灶周缘及间隔强化考虑为坏死区周围纤维包膜内浸润了不同程度的炎性细胞,而对比剂在增大的细胞外间隙渗透和清除较慢所造成[12]。此种强化方式,可以帮助SNN与其他乏血供肝脏恶性肿瘤进行鉴别,如单发肝脏转移瘤常表现为门脉期强化更明显的周缘环形影,而肝内胆管细胞癌动态增强后病灶常呈不均匀强化。
总之,SNN的MRI表现具有一定的特征性:该病最大径常≤3cm,多位于肝右叶、肝缘下,T1WI呈低/等信号,T2WI可呈各种信号,部分病灶内可见液性区,增强后特征性表现为病灶实质无强化、周缘薄环状强化,多结节病灶内存在间隔强化影。
[1]Delis S,Kelgiorgi D,Sofianidis A,et al.Solitary necrotic nodule of the liver mimicking hepatocellular carcinoma:a case report.Cases J,2009,2:85-88.
[2]Koea J,Taylor G,Miller M,et al.Solitary necrotic nodule of the liver:a riddle that is difficult to answer.J Gastrointest Surg,2003,7:627-630.
[3]De Luca M,Luigi B,Formisano C,et al.Solitary necrotic nodule of the liver misintrepreted as malignant lesion:considerations on two cases.J Surg Oncol,2000,74:219-222.
[4]Martins RJT,et al.Solitary necrotic nodule of the liver:a very challenging diagnosis!BMJ Case Rep,2014,10:1136-1139.
[5]林光武,欧阳汉,周纯武,等.肝脏孤立性坏死结节的MRI 表现.中华放射学杂志,2007,41:1073-1076.
[6]Shepherd NA,Lee G.Solitary necrotic nodules of the liver stimulating hepatic metastases.J Clin Pathol,1983,36:1181-1183.
[7]Clouston AD,Walker NI,Prociv P.Parasitic origin of a solitary necrotic nodule of the liver.J Clin Pathol,1993,46:578.
[8]Sundaresan M,Lyons B,Akosa AB.“Solitary”necrotic nodules of the liver:an aetiology reaffirmed.Gut,1991,32:1378-1380.
[9]Deniz K,Çoban G.Solitary Necrotic Nodule of the Liver:Always Benign?.J Gastrointest Surg,2010,14:536-540.
[10]林光武,王立侠,嵇鸣.肝脏孤立性坏死结节的CT、MRI 表现与病理对照研究.中国医学计算机成像杂志,2011,17(5):405-411.
[11]Wang LX,Liu K,Lin GW,et al.Solitary Necrotic Nodules of the Liver:Histology and Diagnosis With CT and MRI.Hepat Mon,2012,12:e6212.
[12]Zhou YM,Li B,Xu F,et al.Clinical features of solitary necrotic nodule of the liver.Hepatobiliary Pancreat Dis Int,2008,7:485-489.
[13]耿利,林川,吴孟超,等.肝脏孤立性坏死结节的诊断与治疗:附76例报告.中华肝胆外科杂志,2007,13(9):594-596.
[14]Kondi-Pafiti AI,Grapsa DS,Kairi-Vasilatou ED,et al.“Solitary”necrotic nodule of the liver:an enigmatic entity mimicking malignancy.Int J Gastrointest Cancer,2006,37:74-7.8
[15]Geng L,Lin C,Huang B,et al.Solitary necrotic nodule of the liver:MR findings in 33 pathologically proved lesions.European Journal of Radiology,2012,81:623-629.

