右美托咪定用于ICU酒精戒断综合征患者的研究
王 璐,姚 兰,邹捍东,陈 伟,周青山
(武汉大学人民医院,湖北 武汉 430060)
右美托咪定用于ICU酒精戒断综合征患者的研究
王 璐,姚 兰,邹捍东,陈 伟,周青山
(武汉大学人民医院,湖北 武汉 430060)

目的观察右美托咪定治疗ICU酒精戒断综合征患者的临床疗效及安全性。方法采用随机数字表法将出现震颤(抽搐)、焦虑、激惹等表现的96例ICU酒精戒断综合征患者分为3组,A组给予右美托咪定静脉泵注,负荷量为0.5~1.0μg/kg,10min后减量至维持量0.2~0.6μg/(kg·h);B组给予异丙酚静脉泵注,负荷量为0.5~2.0mg/kg,10min后减量至维持量1~3mg/(kg·h);C组给予地西泮肌肉注射镇静。观察3组镇静效果;记录用药前后患者的平均动脉压、心率、呼吸频率、脉搏血氧饱和度、动脉血氧分压、CIWA-Ar评分、APACHEⅡ评分,统计患者住ICU时间、不良反应发生情况及病死率。结果A、B组镇静达标率明显高于C组(P均<0.05),A组与B组比较差异无统计学意义(P>0.05)。B组镇静起效时间最短,地西泮用量最少,3组间比较差异均有统计学意义(P均<0.05)。A组用药后1h的平均动脉压、心率明显低于B、C组(P均<0.05),3组用药前后呼吸频率、脉搏血氧饱和度、动脉血氧分压均无明显变化(P均>0.05)。3组用药后24hCIWA-Ar评分及APACHEⅡ评分均较用药前明显下降(P均<0.05),A组评分明显低于B、C组(P均<0.05)。A组住ICU时间明显短于C组(P<0.05)。结论右美托咪定可显著缓解酒精戒断综合征患者的躁动、谵妄等症状,改善预后,且不良反应少,可作为酒精戒断综合征患者镇静的临床推荐药物。
酒精戒断综合征;右美托咪定;异丙酚;地西泮
近年来我国酒精滥用与依赖者日益增多,此类人群常会因外伤、重症感染、胰腺炎等就诊,其中20%~33%的患者需进入ICU治疗[1],而在此期间极可能出现酒精戒断综合征(alcohol withdrawal syndrome, AWS),表现为神经系统症状(癫痫发作及自主神经功能紊乱)、精神症状(震颤、谵妄、幻觉)、心血管系统症状、发热等,因此酒精戒断综合征成为临床医生需要重视的问题。目前临床上常应用苯二氮类、巴比妥类、异丙酚等药物治疗,但因肝功能损伤、呼吸抑制等不良反应,临床使用受限。新型α2肾上腺素受体激动剂右美托咪定具有镇静、镇痛、抑制交感活动的效应,且呼吸抑制作用很弱,近年来用于ICU酒精戒断综合征患者的治疗。2009年1月—2014年6月,本院应用右美托咪定治疗酒精戒断综合征患者32例,疗效较好,现报道如下。
1 临床资料
1.1一般资料 选取上述时期本院收住ICU的酒精戒断综合征患者96例,均有长期饮酒史并酒精依赖,有住院后突发的震颤、谵妄症状,均符合DSM-Ⅳ中使用酒精所致的精神和行为障碍中伴有谵妄的戒断状态诊断标准[2-4],酒精戒断状态评分(CIWA-Ar)≥7分[3]。排除住院期间已使用镇静药物者,代谢或外伤引起昏迷者,急性心肌梗死者,Ⅱ度或Ⅲ度房室传导阻滞者,严重肝功能衰竭、妊娠、慢性疾病终末期者。本研究符合医学伦理学要求,经医院伦理委员会批准,所有镇静镇痛给药方案及治疗获得患者家属的知情同意。采用随机数字表法将患者随机分为3组:A组32例,男28例,女4例;年龄18~84(57.31±16.45)岁;体质量(64.34±7.24)kg;饮酒年限5~50(33.1±14.02)年;日饮酒量(折合30~40度普通白酒)200~700(409.06±131.11)mL;多发伤12例,脓毒症7例,重症急性胰腺炎3例,开腹手术后4例,肺炎3例,肝硬化消化道出血2例,开胸术后1例;面罩及鼻导管给氧22例,呼吸机支持10例;CIWA-Ar评分(37.69±11.89)分,APACHEⅡ评分(16.88±6.18)分。B组32例,男28例,女4例;年龄18~85(55.94±18.83)岁;体质量(64.44±8.02)kg;饮酒年限5~50(27.0±17.12)年;日饮酒量200~680(441.56±144.58)mL;多发伤12例,脓毒症8例,重症急性胰腺炎5例,开腹手术后3例,肺炎2例,肝硬化消化道出血1例,开胸术后1例;面罩及鼻导管给氧24例,呼吸机支持8例;CIWA-Ar评分(35.75±11.85)分,APACHEⅡ评分(16.22±5.66)分。C组32例,男27例,女5例;年龄18~85(59.63±16.73)岁;体质量(65.75±8.60)kg;饮酒年限5~50(34.43±16.58)年;日饮酒量210~650(382.81±115.37)mL;多发伤11例,脓毒症7例,重症急性胰腺炎4例,开腹手术后4例,肺炎3例,肝硬化消化道出血2例,开胸术后1例;面罩及鼻导管给氧23例,呼吸机支持9例;CIWA-Ar评分(34.78±12.46)分,APACHEⅡ评分(18.22±7.36)分。3组年龄、体质量、饮酒年限、日饮酒量、气管插管数、CIWA-Ar评分及APACHEⅡ评分比较差异均无统计学意义(P均>0.05),具有可比性。
1.2治疗方法 A组给予右美托咪定注射剂(江苏恒瑞医药股份有限公司产品,国药准字H20090248,规格:200 μg/支)静脉泵注,负荷量为0.5~1.0 μg/kg,10 min后减量至维持量0.2~0.6 μg/(kg·h);B组给予异丙酚注射剂(Corden Pharma S.P.A产品,规格:1 g/瓶)静脉泵注,负荷量为0.5~2.0 mg/kg,10 min后减量至维持量1~3 mg/(kg·h);C组发作时给予地西泮5~10 mg肌肉注射镇静。A组和B组中疗效不佳者则给予地西泮1~5 mg静脉注射。
1.3镇静疗效评定标准 采用Ramsay评分评价镇静程度:1分,不安静、烦躁;2分,安静、合作;3分,嗜睡,能听从指令;4分,睡眠状态,可唤醒;5分,呼唤反应迟钝;6分,深睡状态,呼唤不醒。Ramsay评分3~4分为达标。
1.4监测指标 观察镇静疗效;记录用药前及用药后1 h、2 h、6 h、12 h、24 h平均动脉压(MAP)、心率(HR),用药前及用药后6 h、12 h、24 h呼吸频率(R)、脉搏血氧饱和度[Sp(O2)]、动脉血氧分压[p(O2)],用药前及用药后24 h CIWA-Ar评分、APACHEⅡ评分;统计患者住ICU时间、病死率及不良反应发生情况。
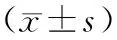
2 结 果
2.13组镇静疗效 A组镇静达标者28例(88%),其中8例需要加用地西泮;B组镇静达标者30例(94%),其中5例需要加用地西泮;C组镇静达标者17例(53%)。A组与B组比较差异无统计学意义(P>0.05),但与C组比较差异均有统计学意义(P均<0.05)。
2.23组镇静起效时间及地西泮用量 A组镇静起效时间为15~20(17.0±1.61)min,B组为6~10(8.1±6.06)min,C组为8~12(10.1±5.32)min。B组镇静起效时间最短,各组间比较差异均有统计学意义(P均<0.05);A组24 h地西泮用量为(8.1±6.06)mg,B组为(3.9±3.75)mg,C组为(15.2±4.83)mg, B组地西泮用量最少,3组间比较差异均有统计学意义(P均<0.05)。
2.33组用药前后MAP、HR、R、Sp(O2)、p(O2)比较 用药后A组MAP及HR有所降低,其中MAP于用药后1h即明显低于B、C组(P均<0.05)。B、C组MAP及HR改变不明显,未发生明显的呼吸抑制。3组R、Sp(O2)、p(O2)均无明显变化(P均>0.05)。见表1及表2。
2.43组用药前后CIWA-Ar评分、APACHEⅡ评分比较 3组用药后CIWA-Ar评分、APACHEⅡ评分均较用药前明显降低(P均<0.05),且A组评分明显低于B组和C组(P均<0.05)。见表3。
2.53组临床结局指标比较 A组住ICU时间明显短于C组(P<0.05),3组病死率比较差异均无统计学意义(P均>0.05)。见表4。
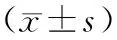
表1 3组用药前后MAP、HR比较
注:①与B组比较,P<0.05;②与C组比较,P<0.05;1 mmHg=0.133 kPa。
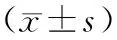
表2 3组用药前后R、Sp(O2)、p(O2)比较
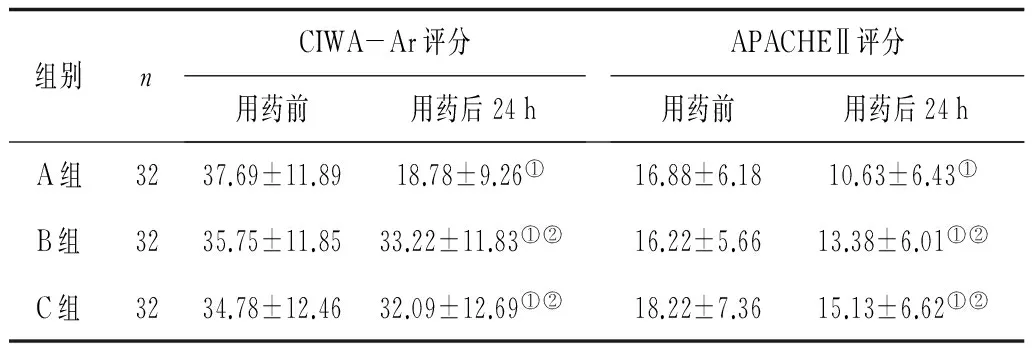
表3 3组用药前后CIWA-Ar评分、APACHEⅡ评分比较
注:①与用药前比较,P<0.05;②与A组比较,P<0.05。

表4 3组临床结局指标比较
注:①与C组比较,P<0.05。
2.63组不良反应发生情况 C组呼吸抑制发生率明显高于A组(P<0.05)。见表5。
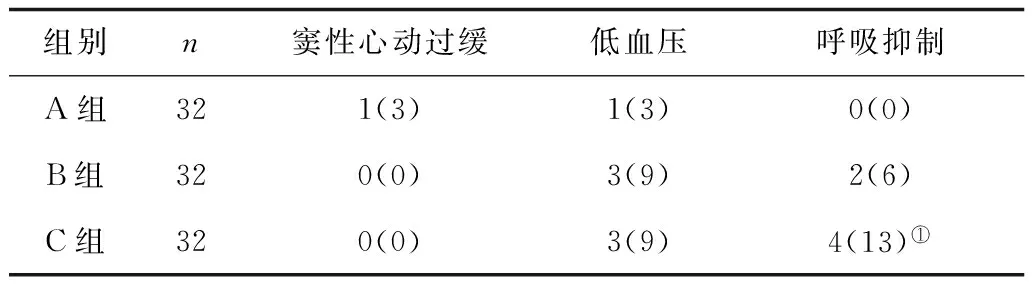
表5 3组不良反应发生情况比较 例(%)
注:①与A组比较,P<0.05。
3 讨 论
酒精戒断综合征患者因长期酗酒,α2肾上腺素受体敏感性降低,在突然撤酒后神经兴奋性降低,肾上腺素水平升高,会出现震颤、谵妄等表现。其发病机制与脑内γ-氨基丁酸(GABA)和N-甲基-D-天冬氨酸(NMDA)受体有关[4],酒精刺激突然解除造成脑内GABA抑制效应明显下降,同时肾上腺素神经传导系统或交感神经系统被突然激活,α2-肾上腺素受体增敏可能也在酒精戒断综合征的发生中起作用[5]。其治疗主要是应用苯二氮类药物改善患者癫痫症状,结合营养支持、维持电解质平衡、纠正酸碱平衡紊乱等,但常由于对本病系统认识及系统治疗有限,易误诊为肝性脑病、低血糖、癫痫、胃肠炎等,导致患者症状无法有效缓解。
右美托咪定为α2肾上腺素受体激动剂,可通过减少异常神经放电、调节肾上腺素水平达到镇静效果。研究表明,右美托咪定可以有效缓解酒精戒断综合征大鼠强直、震颤、易激惹等症状[7];可以缓解酒精戒断综合征患者癫痫样症状,减少苯二氮类药物用量,改善患者血流动力学指标,如改善心率增快、血压上升等症状[8]。且右美托咪定通过激动α2肾上腺素受体,作用于相应神经元,减少儿茶酚胺的过量释放,从而起到神经保护作用,减少蓝斑区神经元损失,有效缓解酒精戒断综合征症状[9-10]。其还可以抑制交感神经兴奋性,增强迷走神经兴奋性,使血压下降,心率减慢,心肌氧耗降低,减少心肌缺血再灌注损伤[11]。另外右美托咪定对GABA受体及鸦片受体无作用,不会发生苯二氮类、异丙酚常见的呼吸抑制不良反应。
本研究结果显示,右美托咪定可以有效缓解酒精戒断综合征神经兴奋症状,减少苯二氮类药物用量,降低CIWA-Ar评分和APACHEⅡ评分,缩短患者住ICU时间,且对循环、呼吸无明显影响,值得推广应用。
[1] De Wit M,Jones DG,Sessler CN,et al. Alcohol-use disorders in the critically ill patient[J]. Chest,2010,138(4):994-1003
[2] 范肖东,汪向东,于欣,等. ICD-10精神与行为障碍分类:临床描述与诊断要点[M]. 北京:人民卫生出版社,1993:66
[3] 禚传君,黄悦勤,李继涛,等. 临床酒精戒断状态评定量表中文版的信效度[J]. 中国心理卫生杂志,2010,24(5):347-374
[4] 王维治. 神经病学[M]. 北京:人民卫生出版社,2013:1936
[5] Borg S,Kvande H,Sedvall G. Central norepinephrine metabolism d-uring alcohol intoxication in addicts and health volunteers[J]. Science,1981,213(4512):1135-1137
[6] Lucyk S,Hoffman RS,Nelson LS. Dexmedetomidine in addition to benzodiazepine-based sedation in patients with alcohol withdrawal delirium[J]. Eur J Emerg Med,2014,21(5):389-390
[7] Riihioja P,Jaatinen P,Oksanen H,et al. Dexmedetomidine alleviates ethanol withdrawal symptoms in the rat[J]. Alcohol,1997,14(6):537-544
[8] Wong A,Smithburger PL,Kane-Gill SL. Review of adjunctive d-exmedetomidine in the management of severe acute alcohol withdrawal syndrome[J]. Am J Drug Alcohol Abuse,2015,41(5):382-391
[9] Muzyk AJ,Revollo JY,Rivelli SK. The use of dexmedetomidine in alcohol withdrawal[J]. J Neuropsychiatry Clin Neurosci,2012,24(3):10045-10046
[10] Riihioja P,Jaatinen P,Haapalinna A,et al. Effects of dexmedetomidine on rat locus coeruleus and ethanol withdrawal symptoms during intermittentethanol exposure[J]. Alcohol Clin Exp Res,1999,23(3):432-438
[11] Guler L,Bozkirli F,Bedirli N,et al. Comparison of the Effects of Dexmedetomidine vs. Ketamine in Cardiac Ischemia/Reperfusion Injury in Rats-Preliminary Study[J]. Adv Clin Exp Med,2014,23(5):683-689
Clinical study of dexmedetomidine in alcohol withdrawal syndrome patients in ICU
WANG Lu,YAO Lan,ZOU Handong,CHEN Wei,ZHOU Qingshan
(Renmin Hospital of Wuhan University, Wuhan 430060, Hubei, China)
Objective It is to observe the clinical effect and adverse reaction of dexmedetomidine (DEX) in alcohol withdrawal syndrome patients (AWS) in ICU. Methods 96 AWS patients with nystagmus, anxiety, irritability symptoms were randomly divided into group A(n=32), group B(n=32) and group C(n=32) by random number table method. Group A were injected intravenously of dexmedetomidine load 0.5-1.0 μg/kg within 10 minutes and maintained at 0.2-0.6 μg/kg/h, Group B were injected intravenously of propofol load 0.5-2.0 mg/kg within 10 minutes and maintained 1-3 mg/kg/h, Group C were injected intramuscular of diazepam temporarily. The sedative effect, mean arterial pressure, heart rate, respiratory rate, pulse oxygen saturation, arterial oxygen partial pressure, CIWA-Ar score, APACHEⅡ score before treatment and after treatment were compared in the three groups. The ICU hospitalized time and mortality were analyzed in the three groups. The incidence of adverse effects include bradycardia, hypotension and respiratory depression were observed. Results The sedation good control rates in group A and group B was higher than that in group C (P<0.05), but there was no significant difference between group A and group B (P>0.05). The onset time of sedation was the shortest and dosage of diazepam was the least in group B, the differences were significantly different among the three groups (Pall<0.05). Group A's MAP and heart rate at 1 hour after medication was lower than that of Group B and C(P<0.05). The changes of respiratory rate, pulse oxygen saturation and arterial oxygen partial pressure in three groups were not significant(P>0.05). CIWA-Ar score and APACHE Ⅱ score of three groups were decreased compared with than before treatment(P<0.05), the scores of Group A were significantly decreased especially. Group A's ICU hospitalization time was shorter than that of Group C(P<0.05). Conclusion Dexmedetomidine can effectively relieve AWS symptoms such as agitation or delirium with less adverse effects. It can be recommended in sedation treatment in AWS patients.
alcohol withdrawal syndrome;dexmedetomidine; propofol; diazepam
王璐,女,硕士,研究方向为重症患者的镇静镇痛治疗。
10.3969/j.issn.1008-8849.2015.34.006
R0971.2
A
1008-8849(2015)34-3782-04
2015-01-14

