2 型糖尿病脑白质病变患者脑血管功能和认知功能研究
顾承志,朱向阳,赵 青,汪 芳,李新玲,周 永,董政协
(南通大学第二附属医院,江苏 南通 226001)
2 型糖尿病脑白质病变患者脑血管功能和认知功能研究
顾承志,朱向阳,赵 青,汪 芳,李新玲,周 永,董政协
(南通大学第二附属医院,江苏 南通 226001)

[摘要]目的 探讨2型糖尿病脑白质病变患者脑血管功能及认知功能变化情况。方法 选取82例2型糖尿病患者,根据脑MRI结果分为脑白质病变组45例和无脑白质病变组37例,另选取年龄、性别、受教育程度匹配的健康体检者30例作为对照组。分别进行经颅多普勒(TCD)及事件相关电位(P300)检测,同时使用北京版蒙特利尔认知评估量表 (MoCA) 进行认知功能评分。结果 脑白质病变组和无脑白质病变组大脑中动脉(MCA)、基底动脉(BA)的搏动指数(PI)均明显高于对照组(P均<0.05),且脑白质病变组明显高于无脑白质病变组(P<0.05),而MCA、BA的平均血流速度各组间比较差异均无统计学意义(P均>0.05)。脑白质病变组P300潜伏期明显长于无脑白质病变组及对照组(P均<0.05),无脑白质病变组明显长于对照组(P<0.05);脑白质病变组P300波幅明显低于无脑白质病变组及对照组(P均<0.05),无脑白质病变组与对照组比较差异无统计学意义(P<0.05)。脑白质病变组MoCA评分明显低于无脑白质病变组及对照组(P>0.05)。结论 通过TCD进行PI测定可发现糖尿病患者脑微小血管病变,结合P300和MoCA测定,有助于早期发现2型糖尿病合并脑白质病变后的认知功能障碍。
2型糖尿病;脑白质病变;经颅多普勒超声;认知功能
近年来,糖尿病所致的中枢神经系统病变越来越受到人们的重视。由于糖脂代谢紊乱,糖尿病患者常可引起微血管病变和血液流变学异常,促进脑动脉硬化,导致脑白质变性及脱髓鞘,临床可表现为慢性进行性认知功能障碍,学习和记忆能力下降。目前关于糖尿病所致脑白质病变及其微小血管病变与认知功能障碍之间的研究较少。本研究通过经颅多普勒(transcranial Doppler,TCD)超声、事件相关电位(event related potential,ERP)中P300的检测及认知功能量表来评价糖尿病合并脑白质病变患者的脑血管功能及认知方面的改变,现将结果报道如下。
1 临床资料
1.1一般资料 选取2010年6月—2012年10月在我院神经内科及内分泌科门诊和住院2型糖尿病患者82例,均符合1999年WHO公布的2型糖尿病诊断标准,患者均对本研究知情,自愿参加。排除先天性智能障碍者,多次脑卒中者,有其他感染、中毒、肿瘤、代谢等导致脑病可能者,有精神病史或使用精神类药物史者,甲状腺功能减退、肝肾功能障碍或酒精依赖者,有心肌梗死、心绞痛、心力衰竭等冠心病临床表现及病史者,有明显大血管病变者,检查前3个月内有急性疾病发作者,文盲或严重视听觉障碍不能配合检查者。根据脑MRI检查结果将2型糖尿病患者分为2组:脑白质病变组45例,男22例,女23例;年龄58~81(65.4±10.2)岁;病程1~30(5.7±3.6)年。无脑白质病变组37例,男20例,女17例;年龄56~80(64.8±9.3)岁;病程1~27(5.5±2.8)年。脑白质病变的评判标准为脑室周围、皮质下及半卵圆中心区脑白质的斑点状或片状改变,MRI上T1加权像呈等信号或低信号,T2加权像显示为高信号,并排除急性脑梗死、脑出血、脑积水、脑炎等疾病。所有患者均询问文化程度、吸烟史、饮酒史、现服用药物情况,平卧10 min后测右上臂血压,空腹10 h以上测量身高、体质量及腹围,行血尿常规、血糖、血脂、血流变、凝血全套及糖化血红蛋白检测。2组患者年龄、性别、病程、受教育程度、生活习惯、血压、体质量指数、血糖、血脂及纤维蛋白原水平相比较差异均无统计学意义。另选取年龄、性别、受教育程度匹配的本院健康体检者30例作为对照组,男14例,女16例;年龄55~79(62.5±9.2)岁;均排除冠心病、脑血管病、四肢血管病变、肾脏病、糖尿病及其他严重内脏疾病,全部知情同意配合检查,脑CT或MRI未见异常。
1.2研究方法 受检者被安排在同一天进行TCD、P300检查和认知功能评定。
1.2.1TCD检查方法 采用德国DWL Embo-dop型TCD仪。使用2 MHz脉冲式探头经颞窗探测大脑中动脉(MCA),取样深度45~58 mm;经枕窗探测基底动脉(BA),取样深度75~85 mm。检测收缩期峰流速(Vs)、舒张末期流速(Vd)、平均流速(Vm)及搏动指数(PI)。以取样深度范围内最高的血流速度为准,PI=(Vs-Vd)/Vm。若最高的Vm MCA>100 cm/s,BA>70 cm/s则考虑存在血管狭窄可能而予以排除。
1.2.2P300检测方法 采用日本光电MEB-9200K型肌电诱发电位仪。在隔音屏蔽室中进行检测,受试者取卧位,闭目,全身放松,保持觉醒状态及注意力集中。实验前向受试者详述实验过程,要求在两种音调中识别出高音调的声音即靶刺激并立即按键。按国际10~20系统电极安置法,记录电极置于Fz、Cz、Pz点,参考电极置于乳突,接地电极置于FPz,电极与皮肤间阻抗<5 kΩ。受试者接受双耳听觉2个以上的刺激组成序列(oddball paradigm),声强90 dB,短音刺激频率0.75 Hz,刺激波宽5 ms,分析时间1 s,灵敏度5 μV,带通1~30 Hz。靶刺激发声频率2 000 Hz(占20%),非靶刺激发声频率1 000 Hz(占80%),两者均随机出现叠加500次。测试结束后分析3个引导点的P300潜伏期及波幅。
1.2.3认知功能检查 由经过神经心理学培训的专职医师做双盲简易北京版蒙特利尔认知评估量表(Montreal Cognitive Assessment, MoCA)测评。MoCA量表评分从交替连线测验、视空间与执行功能(立方体、钟表)、命名、记忆、注意、语言重复、语言流畅性、抽象、延迟回忆和定向这11项检查内容对人的8个认知领域(注意与集中、执行功能、记忆、语言、视结构技能、抽象思维、计算和定向力)进行评估[1]。对受教育年限在12年及以下的被测试者加1分,得分最高30分。最终得分≥26分为正常。
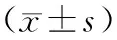
2 结 果
2.1各组MCA、BA的Vm和PI比较 左右两侧MCA和BA的Vm各组间比较差异均无统计学意义。脑白质病变组和无脑白质病变组PI均高于对照组(P均<0.05),且脑白质病变组高于无脑白质病变组(P<0.05);左右两侧MCA的PI组内比较差异无统计学意义。见表1。
2.2各组P300检测结果比较 脑白质病变组潜伏期明显长于无脑白质病变组和对照组(P均<0.05),无脑白质病变组明显长于对照组(P<0.05);脑白质病变组波幅明显低于无脑白质病变组及对照组(P均<0.05),无脑白质病变组与对照组比较差异无统计学意义。见表2。
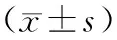
表1 各组MCA、BA的Vm和PI检测结果比较
注:①与对照组比较,P<0.05;②与无脑白质病变组比较,P<0.05。
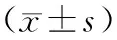
表2 各组P300检测结果比较
注:①与对照组比较,P<0.05;②与无脑白质病变组比较,P<0.05。
2.3各组认知功能比较 脑白质病变组和无脑白质病变组视空间执行能力、注意及计算能力、延迟回忆能力和抽象概括能力评分均明显低于对照组(P均<0.05),且脑白质病变组上述各项评分均明显低于无脑白质病变组(P均<0.05)。见表3。
2.4TCD异常与P300认知功能的关系 TCD异常表现为收缩峰圆钝融合,S2峰>S1峰,峰时延长,PI值增高。脑白质病变组和无脑白质病变组中TCD异常者共有72例(88%),其中脑白质病变组44例,无脑白质病变组28例,前者占比更高。TCD异常者中58例(81%)P300潜伏期延长,波幅降低。脑白质病变组和无脑白质病变组PI值与MOCA总得分呈显著负相关(r=-0.532和-0.495,P均<0.05)。
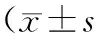
表3 各组MoCA量表子项目评分比较,分)
注:①与对照组比较,P<0.05;②与无脑白质病变组比较,P<0.05。
3 讨 论
糖尿病是缺血性脑血管病的主要危险因素之一,其卒中危险是非糖尿病患者的3倍[2]。糖尿病既可侵犯脑内大血管,也可以累及脑内小动脉及微血管,造成脑深部白质血液循环障碍,引起缺氧缺血性脱髓鞘改变,其病变广泛对称,多位于半卵圆中心深部白质、侧脑室枕部、额叶皮质下白质、胼胝体膝部、压部和内囊等,可呈灶性融合,镜下可见脑小动脉的内皮细胞坏死和毛细血管基膜增厚[3]。大血管病变可以通过颈动脉超声检测内中膜厚度及斑块,通过脑血管造影(MRA、CTA、DSA)检查有无大动脉狭窄或闭塞。而针对累及小穿通动脉引起脑白质病变的糖尿病性脑微血管病,目前尚无特异性诊断工具。
TCD是一种无创、便捷的检测颅内动脉异常的方法。血流速度异常可反映血管存在狭窄、闭塞可能,PI可反映被检测血管远端的血管阻力,因此,小穿通动脉的病理改变可能会影响血管的PI值。有报道认为血压正常,无急性脑梗死的糖尿病患者PI增高,尤其合并有视网膜、神经或肾脏等微血管病变时,PI升高更为显著[4]。Lee等[5]研究认为,在排除年龄、病程、高血压、其他微血管并发症后,糖尿病患者的PI增高,合并腔隙性脑梗死者PI升高更明显。本研究选择MCA、BA作为检测血管是因为它们在颅内Willis环中变异少,血流频谱图像稳定,可信度比较高。结果显示,脑白质病变组MCA、BA的平均血流速度与无脑白质病变组及对照组比较差异无统计学意义,两侧血流速度亦无明显不对称,而PI明显高于无脑白质病变组,且糖尿病2组PI均高于对照组。说明本研究所选糖尿病患者未发生颅内大血管狭窄或闭塞,PI升高提示脑小血管及微血管病变导致脑血管外周阻力增高。合并脑白质病变的糖尿病患者更容易发生脑微小动脉硬化、变性,毛细血管基膜增厚,毛细血管密度下降等微血管结构异常,血管自动调节功能下降,包括脑血流区域性下降、血管反应性异常等[6]。代表前后循环的MCA、BA的PI均升高也反映糖尿病可以引起整个颅内动脉系统广泛的病理改变。对于颞窗关闭难以检测MCA的糖尿病患者,BA的PI测定则显得更为容易、准确。
P300是事件相关电位的重要组成成分,与认知过程密切相关,其潜伏期长短和波幅高低反映神经传导速度的改变及对信息加工处理的速度和能力[7]。Alvarenga等[8]的研究表明,糖尿病患者P300潜伏期延长,波幅降低,且与血糖水平和糖化血红蛋白存在相关关系。本研究发现,糖尿病2组患者P300潜伏期延长,波幅降低,尤其是合并脑白质病变组更为显著,其MoCA评分显示在视空间执行能力、注意力和计算能力、记忆和抽象概括能力方面下降明显。糖尿病2组PI值与MoCA得分呈显著负相关,说明血管性因素在糖尿病认知功能障碍的发生发展上起了相当重要的作用。由于糖脂代谢紊乱,血小板聚集功能增强,红细胞变形能力降低,D-二聚体及凝血酶原片段向血液循环中释放增多,凝血酶原活性及纤维蛋白的合成增加,引起纤溶减少和纤溶酶原激活物抑制剂(PAI-1)增加,造成血黏度升高,血流缓慢,最终导致微血栓形成或微血管闭塞,引起脑血流灌注减低[9]。缺血可损伤胆碱能系统,尤其是海马等区域的胆碱能活性明显下降[10],影像上可呈现皮质下白质弥漫性退行性变,使得大脑对信息的处理能力降低,记忆、计算和注意力等下降,导致认知功能受损。
综上所述,糖尿病脑小血管疾病多表现为皮质下脑白质病变,是引起血管性认知障碍的最主要原因[11-12]。通过TCD进行PI测定可判断微小动脉有无硬化及其程度,结合P300和认知量表可以对2型糖尿病患者及早进行认知功能评估及干预,有助于减轻糖尿病患者认知功能的损害及对机体其他方面的影响,提高患者的生存质量,对2型糖尿病合并脑白质病变后的认知功能康复具有积极指导意义。
[1]NasreddineZS,PhillipsNA,BédirianV,etal.TheMontrealCognitiveAssessment,MOCA:abriefscreeningtoolformildcognitiveimpairment[J].JAmGeriatrSoc,2005,53(4):695-699
[2]BonoraE,KiechlS,OberhollenzerF,etal.Impairedglucosetolerance,TypeⅡdiabetesmellitusandcarotidatherosclerosis:prospectiveresultsfromtheBruneckStudy[J].Diabetologia,2000,43(2):156-164
[3]KnopmanDS,RobertsR.Vascularriskfactors:imagingandneuropathologiccorrelates[J].JAlzheimersDis,2010,20(3):699-709
[4]LipperaS,GregorioF,CeravoloMG,etal.DiabeticretinopathyandcerebralhemodynamicimpairmentintypeⅡdiabetes[J].EurJOphthalmol,1997,7(2):156-162
[5]LeeKY,SohnYH,BaikJS,etal.Arterialpulsatilityasanindexofcerebralmicroangiopathyindiabetes[J].Stroke,2000,31(5):1111-1115
[6]NiwaH,KoumotoC,ShigaT,etal.ClinicalanalysisofcognitivefunctionindiabeticpatientsbyMMSEandSPECT[J].DiabetesResClinPract,2006,72(2):142-147
[7] 徐存理,李宪章,柴修良,等. 听觉P300认识电位在多梗死性痴呆诊断中的价值定量研究[J]. 中华物理医学与康复杂志,2000,22(3):136-138
[8]AlvarengaKdeF,DuarteJL,SilvaDP,etal.CognitiveP300potentialinsubjectswithdiabetesmellitus[J].BrazJOtorhinolaryngol,2005,71(2):202-207
[9] 李梅欣,张通. 2型糖尿病与认知功能障碍[J]. 中国康复理论与实践,2009,15(2):155-157
[10]TakagiN,MiyakeK,TaguchiT,etal.Changesincholinergicneuronsandfailureinlearningfunctionaftermicrosphereembolism-inducedcerebralischemia[J].BrainResBull,1997,43(1):87-92
[11]CukiermanT,GersteinHC,WilliamsonJD.Cognitivedeclineanddementiaindiabetes-systematicoverviewofprospectiveobservationalstudies[J].Diabetologia,2005,48(12):2460-2469
[12]VerdelhoA,MadureiraS,MoleiroC,etal.Whitematterchangesanddiabetespredictcognitivedeclineintheelderly:theLADISstudy[J].Neurology,2010,75(2):160-167
Study on the cerebrovascular and cognitive function in type 2 diabetes mellitus patients complicated with cerebral white matter lesions
GU Chengzhi, ZHU Xiangyang, ZHAO Qing, WANG Fang, LI Xinling, ZHOU Yong,DONG Zhengxie
(The Second Affiliated Hospital of Nantong University, Nantong 226001, Jiangsu, China)
Objective It is to study the changes of cerebrovascular and cognitive function in type 2 diabetes mellitus (DM) patients complicated with cerebral white matter lesions. Methods According to brain MRI examination, eighty-two DM patients were allocated to cerebral white matter lesions group (n=45) and non cerebral white matter lesions group (n=37), 30 healthy persons whose age, gender, education degree were similar to the patients were selected as control group. All the subjects in each group were measured with Transcranial Doppler ultrasonography (TCD), P300 and their cognitive function scores were evaluated by Montreal Cognitive Assessment (MoCA). Results The pulsatility index (PI) of middle cerebral arteries (MCA) and basilar arteries (BA) were higher in the DM complicated with cerebral white matter lesions and without cerebral white matter lesions groups than that in the control group (P<0.05), and the index in cerebral white matter lesions group was higher than that in non cerebral white matter lesions group (P<0.05). There was no significant difference in the mean flow velocity (Vm) of MCA and BA among the three groups (P>0.05). The latencies of P300 and their amplitudes decreased in the DM complicated with cerebral white matter lesions group, and there were significant difference between two DM groups (P<0.05), but there was no significant difference in the amplitudes between non cerebral white matter lesions group and control group. The scores of MoCA were significantly lower in the DM complicated with cerebral white matter lesions group than than in the non cerebral white matter lesions group and control group (P<0.05). Conclusion The PI measurement by TCD may reflect cerebral microvascular disease, P300 and MoCA are useful to early detect cognitive function impairment in the type 2 diabetes mellitus patients complicated with cerebral white matter lesions.
type 2 diabetes mellitus; cerebral white matter lesions; transcranial Doppler; cognitive function
顾承志,男,副主任医师,研究方向为中西医结合治疗脑血管病、帕金森病。
朱向阳,E-mail: zhuxxyy@163.com
南通市社会发展计划项目(S2009041)
10.3969/j.issn.1008-8849.2015.26.004
R587.2
A
1008-8849(2015)26-2863-04
2015-03-10

