缬沙坦联合二甲双胍对高血压合并代谢综合征患者血清炎症因子与糖脂代谢的影响
李翠芳
(济南军区总医院,山东 济南 250031)
缬沙坦联合二甲双胍对高血压合并代谢综合征患者血清炎症因子与糖脂代谢的影响
李翠芳
(济南军区总医院,山东 济南 250031)

目的 观察缬沙坦联合二甲双胍对高血压合并代谢综合征患者血压、血清炎症因子与糖脂代谢的影响。方法 将137例高血压合并代谢综合征患者随机分为2组,治疗组68例采用缬沙坦联合二甲双胍治疗,对照组69例采用缬沙坦治疗,2组均治疗12周。观察2组治疗前后血压、血清超敏C反应蛋白(hs-CRP)、肿瘤坏死因子-α (TNF-α)与血脂、空腹血糖(FBG)、糖化血红蛋白(HbA1c)、胰岛素抵抗指数(HOMA-IR)的变化情况。结果 治疗后,治疗组收缩压、舒张压、hs-CRP、TNF-α、FBG、2hPG、HbA1c、HOMA-IR、HDL-C、LDL-C、TC、TG均较治疗前显著改善(P均<0.05),且改善程度优于对照组(P均<0.05)。结论 缬沙坦联合二甲双胍能明显降低或改善高血压合并代谢综合征患者的血压与糖脂代谢,抑制机体炎性反应,缓解胰岛素抵抗状态,临床疗效良好。
缬沙坦;二甲双胍;高血压;代谢综合征;C反应蛋白;肿瘤坏死因子-α;胰岛素抵抗
高血压是心血管疾病的危险因素,多同时伴有血脂紊乱、代谢异常,因此高血压患者中代谢综合征(metabolic syndrome,MS)的发生率显著高于正常人群[1]。MS是指以胰岛素抵抗为中心的多种心血管病危险因素在个体内聚集的状态,其危害性明显大于单一成分[2]。近年研究显示,机体炎性反应状态不但是构成MS的主要因素,也是导致相关病生理过程的重要原因[3]。2011年3月—2014年6月本院采用缬沙坦联合二甲双胍治疗高血压合并MS患者68例,在降压、控糖、调脂、抗炎方面取得良好疗效,现报道如下。
1 临床资料
1.1 一般资料 选择上述时期在本院治疗确诊的高血压合并MS患者142例,高血压病诊断参照《中国高血压防治指南2010》[4]的诊断标准。MS诊断符合2004年中华医学会糖尿病学分会制定的代谢综合征诊断标准[2],符合下述3项或3项以上者可以诊断:①体质量指数(BMI)≥ 25.0kg/m2;②收缩压(SBP)≥140mmHg(1mmHg=0.133kPa),舒张压(DBP)≥90mmHg,或已确诊为高血压并治疗者;③餐后2h血糖(2hPG) ≥ 7.8mmol/L和/或空腹血糖(FBG)≥6.1mmol/L,或已确诊为糖尿病并治疗者;④空腹血三酰甘油(TG)≥1.7mmol/L和/或空腹血高密度脂蛋白胆固醇(HDL-C)<0.9mmol/L(男)或<1.0mmol/L(女)。患者均无急、慢性感染疾病,签署知情同意书。排除继发性高血压者,继发高血脂症者,有严重肝肾功能损伤疾病者,有恶性肿瘤或免疫系统疾病者,糖尿病急症者,妊娠期或哺乳期妇女,对多种药物过敏者,血、尿常规异常者,胃溃疡及其他胃部疾病者,其他如慢性心功能不全、心力衰竭、慢性阻塞性肺气肿、肺源性心脏病者。按随机数字表法分为2组,其中治疗组3例、对照组2例因服药后出现不良反应退出,最终纳入137例(治疗组68例、对照组69例)。治疗组男43例,女25例;年龄31~78(60.1±7.2)岁;病程1~15(6.9±0.5)年;BMI(26.47±2.51)kg/m2,腰臀比0.88±0.15。对照组男46例,女23例;年龄29~77(59.8±7.4)岁;病程1~17(7.1±0.8)年;BMI(26.18±2.59)kg/m2,腰臀比0.87±0.13。2组性别、年龄、病程、BMI等比较差异均无统计学意义(P均>0.05),具有可比性。
1.2 治疗方法 2组均给予同样的生活方式干预,包括饮食控制与运动。对照组给予缬沙坦(商品名:代文,北京诺华有限公司)80mg口服,1次/d。治疗组在缬沙坦治疗基础上给予二甲双胍(商品名:格华止,中美上海施贵宝制药有限公司)250mg口服,3次/d。2组均于治疗12周后观察疗效。
1.3 观察指标 治疗前后分别测定以下指标:①SBP及DBP;②免疫透射比浊法测定血清超敏C反应蛋白(hs-CRP)水平,双抗体夹心ELISA法测定肿瘤坏死因子-α(TNF-α)水平;③葡萄糖氧化酶法测定晨起FBG,早、午餐后2hPG,早、午餐统一吃馒头,取两餐后2hPG均值;④高压液相色谱法测定糖化血红蛋白(HbA1c),放免法测定空腹血清胰岛素(FINS),胰岛素抵抗指数(HOMA-IR)=FBG(mmol/L)×FINS(mIU/L)/22.5;⑤全自动生化分析仪测定总胆固醇(TC)、TG、HDL-C及低密度脂蛋白胆固醇(LDL-C)。
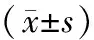
2 结 果
2.1 2组治疗前后血压和血清炎症因子水平比较 治疗后,2组SBP、DBP、hs-CRP、TNF-α水平均较治疗前显著下降(P均<0.05),且治疗组较对照组下降幅度更为显著(P均<0.05)。见表1。
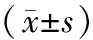
表1 2组治疗前后血压、血清炎症因子水平比较
注:①与治疗前比较,P<0.05。
2.2 2组治疗前后血糖、HbA1c、HOMA-IR比较 治疗后,治疗组FBG、2hPG、HbA1c、HOMA-IR均较治疗前显著改善(P均<0.05),且改善情况优于对照组(P均<0.05)。治疗后,对照组2hPG、HbA1c均较治疗前显著改善(P均<0.05),但FBG、HOMA-IR与治疗前比较差异无统计学意义(P均>0.05)。见表2。
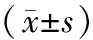
表2 2组治疗前后血糖、HbA1c、HOMA-IR比较
注:①与治疗前比较,P<0.05。
2.3 2组治疗前后血脂水平比较 治疗后,治疗组HDL-C、LDL-C、TC、TG均较治疗前显著改善(P均<0.05),且改善情况优于对照组(P均<0.05)。治疗后,对照组HDL-C较治疗前显著改善(P<0.05),LDL-C、TC、TG虽较治疗前有降低趋势,但差异无统计学意义(P均>0.05)。见表3。
3 讨 论
高血压患者多合并有MS,表现在不仅有血流动力学异常,而且多伴发糖脂代谢紊乱等危险因素的丛集[5],胰岛素抵抗是其重要致病环节,它通过增加交感神经兴奋性,促进水钠潴留,刺激血管平滑肌细胞增殖,增加内皮素释放,从而使血压升高[6]。MS是一组以胰岛素抵抗、血脂异常为主要表现的症候群,显著增加心血管事件和病死率[7]。近年来高血压合并MS的发病率在国内外呈上升趋势,由其所致的心血管病并发症显著增加[8]。因此,如何有效控制高血压合并MS患者的血压及多种心血管病危险因素显得尤为重要。
缬沙坦是一种新型的血管紧张素受体拮抗剂(ARB),通过夺获血管紧张素Ⅱ的1型受体(AT1),阻断血管紧张素Ⅱ与AT1结合而发挥降压作用,疗效可靠,不良反应发生率低。近年还发现,缬沙坦可通过改善外周组织血供,增强受体后信号传导,提高体内胰岛素受体前水平的敏感性,加强机体组织对葡萄糖的利用,缓解胰岛素抵抗[9-10]。本研究结果显示,单用缬沙坦(对照组)治疗高血压合并MS患者,在显著降低血压的同时,还可显著降低2hPG并改善HDL-C、HbA1c,且FBG、LDL-C、TC、TG亦有下降趋势(P均>0.05),但HOMA-IR无明显改变(P>0.05)。提示缬沙坦对高血压合并MS患者的血糖、血脂代谢影响相对较弱,单用效果欠佳。而采用缬沙坦联合小剂量二甲双胍治疗,在保证有效降压基础上,可显著降低或改善血糖、血脂代谢相关指标,且血压和血糖、血脂代谢指标的降低幅度或改善程度均显著优于单用缬沙坦治疗者(P均<0.05)。已知二甲双胍能够改善外周组织对葡萄糖的摄取和利用,增加外周组织中胰岛素受体的数目和对胰岛素的亲和力,增强糖酵解,降低糖异生,减少肝糖原输出,提高葡萄糖转运蛋白转位[11]。且二甲双胍还能够调节脂代谢,改善动脉粥样硬化,保护血管内皮并提高内皮依赖的血管舒张效应,从而利于降低血压[12-14]。因此,缬沙坦与二甲双胍联用可起到协同治疗效果。另外,二甲双胍改善胰岛素抵抗的作用并不通过增加胰岛素释放来实现,避免了高胰岛素血症,不易引起低血糖,且不经肝脏代谢,以原型由尿排出,易于清除[15]。缬沙坦与其他ARB药物相比,不作用于血管紧张素转换酶及肾素等受体,所以在调节血压的同时对钠离子通道并不抑制,不影响缓激肽的降解,所以不会发生咳嗽等不良反应[16]。本研究初期共收集高血压合并MS患者142例,其中治疗组3例退出、对照组2例退出,均因服药后出现恶心、纳差、腹胀反应,仅此而已。因此,缬沙坦与二甲双胍两者联用安全性好。

表3 2组治疗前后血脂水平比较
注:①与治疗前比较,P<0.05。
流行病学调查发现,机体的炎性反应参与了MS的发生、发展,并在介导胰岛素抵抗和糖脂代谢中起着重要作用,前瞻性研究还显示炎性标记物(hs-CRP、TNF-α)水平升高可预测糖尿病与心血管事件的发生[17-18]。这些炎性因子不仅能够干扰胰岛素的信号传导通路,产生胰岛素抵抗,而且能够导致高血脂和高血压。本研究结果显示,在有效降压的同时,无论单用缬沙坦还是缬沙坦联合二甲双胍均可明显抑制高血压合并MS患者机体炎性反应,表现为hs-CRP、TNF-α水平显著下降,且治疗组较对照组的抗炎效果更显著。
总之,缬沙坦联合二甲双胍能明显降低或改善高血压合并MS患者的血压和糖脂代谢,抑制机体炎性反应,缓解胰岛素抵抗状态,临床疗效良好,值得推荐使用。
[1] Safar ME,Balkau B,Lange C,et al.Hypertension and vascular dynamics in men and women with metabolic syndrome[J].J Am Coll Cardiol,2013,61(1):12-19
[2] 中华医学会糖尿病学分会代谢综合征研究协作组.中华医学会糖尿病学分会关于代谢综合征的建议[J].中华糖尿病杂志,2004,12(3):156-158
[3] Rohla M,Weiss TW.Metabolic syndrome,inflammation and atherothrombosis[J].Hamostaseologie,2013,33(4):283-294
[4] 中国高血压防治指南修订委员会.中国高血压防治指南2010[J].中华高血压杂志,2011,19(8):701-743
[5] García-Puig J,Ruilope LM,Luque M,et al.Glucose metabolism in patients with essential hypertension[J].Am J Med,2006,119(4):318-326
[6] Potenza MV,Mechanick JI.The metabolic syndrome:definition, g-lobal impact, and pathophysiology[J].Nutr Clin Pract,2009,24(5):560-577
[7] Grundy SM.Metabolic syndrome:connecting and reconciling cardiovascular and diabetes worlds[J].J Am Coll Cardiol,2006,47(6):1093-1100
[8] Cerezo C,Segura J,Praga M,et al.Guidelines updates in the treatment of obesity or metabolic syndrome and hypertension[J].Curr Hypertens Rep,2013,15(3):196-203
[9] Lorenz MW,Markus HS,Bots ML,et al.Prediction of clinical cardiovascular events with carotid intima-media thickness: a systematic review and meta-analysis[J].Circulation,2007,115(4):459-467
[10] 施海明.高血压合并代谢综合征患者的降压治疗[J].中华高血压杂志,2012,20(11):1011-1012
[11] Baptista T,Martínez J,Lacruz A,et al.Metformin for prevention of weight gain and insulin resistance with olanzapine: a double-blind placebo-controlled trial[J].Can J Psychiatry,2006,51(3):192-196
[12] 王国民,周红,王萍.二甲双胍对原发性高血压伴糖耐量减低患者血压的影响[J].临床心血管病杂志,2012,28(5):359-363
[13] Verma S,Yao L,Dumont AS,et al.Metformin treatment corrects vascular insulin resistance in hypertension[J].J Hypertens,2000,18(10):1445-1450[14] Grant PJ.Beneficial effects of metformin on haemostasis and vascular function in man[J].Diabetes Metab,2003,29(4Pt 2):6S44-6S52
[15] Distiller LA,Nortje H,Wellmann H,et al.A 24-week, prospective, randomized, open-label, treat-to-target pilot study of obese type 2diabetes patients with severe insulin resistance to assess the addition of exenatide on the efficacy of u-500regular insulin plus metformin[J].Endocr Pract,2014,20(11):1143-1150
[16] Huang QF,Li Y,Wang JG.Overview of clinical use and side effect profile of valsartan in Chinese hypertensive patients[J].Drug Des Devel Ther,2013,8:79-86
[17] Esser N,Legrand-Poels S,Piette J,et al.Inflammation as a link between obesity,metabolic syndrome and type 2diabetes[J].Diabetes Res Clin Pract,2014,105(2):141-150
[18] Romeo GR,Lee J,Shoelson SE.Metabolic syndrome, insulin resistance, and roles of inflammation-mechanisms and therapeutic targets[J].Arterioscler Thromb Vasc Biol,2012,32(8):1771-1776
Effect of valsartan and metformin on serum inflammatory factors and glucolipid metabolism in hypertensive patients with metabolic syndrome
LI Cuifang
(General Hospital of Jinan Military Area Command of PLA,Jinan 250031, Shandong, China)
Objective It is to observe the effect of valsartan and metformin on blood pressure, serum inflammatory factors and glucolipid metabolism in hypertensive patients with metabolic syndrome.Methods A total of 137hypertensive patients with metabolic syndrome were randomly divided into treatment group with 68cases and control group with 67cases.The treatment group was treated with valsartan and metformin, while the control group only with valsartan.After 12weeks of treatment, both groups of patients were observed with the changes in blood pressure, serum high sensitivity C reaction protein (hs-CRP), tumor necrosis factor α (TNF-α), serum lipid, blood glucose, glycated hemoglobin A1c (HbA1c) and homeostasis model analysis-insulin resistance (HOMA-IR).Results After treatment,SBP,DBP,hs-CRP,TNF-α,FPG,2hPG,HbA1c,HOMA-IR,HDL-C,LDL-C,TC,TG were all obviously improved compared with those before treatment in treatment group, and the improvements were better than those in the control group, the differences were also statistically significant (P<0.05).Conclusion Treatment with valsartan and metformin can significantly reduce the levels of blood pressure and improve glucolipid metabolism, inhibit the inflammatory reaction, improve the situation of insulin resistance in hypertensive patients with metabolic syndrome, which showed a good clinical curative effect.
valsartan;metformin;hypertension;metabolic syndrome;C-reactive protein;TNF-α;insulin resistance
李翠芳,女,副主任医师,从事循环系统及内分泌系统相关疾病研究工作。
10.3969/j.issn.1008-8849.2015.17.006
R825.8
A
1008-8849(2015)17-1843-04
2014-12-17

