胸腰椎后凸畸形合并椎间盘突出的手术治疗
刘艳兵,孙先泽,任 亮,于金河,张利民,胡红涛
胸腰椎后凸畸形合并椎间盘突出的手术治疗
刘艳兵,孙先泽,任 亮,于金河,张利民,胡红涛
目的 探讨胸腰椎后凸畸形合并椎间盘突出的治疗方法。方法分析本院2007~2013年收治的38例胸腰椎后凸畸形合并椎间盘突出的患者资料。后凸≤20°采用后路全椎板切除减压、椎间植骨并Cage融合内固定术(A组,共8例);后凸>20°采用后方突出椎间盘摘除、经椎弓根截骨矫形内固定(B组,共30例)。采用疼痛视觉模拟量表(visual analogue scale,VAS)评分及Oswestry功能障碍指数(Oswestry disability index,ODI)评估患者疼痛和功能改善情况。采用Frankel分级评估患者神经功能状态。结果所有患者顺利完成手术,术后平均随访24个月,38例均骨性融合。A组患者术后后凸角度无变化,B组患者后凸角由术前的平均48°,改善为术后25°。2组患者VAS评分和DOI均较术前明显改善。A组Frankel C级1例恢复到D级,D级7例恢复到E级。B组Frankel C级6例恢复到D级,4例恢复到E级;Frankel D级16例恢复到E级,4例无明显变化。34例术后神经功能有改善,21例腰背痛症状明显缓解。结论根据患者的身体状况、后凸的情况选择合适的手术方式均可获得满意的疗效。
胸椎;腰椎;脊柱后凸;椎间盘移位;外科手术;治疗结果
JSpinal Surg,2015,13(5):276-279
目前对于胸腰椎后凸畸形,要矫正的后凸角度并没有明确界定,陈仲强等[1]认为>20°的后凸畸形应当矫正。本研究将本院2007~2013收治的38例胸腰椎后凸畸形合并椎间盘突出患者依据>20°和≤20°畸形分为A、B 2组,总结其治疗方法,现报告如下。
1 资料与方法
1.1 一般资料
本院2007~2013年手术治疗胸腰椎后凸畸形合并椎间盘突出患者38例,其中男28例,女10例,平均年龄56.2岁(52~69岁)。角状后凸的顶点:T112例,T1218例,L118例。后凸Cobb角平均48°(15°~65°)。L1/L2椎间盘突出6例,L2/L3椎间盘突出24例,L3/L4椎间盘突出8例,病史平均3年(1个月~30年)。
1.2 基础疾病
术前常规检查:血尿便常规,肝肾功能,血糖,凝血功能,心电图及心脏、下肢、颈部血管彩超,影像学资料检查(X线片,CT,MRI),38例患者中有基础疾病者25例,部分患者存在1种以上伴发疾病,其中糖尿病4例,冠心病6例,高血压病18例,慢性阻塞性肺部疾病1例,脑血管疾患1例。
1.3 手术方法
A组(后凸Cobb≤20°,8例)行后路全椎板切除减压、椎间植骨并Cage融合内固定术,俯卧位,常规显露手术节段,椎弓根钉固定、全椎板减压、椎体间或后外侧融合。
B组(后凸>20°,30例)突出椎间盘和后凸分开处理,后方突出椎间盘摘除、经椎弓根截骨矫形内固定,术中脊髓监测。患者俯卧位,后正中切口,切除相应节段的棘突与椎板以及小关节突,从两侧骨膜下剥离显露前方椎体侧面,摘除突出的椎间盘、切除需矫形节段的椎间盘,同时从脊髓两侧楔形切除椎间隙上位椎体的下部及下位椎体的上部,后外侧植骨。部分病例截骨闭合时脊髓监测异常,截骨部位的位移和局部脊髓皱褶形成压迫,为避免损伤脊髓,椎体间给予钦网植骨。
1.4 术后评价
术前及末次随访时均行腰椎正侧位及动力位X线片检查判断融合情况。采用疼痛视觉模拟量表(visual analogue scale,VAS)评分[2]及Oswestry功能障碍指数(Oswestry disability index,ODI)[3]评估患者疼痛和功能改善情况。采用Frankel分级[4]评估患者神经功能状态。
1.5 统计学分析
应用SPSS 14.0软件包进行统计分析。数据以¯x±s表示,术前术后数据比较采用t检验或近似t'检验,P<0.05为差异有统计学意义。
2 结 果
所有患者术后平均随访时间24个月(6~38个月),均骨性融合。A组患者术后后凸角度无变化,B组患者后凸角由术前的平均48°,改善为术后25°。A组患者术中出血量(300.0±32.5)mL,手术时间(145.0±20.4)min。B组患者术中出血量(1500.0±48.4)mL,手术时间(180.0±30.0)min。A组未发生严重并发症。B组气胸1例,经非手术治疗自愈;肋间神经损伤1例;脑脊液漏1例,术中修补、伤口分层连续缝合,引流管保留1周后拔管,管口处皮肤缝合,伤口愈合好。2组患者VAS评分和DOI均较术前明显改善(见表1)。A组Frankel C级1例恢复到D级,D级7例恢复到E级。B组Frankel C 级6例恢复到D级,4例恢复到E级;Frankel D级16例恢复到E级,4例无明显变化。A组2例患者术前有腰背痛者,末次随访时无明显缓解,考虑与胸腰椎后凸畸形未矫正有关。B组23例术前有腰背痛,12例腰背痛消失、9例明显减轻,1例减轻、1例无缓解,结果表明减压矫形更能缓解患者的腰背部疼痛,而单纯减压固定仅能缓解下肢症状,对于腰背疼痛缓解无效,甚至长期的后凸畸形会导致新的腰背部疼痛出现。
特殊病例1例,因胸腰椎后凸畸形伴L2/L3椎间盘突出、双下肢不全瘫入院,入院后患者左下肢不全瘫,右下肢各肌群肌力Ⅴ级,但2 d后很快出现右下肢不全瘫,完善检查后行胸腰段后路经T12、L1椎弓根截骨矫形、钦网置入、L2/L3椎间盘切除减压、后外侧植骨,T9~L4椎弓根钉固定融合术,因其患有慢性阻塞性肺部疾病20余年且胸腰段后凸畸形影响其心肺功能,术后唤醒困难转入呼吸科重症病房监护,经2 d调整病情平稳。典型病例影像学资料见图1,2。
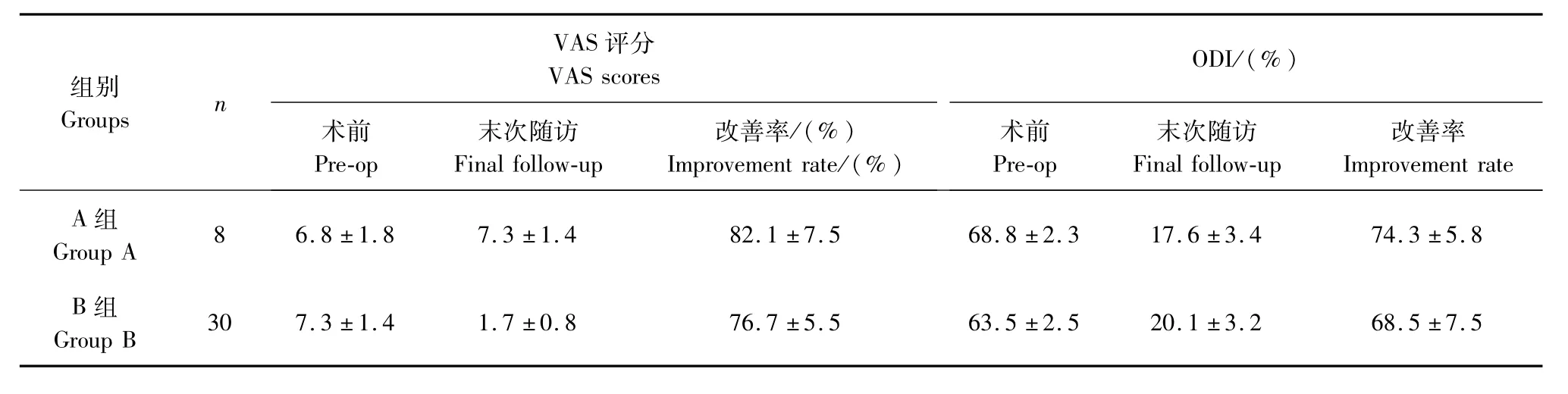
表1 2组患者临床结果Tab.1 Clinical data of 2 groups
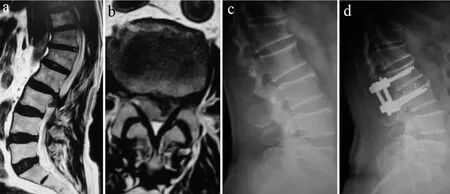
图1 A组典型病例影像学资料Fig.1 Radiologic data of typical case in group A
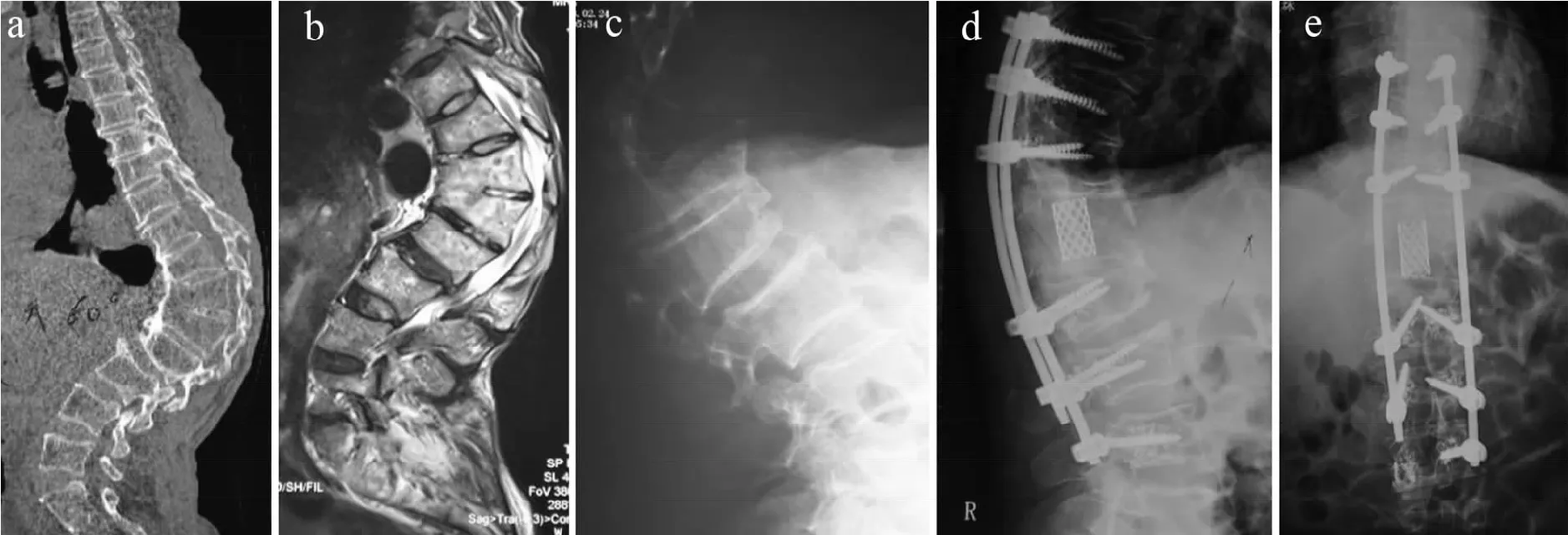
图2 B组典型病例影像学资料Fig.2 Radiologic data of typical case in group B
3 讨 论
胸腰段后凸畸形的病因主要有先天性脊柱畸形、脊柱结核椎体破坏、胸腰段脊柱骨折、老年性脊柱后凸、椎体肿瘤、软骨发育不全等[5],本研究的患者主要为先天性和胸腰段陈旧性骨折后凸畸形。由于长期胸腰段后凸,为维持重心的平衡,需要代偿性改变脊柱的曲度甚至髋部和膝部的位置,其中最主要是通过腰椎的前凸加大来实现,虽然腰椎这一显著的前凸代偿维持了脊柱的平衡,但也大大改变了腰椎的承载方式,同时也增加了患者的不适症状,常需手术治疗来改善患者的不适症状。
3.1 胸腰椎后凸畸形合并椎间盘突出的特点
胸腰段后凸畸形所造成的成角或短弧形后凸畸形使损伤平面以上躯体的重心更趋前移,必将进一步加重后凸畸形,从而导致腰椎过度前凸及椎体向后方滑移,尤其在上腰椎更为明显,可能是引发腰背疼痛的重要原因之一,矫正胸腰段后凸畸形可减小腰椎的过度前凸和椎体滑移倾向,可明显减轻患者的腰背疼痛。
胸腰椎后凸畸形除表现为慢性腰背部疼痛外,还使高位腰椎椎管容量减小,行经其中的硬膜囊内神经纤维数量增多,若发生椎间盘突出,往往造成多根神经受累,常表现为定位模糊的疼痛、肌力减弱、感觉障碍、腱反射异常,较下位腰椎间盘突出更易出现二便功能受损[6]。后凸和腰前凸交界处椎间盘易退变突出,胸腰椎后凸加速邻近节段退变,退变又加重后凸,恶性循环,引起腰腿痛。
3.2 胸腰椎后凸合并椎间盘突出的治疗
影响手术方式选择的主要因素:患者的身体状况、后凸程度、脊髓变形的程度、影像学检查结果、外科医生的经验,其中影像学结果是手术方式选择的重要标准[7]。对于单纯高位椎间盘突出目前多见的手术方式有后路椎板间孔开窗髓核摘除术,后路椎板减压椎间融合术、后路经椎间孔减压椎间融合术,前路椎间盘切除植骨融合钦板内固定术[8]。对于胸腰段后凸畸形的治疗,陈仲强等[1]认为>20°的陈旧性胸腰段创伤性后凸畸形应行矫正,前后方联合截骨适合多种畸形的矫正;单纯后凸畸形<45°的可采用经椎弓根椎体截骨,后凸畸形<45°合并椎管内突出物的可采用经关节突椎体间隙截骨;对非僵硬性畸形,根据情况采用后方或前方松解、矫形、固定、融合。
对于胸腰椎后凸畸形合并椎间盘突出的手术方案尚无统一标准,目前参考胸腰椎后凸畸形的手术指征及高位椎间盘突出症的手术方法。原则上高位椎间盘突出一旦确诊建议早期手术治疗,再考虑胸腰段后凸畸形是否需矫形,本研究中A组的腰背痛无明显缓解,推测胸腰段后凸畸形继发的腰椎过度前凸是引起患者腰背痛的一个重要的潜在因素,在治疗上不应只注重局部的减压,而应同时尽可能地恢复脊柱的正常序列。
本研究B组中有1例术中螺钉把持力弱,给予椎弓根钉道内使用骨水泥,术后随访疗效较好,且目前已经有可注射骨水泥椎弓根螺钉。1例由于患者个人原因,综合考虑患者后凸角度后(A组,22°),同意暂不矫形,单纯给予L2/L3椎间盘摘除植骨融合内固定术,术后患者下肢疼痛明显缓解,术后0.5年复查腰背部疼痛无明显缓解,考虑后凸畸形未矫正所致。
3.3 手术技巧
在手术中要注意保护关节突、棘上韧带,有学者认为手术操作对小关节、关节囊、后方韧带复合体的损伤会导致邻近节段退变的发生率增加[9]。
手术减压、融合是关键,本研究摘除突出的椎间盘后椎间隙均植骨。也有报道椎间隙不做融合,仅对侧椎板间和关节突间植骨,避免对神经根及硬膜囊牵拉所致的并发症[10]。
由于高位腰神经根出硬膜囊后在椎管内走行距离较短,而且位置深而固定,使得神经根不易牵拉开,用力过大容易造成神经损伤,因此后方手术入路需切除一侧的小关节突[11],随着脊柱微创技术的进步,本研究鉴借内镜下见到的一些解剖结构,用于开放手术中,如松解神经根时位于神经根肩前方与椎弓根下内侧壁之间有1条韧带,切断后韧带后神经根的活动度增大,有利于减压和植骨。
手术体会:显露时尽量减少对后方韧带复合体的损伤,如近端椎体棘突保留上半部分,棘上、棘间韧带保留,近端椎弓根钉处关节突关节囊保留;进钉点稍偏外一些,可减少椎弓根钉拧入时上关节突膨胀,降低关节突关节损伤所致的术后疼痛。由于随访时间短,A组病例远期后凸邻近节段是否加重导致再次手术需继续观察。
综上所述,胸腰椎后凸并邻近腰椎椎间盘突出的手术方式选择,如果无明显手术禁忌证,后凸畸形达到矫形要求,优先考虑突出椎间盘摘除减压、矫形治疗;对于患者无明显腰痛、仅下肢根性症状,后凸畸形<20°,邻近椎间盘退变轻,可考虑单纯椎间盘摘除、融合内固定。
[1]陈仲强,李危石,郭昭庆,等.胸腰段陈旧骨折继发后凸畸形的外科治疗[J].中华外科杂志,2005,43(4):201-204.
[2]Huskisson EC.Measurement of pain[J].JRheumatol,1982,9(5):768-769.
[3]Fairbank JC,Couper J,Davies JB,etal.The Oswestry low back pain disability questionnaire[J].Physiotherapy,1980,66(8):271-273.
[4]Frankel HL,Hancock DO,Hyslop G,et al.The value of postural reduction in the initialmanagement of closed injuries of the spine with paraplegia and tetraplegia.I[J].Paraplegia,1969,7(3):179-192.
[5]Betz RR.Kyphosis of the thoracic and thoracolumbar spine in the pediatric patient:normal sagittal parameters and scope of the problem[J].Instr Course Lect,2004,53:479-484.
[6]IwasakiM,Akino M,Hida K,et al.Clinical and radiographic characteristics of upper lumbar disc herniation:ten-year microsurgical experience[J].Neurol Med Chir(Tokyo),2011,51(6):423-426.
[7]Kim DS,Lee JK,Jang JW,et al.Clinical features and treatments of upper lumbar disc herniations[J].J Korean Neurosurg Soc,2010,48(2):119-124.
[8]于铁森,苗会玲,靳宪辉,等.前路减压植骨内固定治疗胸腰段椎间盘突出症[J].临床骨科杂志,2013,16(4):387-388.
[9]Molz FJ,Partin JI,Kirkpatrick JS.The acute effects of posterior fusion instrumentation on kinematics and intradiscal pressure of the human lumbar spine[J].J Spinal Disord Tech,2003,16(2):171-179.
[10]李增春,燕好军,韩健.高位腰椎间盘突出症的诊断与治疗[J].中国矫形外科杂志,1998,5(3):206-207.
[11]申勇,曹俊明,杨大龙,等.高位腰椎间盘突出症的手术治疗[J].中国脊柱脊髓志,2008,18(7):498-501.
Surgical treatment of thoracolumbar kyphosis w ith lumbar disc herniation
LIU Yan-bing,SUN Xian-ze,REN Liang,YU Jin-he,ZHANG Li-min,HU Hong-tao.Department of Spinal Surgery,Third Hospital of Shijiazhuang,Shijiazhuang 050011,Hebei,China
Objective To evaluate the surgicalapproaches for the kyphosis of thoracolumbarwith disc herniation.M ethodFrom 2007 to 2013,38 patients suffering from kyphosis of thoracolumbar with disc herniation were treated with surgical procedures.Group A(kyphosis Cobb's angle≤20°,8 cases)received posterior laminectomy for decompression and lumbar interbody fusion.Group B(kyphosis Cobb's angle>20°,30 cases)received posterior diskectomy,osteotomy and internal fixation with pedicle.Visual analogue scale(VAS)score and Oswestry disability index(ODI)were used to evaluate the pain and functional improvement of patients.Function of spinal cord was evaluated by Frankel classification.ResultAll cases were followed up for 6-38 months(average 24 months).All patients achieved bone fusion.The Cobb's angle of Group A showed no change after operation,and the Cobb's angle of Group B was 25°in average postoperation,which improved markedly than preoperation(48°in average).VAS score and ODI of 2 groups were markedly improved than that before operation.In Group A,1 case of Frankel C grade improved to D grade,7 cases of D grade improved to E grade.In group B,6 cases of Frankel C grade improved to D grade,4 cases of C grade improved to E grade,16 cases of D grade improved to E grade.Function of spinal cord recovered partly in 34 cases,Back pain was relieved significantly in 21cases.ConclusionIt is necessary to evaluate each case individually.The achievement of better clinical results depends on the selection of suitable surgical treatment for the patient.
Thoracic vertebrae;Lumbar vertebrae;Kyphosis;Intervertebral disc displacement;Surgical procedures,operative;Treatment outcome
R 682.3
A
1672-2957(2015)05-0276-04
】
10.3969/j.issn.1672-2957.2015.05.005
2014-11-10)
(本文编辑 于 倩)
刘艳兵(1979—),硕士,主治医师
050011河北,石家庄市第三医院脊柱外科
孙先泽 13331396269@163.com