胰岛素笔应用能力对2型糖尿病患者血糖控制效果的影响
蒋青 施耀方 汪小华 王琪 丁丽娟
(1.苏州大学附属第一医院内分泌科,江苏 苏州215006;2.苏州大学护理学院,江苏 苏州215006;3.江苏省常熟市第二人民医院,江苏 常熟215500)
据国际糖尿病联盟(IDF)估计,2013年中国的糖尿病患者人数达到了9 840万,是全球糖尿病患者人数最多的国家[1]。胰岛素治疗是目前临床上最有效的控制和降低血糖的治疗方法[2]。胰岛素笔以其易于掌握和剂量精确而改善患者治疗满意度、自我注射的信心和生活质量等优势[3],成为目前临床运用最广泛的治疗方法,中国目前使用胰岛素笔的人数占总胰岛素治疗人数的90%[4]。但目前临床部分糖尿病患者仍由于高龄、轻度认知障碍或忽视等原因,以及健康教育方法不当等问题,患者胰岛素笔注射技术不规范[5],导致院外血糖控制不佳而反复住院治疗。罗樱樱等[6]研究发现,糖尿病患者在胰岛素笔注射上存在诸多误区,导致患者血糖控制不理想。但目前尚缺乏量性研究来评估胰岛素笔应用能力与血糖控制效果的相关研究[7]。本研究在成功构建评估2型糖尿病患者胰岛素笔应用能力工具的基础上,探索2型糖尿病患者胰岛素笔应用能力对其血糖控制效果的影响,拟找出特定的影响因素,为制订护理干预措施提供循证依据。
1 对象与方法
1.1 研究对象 采用方便抽样的方法,选取2013年4~6月苏州地区130例2型DM住院患者。纳入标准:符合DM诊断标准[8]并用胰岛素笔治疗满3个月;年满18周岁及以上;病情平稳者(除外DM伴心力衰竭、呼吸衰竭、脑血管意外等);精神、智力正常,能良好地表达其胰岛素笔使用过程;知情同意,自愿参加本次研究。纳入对象所用胰岛素均为预混胰岛素,胰岛素笔尖均采用BD公司生产的0.25mm(31G)×5mm规格的注射笔用针头。
患者一般资料:年龄(59.11±13.59)岁;男性76例(62.3%);就业35例(28.7%);已婚115例(94.3%),单 身 7 例 (5.7%);本 科 及 以 上 6 例(4.9%),高中及大专42例(34.4%),小学及初中61例(50.0%),文盲13例(10.7%);公费116例(95.1%);病程(10.56±9.06)年,胰岛素治疗时间(59.87±80.13)月;有家族史41例(33.6%);空腹血糖控制良好者66例(54.1%),餐后2h血糖控制良好者50例(41.0%),糖化血红蛋白(HbA1c)(8.83±2.72)%,HbA1c控 制 良 好 者 29 例(23.8%),糖尿病并发症67例(54.9%),体重指数异常40例(32.8%),吸烟29例(23.8%),低密度脂蛋白 (2.49±0.91)mmol/L,胆 固 醇 (4.39±1.22)mmol/L,心 率 (76 ± 10)次/min,血 压≤130/80mmHg者72(59.0%)例。
1.2 研究方法
1.2.1 研究工具
1.2.1.1 基线资料调查表 在查阅文献和咨询相关专家的基础上,制订了本研究的基线情况调查问卷,内容包括:性别、年龄、婚姻、职业、就业情况、文化程度、是否医保、糖尿病病程、胰岛素治疗时间、糖尿病并发症、体重指数、吸烟、低密度脂蛋白、胆固醇、心率、血压等。其中,空腹血糖及餐后血糖为入院当天或入院前一天血糖,糖化血红蛋白为本次入院的化验结果。
1.2.1.2 胰岛素笔应用能力问卷 该问卷由研究组成员自行研制,用于评估糖尿病患者胰岛素笔应用能力,包括三个维度,共12个条目,即:胰岛素剂量精确注射维度、注射相关并发症的发生情况维度和血(尿)糖监测的依从性维度。量表的Cronbach's α系数为0.765,折半信度为0.772,重测信度为0.910,可解释变异的56.983%,内容效度为0.97,各维度总分与量表总分的相关系数为0.606~0.857(P<0.01)。采用Likert 4级计分,“从不”、“偶尔”、“经常”和“总是”分别计1分、2分、3分和4分,设反向条目5条,总分范围为12~48分。
1.2.2 评判标准 血糖检测采用葡萄糖氧化酶法,试剂由Bayer HealthCare提供。HbAlc检测采用TOSOH糖化血红蛋白分析仪HLC-723G8,试剂采用TOSOH糖化血红蛋白分析仪HLC-723G8专用试剂,利用基于离子交换的高效液相色谱法的原理进行测试。正常值为4.2%~7.0%。
据ADA糖尿病诊疗标准(2012)对未孕成人的血糖建议[9],界定餐前毛细血管血糖3.9~7.2mmol/L、餐后2h毛细血管血糖<10.0mmol/L及 HbA1c<7.0%为血糖控制良好,其余为血糖控制不良。
1.2.3 资料收集 课题组所有成员统一培训,使用统一指导语,向患者说明调查目的和意义,征得同意后让其自行填写。对于文盲患者,由研究者按条目顺序为其阅读,语言简洁表达明确,由患者选分,所有问卷当场收回。发放问卷130份,回收率为100%,剔除8份漏项≥25%和全部规律回答的问卷[10],收到有效问卷122份,有效回收率为93.8%。
1.3 统计学方法 采用SPSS 18.0建立数据库进行分析。一般资料中计数资料采用例数和百分比,计量资料采用平均数和标准差进行描述性统计,变量间的关系采用Logistic回归和线性回归分析,以P<0.05为差异有显著意义。
2 结果
2.1 胰岛素笔注射应用能力得分与空腹血糖控制水平的回归分析 以胰岛素笔注射应用能力的总分及各维度得分为自变量,空腹血糖(控制良好组和控制不良组)为因变量,进行回归分析。结果发现:胰岛素精确注射维度可明显影响2型糖尿病患者的空腹血糖控制水平,即患者在精确注射维度的能力越强,空腹血糖控制越理想。而注射相关并发症发生维度和血(尿)糖的监测依从性维度对空腹血糖的控制无明显影响。(表1)。
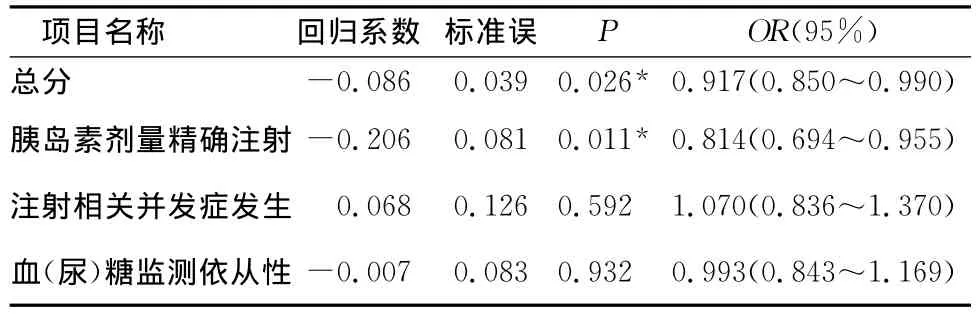
表1 胰岛素笔注射应用能力得分与空腹血糖水平的Logistic回归分析 (n=122)
2.2 胰岛素笔注射应用能力得分与餐后2h血糖水平的回归分析 以胰岛素笔注射应用能力的总分及各维度得分为自变量,餐后2h血糖(控制良好组和控制不良组)为因变量,进行回归分析。结果发现:注射相关并发症的发生和血(尿)糖监测依从性维度对餐后2h血糖有影响,即注射相关并发症发生越少,监测血糖维度得分越高,餐后2h血糖控制越好。胰岛素精确注射维度对2型糖尿病患者餐后2h血糖的影响无统计学意义(表2)。

表2 胰岛素笔注射应用能力得分与餐后2h血糖水平的Logistic回归分析 (n=122)
2.3 胰岛素笔注射应用能力得分与HbA1c水平的回归分析 以胰岛素笔注射应用能力的总分及各维度得分为自变量,HbA1c水平为因变量,进行线性回归分析。结果发现:注射相关并发症发生维度和血(尿)糖监测依从性维度对HbA1c水平的影响具有统计学意义。(表3)。
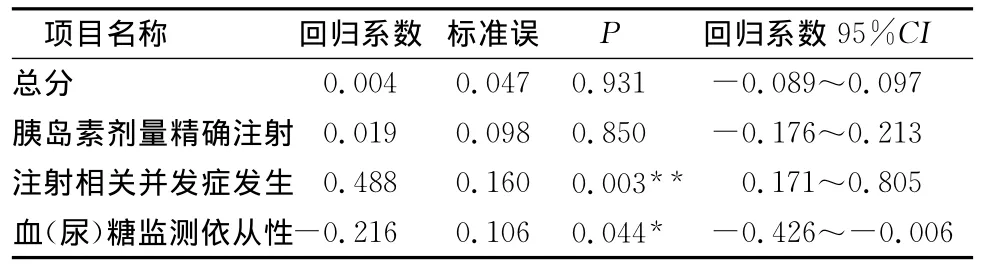
表3 胰岛素笔注射应用能力得分与HbA1c线性回归分析 (n=122)
3 讨论
科学的胰岛素笔注射技术对良好的血糖控制具有重要的作用[11]。本研究探讨了2型糖尿病患者的胰岛素笔注射技术对其血糖和HbA1c控制效果的影响,结果发现:胰岛素精确注射维度对空腹血糖控制水平影响明显;注射相关并发症发生维度和血(尿)糖监测依从性维度对餐后2h血糖控制水平和HbA1c的值均有相关性。
3.1 胰岛素精确注射维度含有6个条目,即注射前排气、调节正确剂量、取下内针帽,注射时在皮下硬结上注射情况、注射后针头停留皮下达10s及观察皮肤表面有无漏液现象,如果该维度的得分偏低,说明实际注射的胰岛素剂量不够精确,有可能影响糖尿病患者的血糖水平。但本研究结果仅对空腹血糖水平有影响,可能原因是:2型糖尿病患者空腹时胰岛素水平较低,精确注射的胰岛素剂量能较好补充其空腹时胰岛素水平不足的现象,从而稳定空腹血糖。但对于餐后所需的大剂量胰岛素量而言,精确注射的胰岛素剂量微乎其微,故其稳定餐后血糖的作用较小。精确注射维度与餐后血糖水平呈负相关,但不具统计学意义,可能与本研究的样本量较小有关。
3.2 胰岛素笔注射相关并发症包括注射引起的疼痛、出血瘀伤及皮下结节[12]。皮下结节使胰岛素的吸收率下降、吸收时间延长而导致血糖控制不稳定[13]。也有研究表明,皮下结节主要影响胰岛素3h内的快速吸收[14],对中长效胰岛素影响较小。因此,预混胰岛素中短效胰岛素由于作用时间短,受皮下结节影响较大;中效胰岛素的作用持续时间相对较长,受皮下结节影响较小。而预混胰岛素中短效胰岛素主要影响餐后2h血糖,晚餐前注射剂量的中效胰岛素主要影响早餐前空腹血糖水平[15],故皮下结节主要影响餐后2h血糖,对空腹血糖的影响较小。疼痛及出血瘀伤均会导致患者注射范围局限,不能规范轮换注射部位,促使皮下结节的发生[16],进而影响餐后2h血糖和HbA1c的值。本研究结果显示:胰岛素笔注射并发症对餐后2h血糖和HbA1c控制水平的影响有统计学意义,与Chowdhury TA[12]和Blanco M 等[15]研究结果一致。
3.3 本研究结果还发现,血(尿)糖监测依从性维度得分对餐后2h血糖和HbA1c水平有影响,即监测血(尿)糖依从性越好,越能及时发现血糖变化,餐后2h血糖和HbA1c控制越好,与刘兆兰等[18]研究结果一致。于平平等[19]亦报道,血(尿)糖监测依从性越好,餐后2h血糖控制越好。
本研究提示,胰岛素笔应用能力对2型DM的血糖控制效果有影响,护士应加强对胰岛素笔注射技术的培训,及时发现注射相关的并发症,密切监测血糖,从而有效控制2型糖尿病患者的临床指标。
[1]http://www.diab.net.cn/news_show.jsp?id=2121.html.
[2]Fry A.Insulin delivery device technology 2012:where are we after 90years[J].J Diabetes Sci Technol,2012,6(4):947-953.
[3]Lajara R,Guerrero G,Thurman J.Healthcare professional and patient perceptions of a new prefilled insulin pen versus vial and syringe[J].Expert Opin Drug Deliv,2012,9(10):1181-1196.
[4]Perfetti R.Reusable and disposable insulin pens for the treatment of diabetes:understanding the global differences in user preference and an evaluation of inpatient insulin pen use[J].Diabetes Technol Ther,2010,12Suppl 1:S79-85.
[5]牛林艳,黄金.糖尿病患者胰岛素使用的问题及教育管理现状[J].中华护理杂志,2013,48(2):179-180.
[6]罗樱樱,纪立农.胰岛素注射技术误区解析及国际规范推荐[J].中华糖尿病杂志,2011,3(3):267-270.
[7]Claesson R,Ekelund M,Berntorp K.The potential impact of new diagnostic criteria on the frequency of gestational diabetes mellitus in Sweden [J].Acta Obstet Gynecol Scand,2013,92(10):1223-1226.
[8]美国糖尿病协会(ADA).糖尿病诊疗标准(2012)中文版[S].http://www.cdschina.org/x_uploadfiles/ADA2012guideline.pdf.
[9]Daving Y,Andren E,Nordholm L,et al.Reliability of an interview approach to the Functional Independence Measure[J].Clin Rehahil,2001,15(3):301-310.
[10]Oyer D,Niemeyer M,Moses A.Empowering people with diabetes:improving perceptions and outcomes with technical advances in insulin pens[J].Postgrad Med,2012,124(5):110-20.
[11]Coninck C De,Frid A,Gaspar R,et al.Results and analysis of the 2008-2009Insulin Injection Technique Questionnaire survey[J].Journal of Diabetes,2010,2(3):168-179.
[12]Chowdhury TA,Escudier V.Poor glycaemic control caused by insulin induced lipohypertrophy [J].BMJ,2003,327(7411):383-384.
[13]Young RJ,Hannan WJ,Frier BM et al.Diabetic lipohypertrophy delays insulin absorption[J].Diabetes Care,1984,7(5):479-480.
[14]廖琳,董建军,梁文龙.糖尿病最新诊疗与病例分析[M].济南:山东科学技术出版社,2007:115-116.
[15]Blanco M,Hernández MT,Strauss KW,Amaya M.Prevalence and risk factors of lipohypertrophy in insulin-injecting patients with diabetes[J].Diabetes & Metabolism,2013,39(5):445-453.
[16]刘兆兰,付朝伟,栾荣生,等.2型糖尿病患者糖化血红蛋白控制与自我管理相关因素的关系研究[J].卫生研究,2009,38(2):196-199.
[17]于平平,肖湘成,王琳云,等.社区2型糖尿病患者的自我管理行为与其血糖控制的相关性研究[J].中南大学学报(医学版),2013,38(4):425-431.

