中心静脉压监测在胃肠道手术后患者补液治疗中的应用
刘森
(天津市第四中心医院普外科,天津 300140)
在外科工作中,胃肠疾病呈高发,其中包括小肠疾病、大肠疾病、胃疾病、外伤性大出血等[1]。其治疗除手术以外还有围术期的液体管理,在整个治疗过程中起到极为重要的作用。是胃肠道手术患者治疗成功及失败的主要保证,同时也是避免心肺不良事件发生的重要因素。目前监测中心静脉压临床上已经广泛应用,但是未普遍应用于胃肠道手术患者,原因是其操作复杂,需专门器材应用,也应很多患者术后病情稳定,此项操作也被临床医生忽略[2],本研究对其两种方法进行对比,来证实监测中心静脉压的液体治疗可有效避免胃肠手术后的不良事件发生。
1 资料与方法
1.1 一般资料 收集我院2009 年1 月至2012 年12 月,我院胃肠外外科收治的手术患者130 例,随机分为对照组65 例(应用监测中心静脉压的液体治疗),观察组65 例(普通液体治疗)。每例均有完整的临床资料,其中男性70 例、女性60 例,年龄25~78 岁,平均46.7 岁;体重50~60 kg,平均55.6 kg。胃手术30 例、直肠手术30 例、小肠手术30 例、结肠手术30 例、其它10 例;按照美国麻醉师ASA 评分Ⅰ级60 例、Ⅱ级50 例、Ⅲ级20 例;所有患者均诊断明确在全麻下行手术治疗。入组患者均符合2011 年胃肠外科疾病的诊疗规范(2011 年版)胃肠外科疾病的诊断标准。所有患者均具有手术指证。排除恶液质状态患者、严重心血管疾病患者或肾功能障碍者。垂体及醛固酮代谢异常疾病近期应用过影响体液代谢药物。本研究中所纳入患者采用分层随机分组化法,根据研究对象进入试验时重要的临床特征或危险因素分层(如年龄、性别、病情、疾病分期、检验、检查等),然后在每一层内进行随机分组,最后分别合并为观察组和对照组。以避免指定实验研究及治疗所带来的偏差,提高患者的已知和未知特性被均衡分布到各治疗组的可能性,增强各组统计学的可比性。两组患者经分层随机化法后其年龄、性别、患病程度等无显著性差异(P >0.05),具有可比性。
1.2 方法
1.2.1 器械 多功能心电监护仪(北京秋满实科技公司);压力计、压力计架、指示器、三路旋塞、Y 形注射孔、插入式连接器、内孔连接器组成均为聚氯乙烯等材料制成,一次性使用(百家犀利医疗用品工贸公司)。
1.2.2 操作方法 对照组患者根据临床表现及化验指标进行不也治疗,观察组根据中心静脉压监测进行补液治疗。观察组具体操作为,患者采用头低肩高位或平卧位,头转向对侧,显露胸锁乳突肌的外形,用1%甲紫划出该肌锁骨头外侧缘与锁骨上缘所形成之夹角,该角平分线之顶端或其后0.5 cm左右处为穿刺点,按要求完成穿刺,胶布固定穿刺针,连接监测仪。操作时注意输液时注意输液瓶绝对不应输空;更换导管时应防止空气吸入,发生气栓、防止血液在导管内凝聚,在输液完毕,用肝素盐水或0.4%的枸橼酸钠溶液冲注导管后封管导管外敷料一般每日更换1 次,局部皮肤可用乙醇棉球消毒。术后1、3、5 d 留取两组患者清晨中段尿、静脉抽取静脉血5 mL 送检。检测两组患者治疗期间尿比重、钾、钠、氯、钙水平变化。心电监护仪监测两组患者治疗期间(术后、1、3、5 d)心率、平均动脉压水平变化。详细记录两组患者治疗期间呼吸、循环及其他不良事件发生率。
1.3 统计方法 应用SPSS11.5 软件进行统计分析,计量资料以均数±标准差()表示,两组间的比较采用方差分析,t 检验,计数资料采用χ2检验,P <0.05 为差异有统计学意义。
2 结 果
2.1 两组患者治疗期间(术后、1、3、5 d)尿比重、钾、钠、心率、平均动脉压水平比较,见表1。
2.2 两组患者治疗期间呼吸、循环及其他不良事件发生率比较,见表2。
表1 两组患者治疗期间(术后、1、3、5 d)各指标间比较()
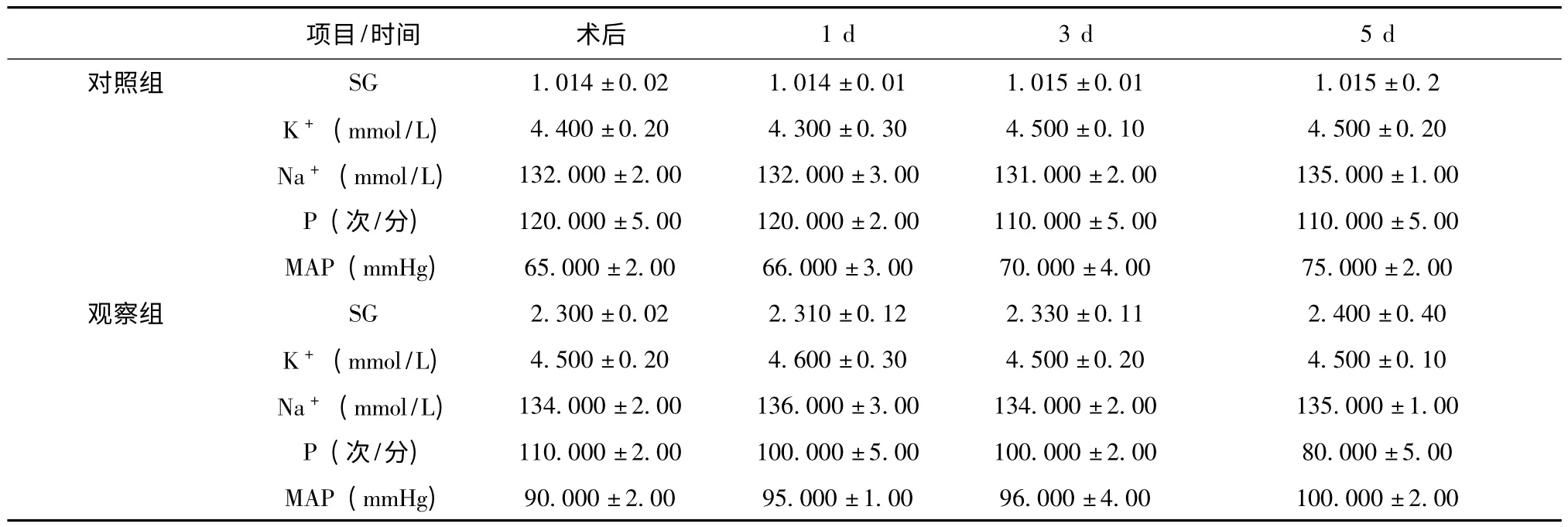
表1 两组患者治疗期间(术后、1、3、5 d)各指标间比较()
注:两组患者治疗期间(术后、1、3、5 d)尿比重、钾、钠、心率、平均动脉压水平比较,P <0.05,具有显著性差异
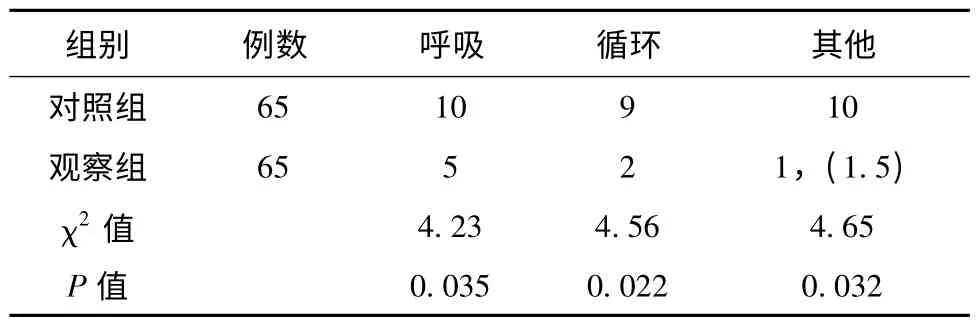
表2 两组患者治疗期间不良事件发生率比较(n,%)
3 讨 论
消化器官的生理功能主要是消化、吸收、代谢。因此,胃肠外科疾病必然导致相应全身营养状态失衡[3-4]。为保证胃肠手术患者围术期安全,减少并发症的出现,围术期应根据患者病生及血流动力学的变化积极调整液体治疗,改善全身状况,提高胃肠术后治疗效果[4]72-73。胃肠道每日分泌消化液含大量电解质,如术前发生肠道功能异常可导致大量体液丢失,酸碱平衡紊乱。液体治疗对呼吸、循环功能造成的影响主要原因是心排血量、血压、体循环和肺循环血管张力的影响程度与压力高低有关[5-6],没有合理的监测方法会造成加重缺氧、缺血的继续,胃肠外科围术期如何精准的按照原则实施液体治疗是胃肠外科临床研究的热点问题之一[7-8]。本研究显示两组患者治疗期间(术后、1、3、5 d)尿比重、钾、钠、心率、平均动脉压水平比较 (t=5.22、5.54、5.75、6.26、5.91,P <0.05,具有显著性差异)。两组患者治疗期间呼吸、循环及其他不良事件发生率 (χ2=4.23、4.56、4.65,P <0.05,具有显著性差异)。因此证实在胃肠道手术后测定中心静脉压(CVP)是一种比较易行而又有价值的方法,它能反映的是心脏对回心血量的泵出能力,并提示静脉回心血量是否充足[9-10]。
[1]张月琴.危重患者中心静脉压监测及其临床意义[J].新医学,2006,37 (7):482-483.
[2]孙辉.15 例重度颅脑损伤患者应用中心静脉压监测的治疗体会[J].青海医药杂志,2006,36 (6):28-29.
[3]金小瑞,高敏,李晓芳,等.中心静脉压的监测与护理的研究进展[J].当代护士,2010,(8):5-8.
[4]杨新云,罗良玉.中心静脉压简易监测法在手术中的应用[J].当代护士,2008,(11):72-73.
[5]陈春兰,张雪芬.中心静脉压监控在心内直视手术患者中的应用与护理[J].现代临床护理,2003,2 (4):27-28.
[6]周萍,张益辉,谭峰.机槭通气开胸行肺叶切除患者不同时间点中心静脉压变化情况观察[J].现代临床护理,201l,10 (7):34-35.
[7]黄春叶,郑洁英.机械通气对中心静脉压影响的研究进展[J].解放军护理杂志,2004,21 (12):43-44.
[8]吴邯,王艳红.三通管对中心静脉压的影响及对策[J].护理实践与研究,2010,7 (4):18-20.
[9]陈碧秀.PICC 与CVC 置管在烧伤患者中的对照研究[J].护士进修杂志,2009,24 (14):1306.
[10]张金娥.西宁地区危重患者PICC 置管的应用及护理[J].高原医学杂志,2008,18 (1):49-50.

