诺和龙联合地特胰岛素或NPH治疗2型糖尿病60例疗效观察
解放军第537医院内二科(宝鸡721000) 赵 红 张 华
大量研究已经证实胰岛素能确切有效的控制糖尿病患者的血糖,从而避免或延缓各种糖尿病并发症的发生。NPH在临床使用广泛,虽然能有效地控制HbA1c,但同时会增加患者体重以及发生低血糖的风险。地特胰岛素是一种新型长效胰岛素类似物,它特有的吸收方式使其降低血糖作用平稳而持久,模拟生理性胰岛素分泌,能够有效降低空腹及餐后血糖,改善胰岛功能,极少发生低血糖,体重增加不明显,因而越来越多的受到重视。
本研究通过诺和龙联合地特胰岛素或中性鱼精蛋白锌胰岛素治疗2型糖尿病患者,比较二者治疗后的血糖水平、空腹C肽值、低血糖危险性以及对体重的影响,评价地特胰岛素联合诺和龙在治疗T2DM中的安全性及有效性,为临床应用提供依据。
对象和方法
1 研究对象 选择2010年7月至2011年6月我院门诊和住院口服药物血糖控制不佳的T2DM患者,共60例,诊断均符合2010年美国糖尿病协会(ADA)糖尿病诊断标准[1]。随机分为地特胰岛素联合诺和龙治疗组(观察组)和NPH联合诺和龙治疗组(对照组):观察组30例(男18例,女12例),年龄(45.2±14.2)岁,病程(6.2±3.1)年,空腹血糖(12.5±2.1)mmol/L,睡前22:00时血糖(13.1±1.5)mmol/L,糖化血红蛋白(HbA1c)(9.5±1.1)%,空腹C肽值(375.6±0.6)pmol/L;BMI(25.12±2.1)kg/m2;对照组30例(男20例,女10例),年龄(49.1±9.1)岁,病程(6.5±2.6)年,空腹血糖(13.1±1.9)mmol/L,睡前22:00时血糖(12.8±1.7)mmol/L,HbA1c(7.9±1.6)%,空腹 C肽值(390.7±0.4)pmol/L;BMI(25.46±2.2)kg/m2,两组性别、年龄、病程均无统计学差别(P>0.05)。所有入选者均排除妊娠、严重的心、肺、肝、肾以及胰腺疾病。
2 方 法
2.1 检测指标:入选后两组患者均严格糖尿病饮食。在观察前及治疗12周后,分别测量其空腹血糖、睡前22:00时血糖、HbA1c、空腹C肽值、低血糖发生次数及BMI。治疗期间要求患者记录所有不良事件,有明显低血糖症状或血糖<3.1mmol/L定义为低血糖。空腹血糖4.4~6.1mmol/L为达标,餐后2h血糖4.4~8.1mmol/L为达标。静脉血糖测定采用氧化酶方法(日立7600),C肽检测采用电化学发光法(COBAS-6000-e601),糖化血红蛋白检测采用阳离子交换色谱法(MQ2000-糖化血红蛋白分析仪)。
2.2 治疗方法:治疗中采用的诺和龙、地特胰岛素、NPH均为天津诺和诺德公司产品。入组患者三餐前15min口服诺和龙0.5~4mg(剂量依据个体化治疗方案),每晚10点分别皮下注射地特胰岛素或NPH。胰岛素剂量调整方案:起始剂量为0.15U/(kg·d),最初监测三餐前,三餐后2h及睡前22:00时共7点指尖血糖,必要时测凌晨2时血糖,稳态时监测空腹血糖及睡前22:00时血糖,根据血糖水平调整胰岛素用量及口服药物用量。
结 果
1 治疗情况:60例患者全部完成12周临床观察,脱落率为0。
2 两组治疗12周前后各观察指标结果:观察组和对照组HbA1c分别下降3.0%和1.1%,两组间无统计学差异(P>0.05)。空腹血糖分别下降6.34mmol/L 和6.73mmol/L,两组间无统计学差异(P>0.05)。观察组晚22:00时平均血糖下降7.0 mmol/L,低于对照组4.4mmol/L(P<0.01)。观察组BMI平均增加0.06kg/m2,低于对照组0.25kg/m2(P<0.05)。观察组治疗后空腹C肽值高于对照组,差异有统计学意义(P<0.01)。见附表。
附表 两组治疗前后各项指标比较(±s)
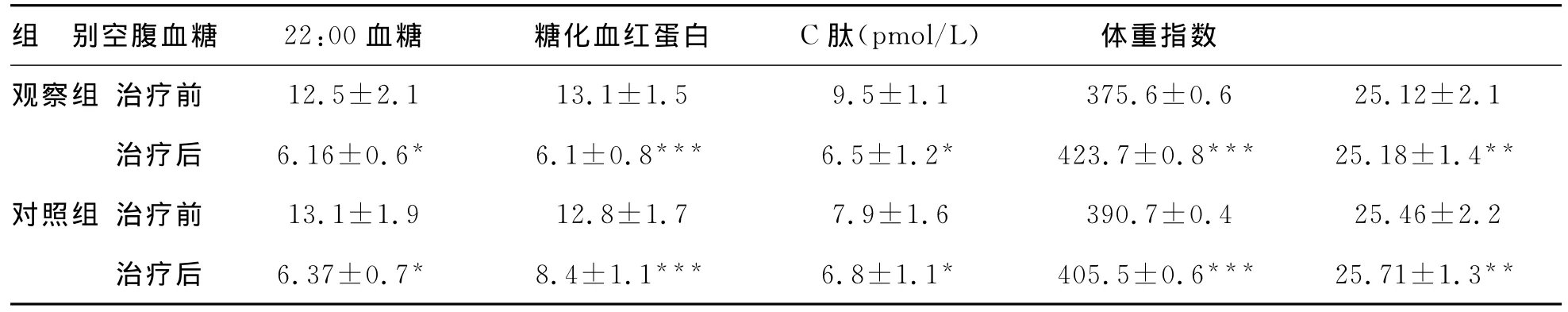
附表 两组治疗前后各项指标比较(±s)
注:与对照组比较,*P>0.05,**P<0.05,***P<0.01
组 别空腹血糖 22:00血糖 糖化血红蛋白 C肽(pmol/L) 体重指数观察组 治疗前 12.5±2.1 13.1±1.5 9.5±1.1 375.6±0.6 25.12±2.1治疗后 6.16±0.6* 6.1±0.8*** 6.5±1.2* 423.7±0.8*** 25.18±1.4**对照组 治疗前 13.1±1.9 12.8±1.7 7.9±1.6 390.7±0.4 25.46±2.2治疗后 6.37±0.7* 8.4±1.1*** 6.8±1.1* 405.5±0.6*** 25.71±1.3**
3 两组治疗过程中安全性评价:观察组没有发生低血糖,对照组发生2例(6.7%),观察组发生低血糖的比例显著低于对照组(P<0.01)。
讨 论
糖尿病控制与并发症试验以及英国糖尿病前瞻性研究均证实,对于糖尿病患者如果能积极有效的控制血糖将能避免或减少微血管病变的发生[2]。因此,监测血糖并保持餐前、餐后血糖和HbA1c在正常范围显得尤为重要。此外,虽然大多数学者都建议对于口服降糖药后HbA1c仍高于9.0%的糖尿病患者应尽早使用胰岛素[3],但实际使用情况仍不尽人意,这与患者不接受服药治疗失败以及担心胰岛素引发的低血糖和体重增加等因素有关[4]。
本研究采用非盲法随机对照试验,经过12周的治疗,观察组和对照组糖化血红蛋白分别下降至6.5%和6.8%,均低于2010年ADA推荐的HbA1c<7.0%的水平。此外,两治疗组空腹血糖分别下降至6.16mmol/L和6.37mmol/L,说明用地特胰岛素或NPH作为基础胰岛素加餐前降糖药诺和龙,均能有效控制T2DM患者空腹血糖和糖化血红蛋白,但地特胰岛素和NPH对患者空腹血糖和糖化血红蛋白控制能力相同。同时,地特胰岛素治疗组晚22:00时平均血糖低于PNH治疗组,说明地特胰岛素降低血糖作用平稳而持久,没有明显的峰值,一般不会引起低血糖。而NPH维持时间仅有8~12h,在皮下注射4-6h候会到达峰值,因此会增加患者发生低血糖的危险[5]。
胰岛素长期使用造成的另一个问题是增加患者体重,引发血脂异常、高血压等疾病[6、7],最终导致患者对胰岛素的使用信心受到损害,从而对使用胰岛素产生抵触情绪[8]。本研究表明,在使用地特胰岛素和NPH后,患者BMI均有不同程度增加,但地特胰岛素组较NPH组增加幅度小,这与Riddle MC[19]在2003年的报道相同。因此,地特胰岛素能够有效解决长期使用胰岛素增加患者体重这一问题,从而增加患者依从性。地特胰岛素对患者体重的影响不是简单的减少了患者热量的摄取,可能与下丘脑胰岛素信号调节以及外周脂肪生成相对减少[10]有关。此外,T2DM 是一种不断进展的疾病,β细胞的功能即胰岛素的分泌水平至后期明显下降,胰岛β细胞功能衰竭的后果不可避免[13]。本研究中观察组患者空腹C肽值高于对照组,说明与NPH联合诺和龙相比,地特胰岛素联合诺和龙能使T2DM患者的胰岛细胞功能得到恢复,有可能减慢疾病的进展,从而提高患者的生存质量。
综上所述,本研究显示上述两种治疗方案均能够较好的控制T2DM患者空腹血糖及HbA1C,通过监测22:00血糖、C肽、低血糖发生率以及BMI等各项指标,明确了地特胰岛素比NPH更适合作为基础胰岛素治疗,副作用少,患者依从性好。因此,更能有效的控制患者血糖,延缓糖尿病并发症的发生、发展,值得临床推广。
[1]American Diabetes Association.Standards of medical care in diabetes-2010[J].Diabets Care,2010,S11-S61.
[2]UK Prospective Diabetes Study(UKPDS)Group.Intensive blood glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2diabetes(UKPDS 33)[J].Lancet,1998,352:837-853.
[3]Davies M.The reality of glycaemic control in insulin treated diabetes:defining the clinical challenges[J].Int J Obes Relat Metab Disord,2004,S14-S22.
[4]Heinemann L.Overcoming obstacles:new management options[J].Eur J Endocrinol,2004,151:T23-T27.
[5]Plank J,Bodenlenz M,Sinner F,et al.A double-blind,randomized,doseresponse study investigating the pharmacodynamic and pharmacokinetic properties of the longacting insulin analog detemir[J].Diabetes Care,2005,28:1107-1112.
[6]Gumbiner B,Battiwalla M.Obesity and type 2diabetes mellitus:a treatment challenge [J].Endocrinologist,2002,12:23-28.
[7]Palmer AJ,Roze S,Valentine WJ,et al.Deleterious effects of increased body weight associated with intensive insulin therapy for type 1diabetes:increased blood pressure and worsened lipid profile partially negate improvements in life expectancy[J].Curr Med Res Opin,2004,20(Suppl.1):S67-S73.
[8]Fritsche A,Haring H.At last,a weight neutral insulin[J].Int J Obes Relat Metab Disord,2004,28(Suppl.2):S41-S46.
[9]Riddle MC,Rosenstock J,Gerich J.The insulin glargine 4002study investigators:The treat-to-target trial:randomized addition of glargine or human NPH insulin to oral therapy of type 2diabetic patients[J].Diabetes Care,2003,26:3080-3086.
[10]Hordern SV,Wright JE,Umpleby AM,et al.Comparison of the effects on glucose and lipid metabolism of equipotent doses of insulin detemir and NPH insulin with a 16-h euglycaemic clamp[J].Diabetologia,2005,48:420-426.
[11]UK Prospective Diabetes Study Group.Intensive bloodglucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2diabetes(UKPDS 33)[J].Lancet,1998,352:537-553.

