抗生素用于剖宫产围术期中的效果评价
王晓虹
近年来, 随着临床剖宫产率的不断攀升, 将抗生素应用于剖宫产围术期日渐普遍, 但抗生素使用方法对患者会带来不同的影响。本文以2010年11月~2012年11月河南省汝阳县人民医院收治的88例剖宫产患者为例, 探讨抗生素用于剖宫产围术期中的临床效果, 现报告如下。
1 资料与方法
1.1 一般资料 选取2010年11月~2012年11月本院收治的88例剖宫产患者为研究对象, 将其随机地分为实验组和对照组, 实验组44例, 年龄23~35岁, 平均年龄31.4岁;对照组44例, 年龄22~35岁, 平均年龄29.9岁。两组患者在年龄及其它临床资料等方面对比无明显差异, 不具有统计学意义(P>0.05)。患者纳入标准[1]:①行新式剖宫产;②年龄20~35岁。患者排除标准:①合并心肝肾疾病、糖尿病、前置胎盘、血液病、妊娠高血压、产后出血等;②药物过敏史;③存在盆腹腔炎、阴道炎和绒毛膜羊膜炎等;④泌尿系感染或呼吸道感染等;⑤宫剖产手术过程中出血量>400 ml。
1.2 方法 实验组患者临床治疗方法如下:2 g阿乐欣溶于100 ml生理盐水中, 于术前30 min~2 h内将其静脉滴注给药,术后12 h内, 同等剂量重复给药1次。剖宫产术后预防用药共48 h。
对照组患者临床治疗方法如下:患者术前和术中均未给药, 而是采用术后常规用药。将2 g阿乐欣溶于100 ml生理盐水中, 2次/d, 静脉滴注, 根据患者临床变化情况, 连续用药 3~5 d[2]。
1.3 观察指标 对比记录两组患者术后体温变化、术后3 d血象的变化、术后病率、感染情况、抗生素使用量以及治疗费用。
1.4 统计学方法 采用SPSS18.0统计学软件处理, 计量资料采用均数加减标准差表示(±s), 计数资料采用t检验, 组间对比采用χ2检验, P<0.05为差异有统计学意义。
2 结果
两组患者在术后伤口愈合、感染、体温以及病率等方面对比差异无统计学意义(P>0.05), 见表1。而在抗生素使用量和用药费用方面, 实验组患者抗生素用药量是对照组患者的50%左右, 且用药费用比对照组低200元左右, 实验组明显低于对照组, 两组对比差异有统计学意义(P<0.05)。
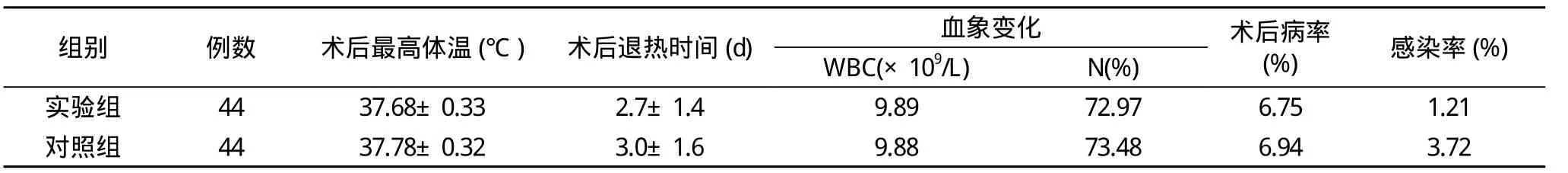
表1 术后伤口愈合、感染、体温以及病率等方面比较
3 讨论
将抗生素用于剖宫产手术中能有效预防术后并发症的发生。剖宫产手术是Ⅱ类手术, 但并不是绝对无菌的, 其要求手术环境无菌程度较高, 但一旦周围环境英气患者细菌污染,将会影响剖宫产手术的效果。一般来说, 行剖宫产手术的患者术前宫颈和阴道存在较多细菌, 剖宫产手术过程中, 因子宫壁切口血管淋巴暴露, 术后切口组织缝合等会引起大量细菌入侵和繁殖, 加之, 患者手术出血量较多, 本身肌体抵抗力下降, 这在一定程度上加大了细菌感染的几率。临床经验指出, 患者行剖宫产术后24 h患者伤口细菌感染发生率较高,此时, 在围术期给予患者抗生素感染预防和治疗效果明显[3]。
2010年11月~2012年11月, 本院收治的88例剖宫产患者, 将其分为实验组和对照组, 实验组患者在术中、术后分别两次给药, 术后不给药, 而对照组患者术中不给药, 术后连续给药, 研究表明, 两组患者在术后伤口愈合、感染、体温以及病率等方面对比差异无统计学意义(P>0.05)。而在抗生素使用量和用药费用方面, 实验组患者明显低于对照组,这说明, 患者术前给药, 术后不再给药, 临床预防感染效果明显优于常规给药。随着抗生素的广泛应用, 临床利用抗生素预防术后感染成为常用手段, 但由于用药的不规范、不合理等, 引起了临床药物不良反应, 因此, 在使用抗生素过程中, 要务必确保操作过程的规范性、无菌性等, 避免不必要的临床检查环节。
对剖宫产围术期患者应用抗生素预防治疗, 具有以下优势:①抗生素使用时间相对较短、用量少、疗效高、费用低,能缓解患者经济负担;②可有效降低母乳药物含量, 防止药物引起阴道菌群比例失调, 避免对新生儿产生消极影响, 同时能明显地降低菌群感染;③应用抗生素预防治疗, 患者可于术后2 d停止静脉输液, 恢复胃肠功能, 患者可自行下床活动, 从而有助于排除宫腔内容物, 控制宫腔感染。患者早期下床活动有利于防止乳胀发热, 有助于母乳喂养, 可预防深静脉血栓的形成, 有效促进血液流动, 促进产妇体力恢复。
总之, 将抗生素应用于剖宫产围术期中能有效预防感染的发生, 明显改善患者临床治疗及预后情况, 抗生素治疗用药量少、经济成本低, 临床意义显著, 因此, 值得临床大力推广和应用。
[1]于宝茹.剖宫产围术期应用抗生素的临床效果观察.中国妇幼保健, 2008,28(2):2910.
[2]丁雅娟.剖宫产手术围手术期使用抗生素的临床观察.中国妇幼保健.2007,21(4):575
[3]陈来凤.抗生素在剖宫产围手术期中的应用.中国基层医药,2011, 5(11):1670.

