腹腔镜直肠全系膜切除术治疗中、低位直肠癌的临床研究
张 毅
咸阳市核工业215医院肝胆外科,陕西 咸阳 712000
自首例腹腔镜结肠手术在上世纪九十年代报道以来,腹腔镜应用于结直肠癌的治疗在国内外得到广泛的开展,其可行性与安全性以及对肿瘤的根治性、近期与远期疗效已得到前瞻性随机对照临床研究的证实[1]。随着腹腔镜技术的不断发展,在开腹直肠癌手术中所遵守的原则直肠全系膜切除(total mesorectal excision,TME)同样成为了腹腔镜治疗中、低位直肠癌所必须遵循的原则之一[2]。本研究通过给予中、低位直肠癌患者腹腔镜TEM手术治疗旨在探讨其疗效与安全性,现报道如下。
1 资料与方法
1.1 一般资料 选择咸阳核工业215医院2008年1月-2011年12月收治的患有中、低位直肠癌患者96例,男 45例,女 51例,年龄 29~69岁,平均年龄(45.0±4.4)岁。排除标准:有远处转移及肠梗阻的临床表现;高位的直肠癌,即距肛缘高于11 cm;合并心、脑、肾等重大脏器的疾病;患有精神疾病及免疫系统疾病。给予盆腔CT检查提示肿物已对周围的组织与器官造成侵犯。所有患者随机分为观察组与对照组各48例,两组患者在年龄、性别、既往腹部手术史及肿瘤距肛缘的位置、肿瘤的Dukes分期、患病时间方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 观察组给予腹腔镜TME术:采用气管插管全麻,头低足高截石位。脐部置一个10/12 mm观察孔,耻骨联合上方右侧置12 mm主操作孔,右中腹部、左中上腹部分别置辅助操作孔5 mm。置入腹腔镜,常规探查腹腔,查明肿瘤转移与种植等情况。超声刀游离降结肠、乙状结肠,显露输尿管,用布带结扎提起系膜与乙状结肠,作为牵引,对肠系膜下血管进行解剖,将血管周围淋巴结与脂肪清除,用结扎钉高位切断肠系膜血管。直视下用超声刀沿盆筋膜脏壁两层间的疏松结缔组织间隙进行锐性分离,进行时严格注意以防损伤盆壁植物神经丛、盆筋膜壁层。在对直肠下段进行分离时助手将一根手指伸入肛门对手术进行指引,女性患者有时需助手将手指伸入阴道对阴道直肠间隙进行协助分离;后方,沿骶前间隙,达尾骨尖下方;用超声刀将直肠骶骨筋膜与肛尾韧带切开,在肛尾附着处切断直肠系膜;分离后,可显示壁层盆筋膜覆盖的肛提肌,直肠远端断离吻合处将肠管进行“骨骼化”。用直线型切割器将直肠切断,切除肿瘤下端以远2~5 cm的直肠与全直肠的系膜放入塑料袋内以保护切口隔离肿瘤,左下腹开口取出肿瘤及肠管,在直视下将吻合器经肛门放入以完成低位结直肠的吻合[3]。
1.2.2 对照组给予开腹TME手术:切口取下腹部正中并按照常规方法进行低位直肠癌TME超低位保肛手术。肠系膜下动静脉根部结扎并进行肠系膜下动静脉周围淋巴结与脂肪组织的清除后,在直视下用电刀沿盆筋膜的脏壁层游离直肠,在癌灶下缘2~3 cm处离断直肠,切除肿瘤后用吻合器进行直肠、结肠的对端吻合[4]。
1.3 观察指标 对比两组患者手术时间、切口长度、术中出血量、保肛率、术后疼痛VAS评分、肛门排气排便时间、住院时间以及术后吻合口瘘、切口感染、肺部感染、切口裂开等围手术期并发症等情况。两组患者出院后均进行密切随访,随访时间≥1年,了解患者性功能与泌尿功能障碍及术后转移或复发情况。
1.4 统计学处理 采用SPSS 13.0进行统计学分析,计量资料采用表示,两样本均数的比较采用t检验,计数资料用率(%)表示,采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术中及术后情况比较 治疗后,观察组术后肛门排气时间、住院时间及手术切口长度均显著短于对照组(P均<0.01),观察组术中出血量显著少于对照组(P<0.01),术后患者VAS疼痛评分观察组显著低于对照组(P<0.01),两组手术时间、手术保肛率差异无统计学意义(P>0.05,见表1)。
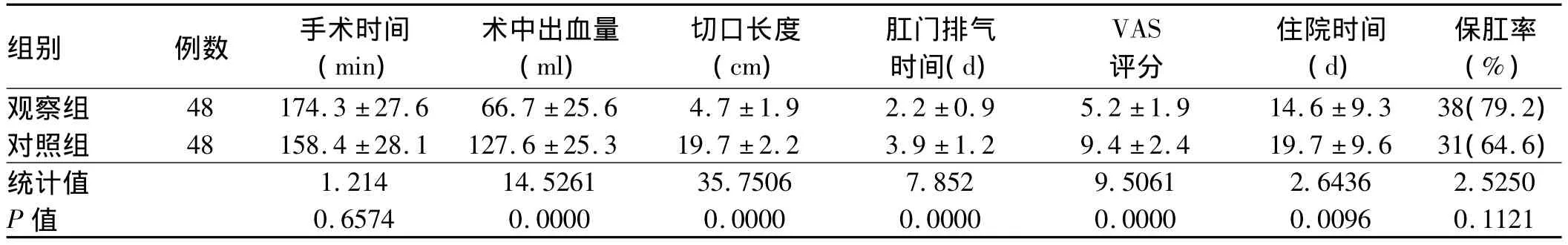
表1 两组患者术中、术后情况比较Tab1 Comparison of the preoperative and postoperative situations between two groups
2.2 围手术期并发症情况 两组患者围手术期在吻合口瘘、切口感染、切口裂开等方面比较差异无统计学意义(P>0.05),而术后肺部感染发生率观察组显著低于对照组(P<0.05),观察组围手术期总体并发症发生率显著低于对照组(P<0.05,见表2)。

表2 两组患者围手术期并发症情况比较[例数(%)]Tab2 Comparison of the incidence of perioperative complications between two groups[n(%)]
2.3 随访结果 两组患者术后均获良好随访,随访时间均≥1年,随访过程中发现,观察组患者术后性功能障碍及泌尿功能障碍发生率均显著低于对照组(P<0.05),而随访中肿瘤转移及复发率两组差异均无统计学意义(P >0.05,见表3)。
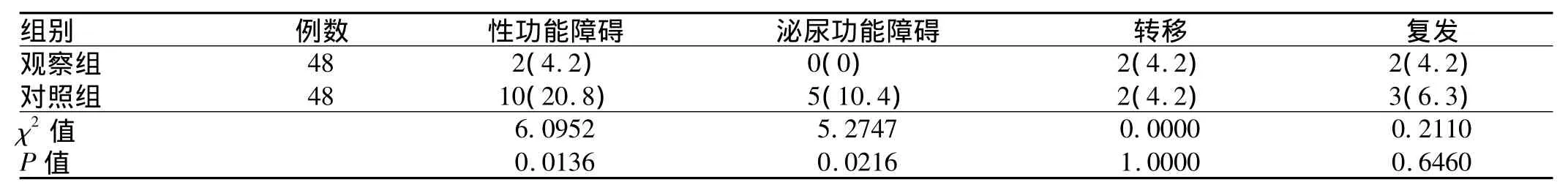
表3 两组患者术后随访结果比较[例数(%)]Tab3 Comparison of postoperative follow-up results between two groups[n(%)]
3 讨论
由于中、低位直肠癌解剖位置较为特殊,长期以来一直是结直肠恶性肿瘤手术的难点[5]。上世纪80年代初期,英国学者提出了TME手术治疗中、低位直肠癌的观点,并在之后的多年里用于临床诊疗。经过长期的临床应用与研究证明,该手术方式在很大程度上解决了长期困扰胃肠外科医师的难题[6]。TME手术从病理解剖理论的基础上使广大胃肠外科医师改变了以往盲目扩大手术范围、不惜破坏肛门功能以获得更低的肿瘤复发率的观点,而是在更大程度上在保留肛门功能的基础上对肿瘤进行完全切除,降低复发与转移率[7]。近年来随着腹腔镜技术的快速发展及其在临床的广泛应用,该技术在直肠癌的外科治疗中也越来越成熟,且受到了广大外科医师及患者的欢迎[8]。腹腔镜TME手术与开腹手术相比,可以更加准确地选择手术入路,更加完整地切除包含脏层筋膜的肠系膜,且能够在狭窄的盆腔获得更加清晰的视野,以便保护盆腔神经[9]。但利用腹腔镜技术进行中低位直肠癌的全系膜切除术是否能够取得与开腹手术同样的效果及安全性,目前成为广大外科医师广泛关注的焦点问题[10]。
为探讨腹腔镜TME手术与开腹手术对于中、低位直肠癌的疗效与安全性,本研究对96例患者进行了随机分组对比研究,结果显示,观察组术后肛门排气时间、住院时间及手术切口长度均显著短于对照组(P均<0.01),观察组术中出血量显著少于对照组(P<0.01),同时由于术中创伤较小,观察组术后患者VAS疼痛评分观察组显著低于对照组(P<0.01),而因两手术方式基本原则均为保留肛门功能,故两组保肛率差异统计学意义(P>0.05);两组患者围手术期在吻合口瘘、切口感染、切口裂开等方面比较差异无统计学意义(P>0.05),而观察组术后肺部感染发生率显著低于对照组(P<0.05),这可能与术后住院时间较短,坠积性肺炎发生率相对较低有关,围手术期总体并发症发生率显著低于对照组(P<0.05);随访中发现,由于腹腔镜手术能够使狭窄的盆腔视野更加清晰,操作更加准确,因此能避免不必要的损伤,从而使观察组患者术后性功能障碍及泌尿功能障碍发生率均显著低于对照组(P<0.05),而随访中肿瘤转移及复发率差异均无统计学意义(P>0.05)。
综上所述,腹腔镜下TME手术可在最大程度保存肛门功能的基础上有效切除肿瘤,同时因创伤较小,可获得较为迅速的恢复,降低了围手术期并发症发生率及性功能与泌尿系功能障碍的发生率,但未增加术后复发与转移率。
[1]Hu DH,Fu ZX,Li SK,et al.Meta-analysis of short-term efficacy andsafety after laparoscopic resection for colorectal cancer[J].Chongqing Medicine,2009,38(14):1774-1776.胡登华,傅仲学,李尚坤,等.腹腔镜结直肠癌手术的安全性与近期疗效评估 Meta分析[J].重庆医学,2009,38(14):1774-1776.
[2]Zhou ZX,Zheng XF,Song HY,et al.Laparoscopic total mesorectal excision combined with intersphincteric resection for ultra-low rectal cancer[J].Chin J Gastrointest Surg,2011,14(6):440-442.周振旭,郑晓风,宋华羽,等.腹腔镜全直肠系膜切除术联合经肛门内括约肌切除术治疗超低位直肠癌[J].中华胃肠外科杂志,2011,14(6):440-442.
[3]Qin H,Zhang XP,Zhou Y,et al.Experience of laparoscopic total mesorectal excision for middle or low rectal cancer[J].Chin J Oncol,2010,32(2):156-157.秦海,张锡朋,周毅,等.腹腔镜全直肠系膜切除术治疗中低位直肠癌[J].中华肿瘤杂志,2010,32(2):156-157.
[4]Zhang CZ,Fu WZ,Zhang XP,et al.Total mesorectal excision with double stapling technique in lower rectal carcinoma[J].Journal of Colorectal& Anal Surgery,2010,16(5):293-295.张春泽,付文政,张锡朋,等.全系膜切除术和双吻合技术在低位直肠癌保肛术中的应用[J].结直肠肛门外科,2010,16(5):293-295.
[5]Zong YP,Feng B,Lu AG,et al.Laparoscopic vs open total mesorectal excision for middle and low rectal cancer:a prospective non-randomized study[J].J Surg Concepts Pract,2006,11(5):393-396.宗雅萍,冯波,陆爱国,等.腹腔镜直肠全系膜切除治疗中低位直肠癌的前瞻性非随机对照研究[J].外科理论与实践,2006,11(5):393-396.
[6]Wang YL,Zhao Y.Total mesorectal excision treatment of rectal cancer[J].Chin Arch Gen Surg(Electronic Version),2011,5(3):188-190.王永亮,赵瑛.直肠癌全系膜切除术[J].中华普通外科学文献(电子版),2011,5(3):188-190.
[7]Zhang YZ,Li SR,Sheng JQ,et al.Clinical epidemiological features of 594 patients with primary colorectal cancer[J].Chin J Gastroenterol Hepatol,2010,19(2):103-107.张渊智,李世荣,盛剑秋,等.594例原发性结直肠癌患者的临床流行病学研究[J].胃肠病学和肝病学杂志,2010,19(2):103-107.
[8]Li J,Tan YG,Zhou ZT,et al.Laparoscopic TME in treatment of middle and lower rectal cancer[J].Chin J Cancer Prev Treat,2010,17(22):1865-1867.李俊,谭忆广,周志涛,等.腹腔镜直肠全系膜切除治疗中下段直肠癌临床疗效的探讨[J].中华肿瘤防治杂志,2010,17(22):1865-1867.
[9]Zhang C,Wang WH,Zhang H,et al.Clinical application of laparoscopic total mesorectal excision[J].Chinese Journal of Practical Medicine,2009,36(15):21-22.张超,王旺河,张辉,等.腹腔镜全系膜直肠癌切除术35例报告[J].中国实用医刊,2009,36(15):21-22.
[10]Yu J,Zhang C,Wang YN,et al.Laparoscopic versus open total mesorectal excision for the middle-lower rectal caner:a clinical comparative study[J].Chin J Gastrointest Surg,2009,12(6):573-576.余江,张策,王亚楠,等.腹腔镜与开腹全直肠系膜切除术治疗中低位直肠癌的同期临床对照研究[J].中华胃肠外科杂志,2009,12(6):573-576.

