喉返神经显露在甲状腺切除术中的临床疗效观察
林俊荣 李芬兰 翁伟建 梁世妙 黄远生
随着生活压力的提高,以及受居住环境及饮食的影响,甲状腺疾患的发生率逐渐上升,所以甲状腺切除术的患者也随之增多。而喉返神经损伤属于甲状腺术后最为普遍的并发症之一。喉返神经损伤的严重性也是我们不能忽略的,严重者可因呼吸困难窒息死亡[1]。目前国内报道甲状腺切除术导致喉返神经损伤率大约在0.3%~9.4%之间[2]。采用何种手术方式能有效避免喉返神经损伤仍是甲状腺外科面临选择的难题。本文通过对我院欲行甲状腺切除术的106例患者进行不同甲状腺切除术的观察,现将研究结果汇报如下。
1 资料与方法
1.1 一般资料 观察病例均为2010年3月~2013年3月在我院住院的106例患者,均欲行甲状腺切除术治疗。所有患者均具有甲状腺切除术指征,无禁忌证。按随机分组方法,分为治疗组 (术中喉返神经显露组)52例,对照组(术中露喉返神经未显露组)54例。其中治疗组男24例,女28例,年龄17~69岁,平均年龄(45.1±6.4)岁,平均体质量为(53.2±4.68)kg;对照组中男26例,女29例,年龄19~68岁,平均年龄(44.9±5.6)岁,平均体质量为(52.9±5.47)kg。2组患者的性别构成比、年龄、体质量、手术原因等一般资料经统计学分析,差异无统计学意义,具有可比性。
1.2 手术方法 所有患者均予气管插管并全身麻醉后进行甲状腺切除术。
1.2.1 对照组 运用传统的喉返神经区域保护法,在不显露喉返神经的情况下完成甲状腺切除。
1.2.2 观察组 常规对甲状腺悬韧带进行处理,结扎相关动静脉,找出喉返神经危险三角区,然后甲状腺后包膜进行分离并把甲状腺下动脉切断。在该范围寻得喉返神经,向上直到入喉,向下到甲状腺的下极,通过避开了喉返神经后进行甲状腺切除术。
1.3 判断标准[3](1)喉返神经损伤:即术后患者存在声嘶、发音困难或者呼吸困难,喉镜检查发现声带麻痹者;(2)随访半年后,进行喉镜复查,声带位置及活动恢复者,属于暂时性喉返神经损伤;假设声带位置及活动未恢复,属于喉返神经永久性损伤。
1.4 统计学方法 采用SPSS17.0版软件进行数据分析,计数资料都以率或构成比来表示,采用χ2检验;正态计量资料结果用“±s”表示,组间比较采用成组t检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者术中的情况比较见表1。
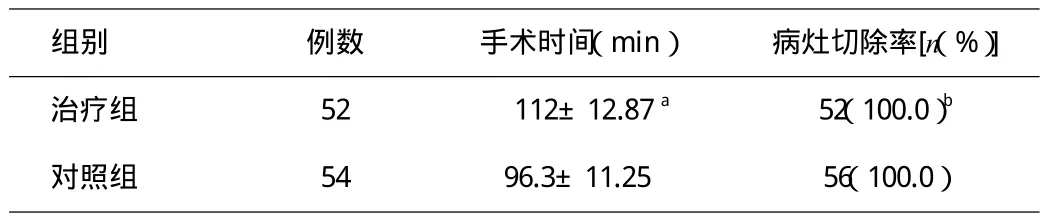
表1 2组患者手术情况对比
由表1可知,对照组患者手术时间为(96.3±11.25)min,而治疗组为(112.0±12.87)min,差异有统计学意义,提示显露喉返神经组耗费时间较未显露组时间长。而2组患者在手中病灶的清除率均达百分之百,无差异性。
2.2 2组患者术后随访,其并发症情况比较
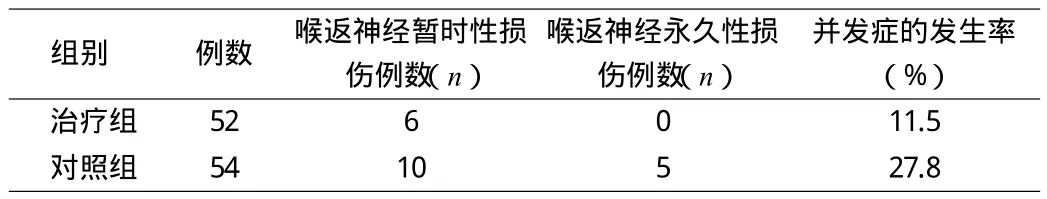
表2 2组患者术后喉返神经损伤的并发症情况对比
由上表2可知,随访半年后,治疗组中有6例喉返神经暂时性损伤,无永久性损伤,并发症发生率为11.5%;而对照组中有10例喉返神经暂时性损伤,5例永久性损伤,并发症发生率达27.8%。2组差异有统计学意义(P<0.05)。提示显露喉返神经组预后效果较未显露组好。
3 讨论
喉返神经损伤一直是外科医生进行甲状腺切除术后医患纠纷的矛盾点。由于很多时候,甲状腺切除术过程中,术者常常忽略了对喉返神经认识而导致患者神经被缝扎和(或)切断的情况很多。喉返神经损伤后给患者生活、精神、经济等方面带来的负担过大,重者直接危及生命。近年来,关于在甲状腺切除术过程中引起的喉返神经损伤的报道越来越多。所以医者必须对喉返神经的解剖学特点充分了解,并从中摸索出较佳的甲状腺切除方式。
在甲状腺手术中,一定要树立甲状腺无“小”手术的思想,再根据术中具体情况决定如何保护喉返神经,从而减轻患者痛苦,提高临床疗效[4]。虽然到目前为止在甲状腺切除术中是否暴露喉返神经仍存争议。但本研究结果中可发现在甲状腺切除术中主动暴露喉返神经可降低喉返神经的损伤率,并且有利于预后。所以为了减少甲状腺手术中喉返神经的损伤率,提高临床疗效,在甲状腺切除术中主动显露喉返神经是行之有效的方法,值得临床提倡及继续深入研究。
[1]丁波.显露保护喉返神经甲状腺手术93例观察[J].中国实用医药,2013,8(4):75.
[2]高下,赵德安,黄维国,等.甲状腺切除病例喉返神经损伤的分析[J].临床耳鼻咽喉科杂志,2000(14):315-316.
[3]巫水周,袁国伟,朱才雄,等.显露与未显露喉返神经甲状腺手术效果及并发症的对比分析[J].中国医药指南,2013,11(5):511-512.
[4]周林秋,虞立平,顾军.甲状腺手术中是否常规显露喉返神经的分析[J].医学研究生学报,2013,26(3):334-336.