糖尿病肾病患者合并非糖尿病肾病的临床特征分析
唐勇,吴艳,王茂合,苟惠,喻荷淋,陈诚,蒋莉
(1.四川省遂宁市中心医院肾脏内科,遂宁 629000;2.四川省遂宁市中心医院内分泌科,遂宁 629000)
近年来,我国糖尿病的发病率明显增加,其在城市人群中的发病率更高达11.4%[1],已接近发达国家,这可能与人口城镇化、老龄化、高卡路里饮食摄入、活动量减少等生活方式的改变密切相关[2]。糖尿病主要并发症之一是糖尿病肾病(DN),其发病率高达25%~35%。在美国,每100万人口中有157个患者因DN而进入终末期糖尿病肾病(ESRD),占总ESRD患者的44.05%,在发展中国家其发病率亦正逐步增加[3]。
糖尿病患者出现肾脏疾病表现为蛋白尿或肾功能不全时,并不能完全简单的归因于DN,此类患者也可能是非糖尿病性肾病(NDRD),两者在治疗和预后方面均存在较大差异。因此,准确鉴别DN和NDRD具有非常重要的价值。尽管肾活检是鉴别DN和NDRD的金标准,但该检查是一项创伤性检查,并不适用于所有合并肾脏病变的糖尿病患者。如何确定患者是否需要接受肾活检非常重要,目前临床仍缺乏非常明确的标准。因此,本研究回顾性分析了我院近14年来所有接受肾活检的糖尿病患者,以便在肾活检前更准确地判断糖尿病患者可能合并非糖尿病肾病,从而更好地指导临床诊治。
1 资料和方法
1.1 临床资料
回顾性分析2000年2月~2014年2月我院DN患者因怀疑合并有NDRD而接受肾活检的患者共108例,其中10例患者肾活检前已经明确合并有NDRD[狼疮性肾炎2例,紫癜性肾炎4例,急进性肾炎(RPGN)2例,抗中性粒细胞胞质抗体(ANCA)相关性小血管炎(AASV)1例,多发性骨髓瘤且尿本周氏蛋白阳性1例],未纳入本研究。
1.2 肾活检病理分组
所有患者均接受经皮肾活检,肾脏组织分为3部分,分别接受标准光镜、荧光和电镜检查。根据DN的最新诊断标准由1位肾脏病理医生进行再评估,同时收集所有患者详细的临床资料。根据肾活检病理资料,将所有患者分成3组,即非糖尿病肾病组(NDRD)、糖尿病肾病合并非糖尿病肾病组(DN+NDRD)、单纯性糖尿病肾病组(Isolated-DN)。
1.3 统计学方法
采用SPSS 12.0进行统计学分析,计量数据采用均数±标准差(±s)表示,采用单因素χ2检验或非配对样本t检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组患者构成比分析结果
98例患者中,肾活检病理诊断NDRD组18例(18.37%),DN+ NDRD 组 48 例 (48.98%),Isolated-DN 组 32 例 (32.65%)。其中,Isolated-DN中,I期1例,II期5例,III期24例,IV期2例(见图1)。
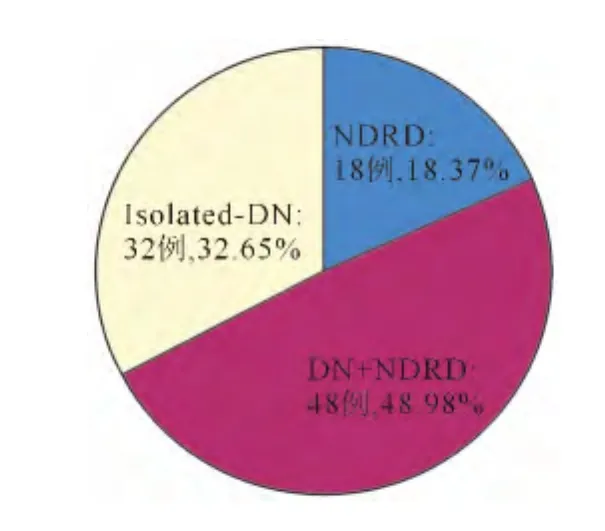
图1 三组患者构成比
2.2 三组患者一般情况、临床特征及实验室指标分析结果
三组中男性患者略多于女性,有DN的患者体质量指数更高,但上述差异均无统计学意义。患者年龄、高血压发生率、血白蛋白、尿蛋白定量和血尿酸指标在各组间比较,差异无统计学意义。肾活检时,糖尿病病程在NDRD组为(3.6±3.2)年,而DN+NDRD 组为(8.6±3.8)年,Isolated-DN 组为(6.9±3.4)年,NDRD组糖尿病病程明显短于NDRD+DN组和Isolated-DN组(P<0.05)。血尿发病率在各组间比较,差异有统计学意义(P<0.001)。血尿对于NDRD的敏感性为71.2%,特异性为90.6%。血肌酐在NDRD和DN+NDRD组中高于Isolated-DN组(P<0.05)。糖尿病视网膜病变发生率在NDRD组中比例明显低于DN+NDRD组和Isolated-DN组(P<0.001)。糖尿病视网膜病变对于DN的敏感性为57.5%,特异性为88.9%(见表1)。
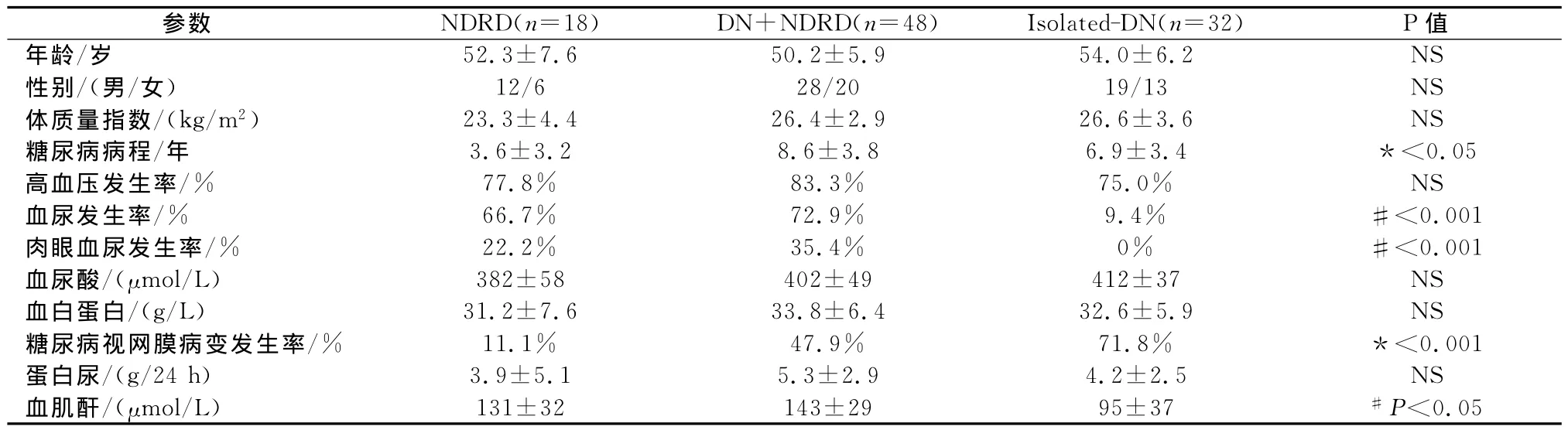
表1 三组患者一般情况、临床和实验室指标结果
2.3 NDRD主要病理类型
在NDRD中,最常见的是IgA肾病共26例(占NDRD的39.4%),其次为膜性肾病共13例(占NDRD的19.7%),此外尚包括微小病变型肾病(MCD)、局灶节段性肾小球硬化(FSGS)和膜增殖性肾小球肾炎(MPGN)等(见表2)。
3 讨论
糖尿病患者出现肾脏病变时,是否为NDRD具有非常重要的价值,因DN和NDRD在治疗方案及预后等方面均有明显不同[4]。Bertani等[5]报道,DN患者中NDRD的发病率差异较大,约为7%~44%。在DN患者中,NDRD的发病率与临床肾活检指征密切相关,且高度依赖于肾脏病理。目前对于肾活检指征的把握并不一致,因此,回顾性统计分析我院近14年肾活检病理结果和临床资料,以期更好地明确肾活检指征。
本研究表明,和Isolated-DN患者相比,患有NDRD时,血尿发生率明显更高(P<0.05)。如果患者出现肉眼血尿,在排除非肾性血尿后,100%同时合并有NDRD,提示此类患者应尽可能通过肾活检等手段明确NDRD的病理类型,以便更好地指导临床治疗。在具有DN的患者中,糖尿病的病史更长(P<0.05),这与Soni等[6]的报道类似,可能与糖尿病患者出现糖尿病肾损害需要更长的时间有关。在本研究中,有DN患者合并NDRD病史平均为(8.6±3.8)年,单纯DN患者病史平均(6.9±3.4)年,而NDRD组则仅为(3.6±3.2)年,提示病史较长者更容易发生DN。但DN+NDRD组与Isolated-DN组在病程上差异无统计学意义,提示并不能单纯根据患者糖尿病病史时间长短来确定患者是否合并NDRD。
本研究还表明,和NDRD患者相比,具有DN患者发生视网膜病变的比例明显更高,这与其他学者[7]的报道类似,提示眼底检查鉴别患者是否具有DN非常重要。由于视网膜也属于微血管范畴,与肾脏的微血管结构较为相似,且两者在发病机制方面类似[8],因此,当糖尿病患者视网膜发生损伤时,往往也提示肾脏微血管发生了类似损伤。
此外,在我国DN患者出现NDRD时,最常见的是IgA肾病,占所有NDRD的39.4%,这与Horvatic等[9]的报道不一致,可能与我国IgA肾病的发病率较高有关。膜性肾病占所有NDRD的19.7%,可能与患者年龄有一定关系。因本研究中,患者平均年龄为(51.8±6.3)岁,而膜性肾病在高龄患者中发病率更高[10]。
本研究提示,患者血尿酸和血白蛋白等均不能提示患者是否合并有NDRD,但血肌酐更高的患者,患有NDRD的可能性更大,这可能存在一定的选择偏倚。因在本研究中,除10例明确有NDRD,如狼疮性肾炎、AASV等的患者被排除外,尚包括11例病因不明的急性肾损伤(AKI)患者。尽管在肾活检前并不确定患者是否存在NDRD,但由于DN通常是一个缓慢进展的疾病,肌酐短时间升高的可能性较小,因此,此类患者为NDRD或同时合并NDRD的可能性较大,如排除这11例患者,则NDRD患者(NDRD组联合DN+NDRD组)与单纯DN组之间肌酐值比较,差异无统计学意义[(126±28)μmol/L VS(95±37)μmol/L,P>0.05]。因此,并不能完全确定肌酐升高是否能准确提示患者同时合并有NDRD。通常认为,突然启动的大量蛋白尿是糖尿病患者合并NDRD的指征,但本研究发现,尿蛋白定量并不能区分患者是否合并NDRD,这可能与患者缺乏详细病史、不能确定蛋白尿的启动时间等有关,也提示需要对糖尿病患者进行更细致的随访,如果确实分辨困难,则可能需要进行肾活检[11]。
DN患者发生NDRD的机制目前尚不清楚,有研究提示,可能与糖尿病患者中具有抗原性的细胞成分过分暴露以致于触发了免疫系统有关。此外,肾小球结构的改变可能也有助于免疫反应的发生。研究[12]发现,糖尿病患者或非糖尿病患者在NDRD的发生率中差异无统计学意义,提示两者同时发生只是一种巧合。
综上所述,糖尿病患者发生肾脏损害时,如果糖尿病病程较短、糖尿病视网膜病变发生率较低、有血尿特别是肉眼血尿时,应高度怀疑患者合并有NDRD,需及时进行肾活检以明确诊断,从而更好地指导患者治疗。
[1]Yang W,Lu J,Weng J,etal.Prevalence of diabetes among men and women in China[J].N Engl J Med,2010,362(12):1090-1101.
[2]Colagiuri S,Borch-Johnsen K,Glumer C,Vistisen D.There really is an epidemic of type 2diabetes[J].Diabetologia,2005,48(8):1459-1463.
[3]Gross JL,de Azevedo MJ,Silveiro SP,etal.Diabetic nephropathy:diagnosis,prevention,and treatment[J].Diabetes Care,2005,28(1):164-176.
[4]Teng J,Dwyer KM,Hill P,etal.The spectrum of renal Disease in Diabetes[J].Nephrology:Carlton,2014,19(9):528-536.
[5]Bertani T,Mecca G,Sacchi G,etal.Superimposed nephritis:a separate entity among glomerular diseases[J].Am J Kidney Dis,1986,7(3):205-212.
[6]Soni SS,Gowrishankar S,Kishan AG,etal.Non diabetic renal disease in type 2diabetes mellitus[J].Nephrology:Carlton,2006,11(6):533-537.
[7]He F,Xia X,Wu XF,etal.Diabetic retinopathy in predicting diabetic nephropathy in patients with type 2diabetes and renal disease:a meta-analysis[J].Diabetologia,2013,56(3):457-466.
[8]Kramer CK,Retnakaran R.Concordance of retinopathy and nephropathy over time in Type 1diabetes:an analysis of data from the Diabetes Control and Complications Trial[J].Diabet Med,2013,30(11):1333-1341.
[9]Horvatic I,Tisljar M,Kacinari P,etal.Non-diabetic renal disease in Croatian patients with type 2diabetes mellitus[J].Diabetes Res Clin Pract,2014,104(3),443-450.
[10]Qian Q,Nasr SH.Diagnosis and Treatment of Glomerular Diseases in Elderly Patients[J].Advances in Chronic Kidney Disease,2014,21(2):228-246.
[11]Gonzalez Suarez ML,Thomas DB,Barisoni L,etal.Diabetic nephropathy:Is it time yet for routine kidney biopsy[J].World J Diabetes,2013,4(6):245-255.
[12]Lai FM,Li PK,Pang SW,etal.Diabetic patients with IgA nephropathy and diabetic glomerulosclerosis[J].Mod Pathol,1993,6(6):684-690.

