系统性红斑狼疮误诊为皮肤溃疡1例
刘晓颖,于红玖,吕 田
(大连医科大学附属第一医院干部综合科,辽宁大连 116001)
系统性红斑狼疮误诊为皮肤溃疡1例
刘晓颖,于红玖,吕 田
(大连医科大学附属第一医院干部综合科,辽宁大连 116001)
红斑狼疮;系统性;误诊;皮肤溃疡
1 临床资料
患者,女,49岁。因指尖皮肤破损半年,咳嗽、咳痰2个月,发热1 d,于2013年4月19日以“肺炎”收入大连医科大学附属第一医院医院干部综合科。患者半年前无明显诱因出现双手指尖皮肤破损,淡红色斑。曾就诊于皮肤病医院,诊断为“皮肤溃疡”给予多种治疗(具体不详),疗效不佳。近2个月开始脱发,伴肌肉疼痛、周身乏力,同时出现咳嗽、咳痰,1天前自觉发热(未测体温)。既往体健。无特殊家族史。体格检查:T 37.8℃,P 98次/min,R 20次/min,Bp 120/70mmHg。贫血貌。全身浅表淋巴结无肿大。双手各指指尖均可见皮肤破损,淡红色斑(图1)。头发干枯稀疏,颜面苍白,无红斑,口唇苍白,咽部无充血,扁桃体不大,胸廓对称,肋间隙无明显增宽及变窄,双肺叩诊呈清音,左下肺可闻及湿啰音,无干啰音。心率:106次/min,律齐,P2>A2,各瓣膜听诊区未闻及杂音。腹无压痛,肝脾肋下未触及,移动性浊音阴性。四肢关节无红肿畸形。双下肢重度指凹性水肿。实验室检查:血常规:WBC:2.53 ×109/L,NEUT:1.75 ×109/L,RBC:2.50×1012/L,HGB:79.2 g/L,PLT:51.40 ×109/L。尿常规:pro3+,24 h尿蛋白定量:1 820 mg。免疫系统检查:IgG:1 630 mg/dL,IgA:493 mg/dL,C3:219 mg/L,C4:28.5 mg/L,ANA:1∶3200+,dsDNA+ ,SSA/52kD+++;血沉:65 mm/h,RF:<1∶20,抗 CCP抗体:-,cANCA:-,pANCA:-。肝功:ALT:159U/L,AST:377U/L,ALB:26.6g/L,ALP:223U/L,γ -GT:336U/L。空腹血糖、心肌酶、肾功、凝血时均正常。ECG:正常,胸部CT:右肺上叶及双肺下叶炎症;心脏增大、中等量心包积液;双侧胸腔积液。指尖皮损组织病理检查:DIF:IgA、IgM基底膜带颗粒状沉积;IgG、C3阴性。HE:表皮大致正常,真皮毛细血管扩张,血管周围少量淋巴细胞浸润(图2)。诊断:系统性红斑狼疮(SLE)、双肺炎。
治疗:入院后即予抗菌、保肝、补充白蛋白、小剂量利尿等对症、支持治疗。确诊SLE后选用甲强龙,120 mg/d静点,免疫抑制:硫酸羟氯喹400 mg/d口服,3天后,改为强的松60mg/d口服。症状明显缓解后逐步将强的松逐渐减量。治疗15天后,复查肺CT炎症大部分吸收,心包积液、双侧胸腔积液量明显减少。2个月后复查尿常规:pro+-。24 h尿蛋白定量:<150 mg。血常规:WBC:4.56×109/L,NEUT:2.7 ×109/L,RBC:5.21 × 1012/L,HGB:10.4 g/L,PLT:112.4×109/L。指尖皮肤破损愈合良好,红斑消失(图3)。
2 讨论

图1 误诊为皮肤溃疡的系统性红斑狼疮患者皮损Fig 1 The skin damages of the patient with system lupus erythematosus
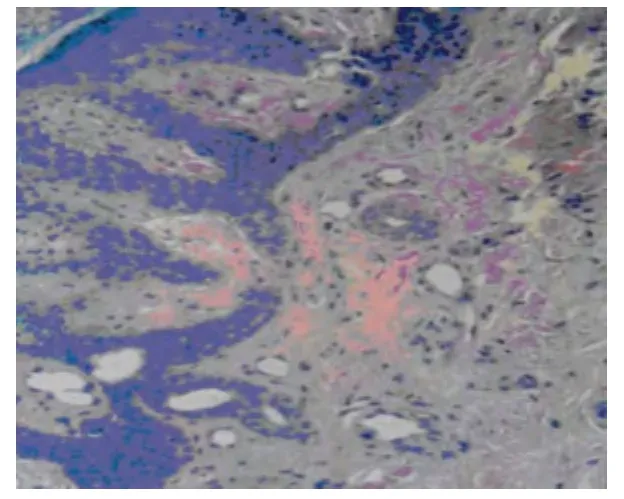
图2 患者指尖皮损组织病理(HE染色×400)Fig 2 The pathological changes of the skin(HE×400)
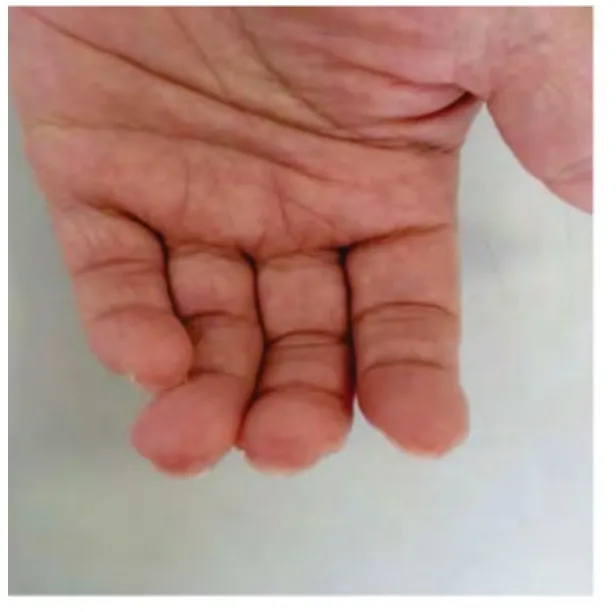
图3 治疗后指尖皮肤破损愈合Fig 3 The skin damages healed after treatment.
系统性红斑狼疮(systemic lupus erythematosus,SLE)是临床上较常见的自身免疫性疾病,该病以20 ~40 岁女性多发,男女比例约为 1∶9[1],具有多基因遗传特性。有多种临床表现,常累及全身各器官,特别是皮肤和肾脏。SLE以多脏器、多系统损害为特点,表现为关节炎、皮疹、隐匿性肾炎、贫血、多浆膜腔积液、血小板减少性紫癜等,部分患者长期处于轻型或亚临床状态狼疮,逐渐出现多系统损害,也有一些患者起病即累及多个系统,甚至出现狼疮危象。该病皮损全身分布,可有多样性表现,如丘疹样、红斑样,也可为水泡,甚至糜烂、结痂或坏疽等。急性皮肤型红斑狼疮绝大部分患者表现为典型的“蝶形红斑”或颧部皮炎,以面部融合对称的红斑和在颧部隆起的水肿为特征,炎症累及鼻梁,前额、眼眶和颈部V形区也可受累。损害有时起始于面部散在的斑疹和丘疹,然后逐步融合和角化。少数不常见的急性皮肤型红斑狼疮可表现为广泛的麻疹样红斑、光敏性皮炎以及假性中毒性表皮坏死松解。皮损消退后不留疤痕,但可导致色素沉着或色素减退。近年来越来越多的病例缺乏典型临床表现,在诊断过程中如症状不典型,临床表现不能完全符合美国风湿病院(ACR)1997年制定诊断标准[2]时,误诊的几率就比较高。有文献报道本病误诊率高达47.1% ~ 68.5%[3]。本例患者为中年女性,初发表现为指尖皮肤破损,缺乏典型蝶形或盘状红斑,曾在外院诊断为“皮肤溃疡”,入院后根据组织病理学检查及化验指标诊断为系统性红斑狼疮。
总结本例误诊原因主要有以下几点:(1)据统计,55% ~85% 的SLE患者可以出现皮肤损害[4],非风湿免疫病专科医师往往对SLE的皮肤损害缺乏足够认识,难免会孤立地看待皮肤病变,片面诊断为皮肤科疾病。(2)该患临床表现不典型,无SLE典型的面部蝶形红斑表现,也为诊断增加了难度,容易将接诊医师的思路局限于皮肤科疾病。(3)入我科时初诊未能详尽采集病史和查体,对患者既往史未给予足够重视,之后详细追问病史,方获知该患者有关节疼痛、脱发表现,进而疑及自身免疫性疾病,后经相关检查确诊为SLE。(4)一些基层医院受医疗条件限制,无法开展自身抗体和免疫功能检查,需到上级医院诊治。
对于患者的慢性皮肤损害,包括皮疹、红斑、溃疡、坏疽等,临床医师应拓宽诊断思路,警惕SLE等自身免疫性疾病的可能,及早行自身抗体等检测,及早诊治,减少并发症发生,改善患者预后。
:
[1]赵辩.临床皮肤病学[M].第3版.南京:江苏科学技术出版社,2001:989.
[2]顾越英.系统性红斑狼疮诊治指南(草案)[J].中华风湿病学杂志,2003,7(8):508-513.
[3]田静,高洁,彭佑铭,等.系统性红斑狼疮误诊的反思[J].医学与哲学:临床决策论坛版,2006,8(27):36-37.
[4]曾凡钦,许德清.红斑狼疮[M].北京:中国医药科技出版社,2003:253.
R593.24+1
B
1671-7295(2014)04-0405-02
刘晓颖,于红玖,吕田.系统性红斑狼疮误诊为皮肤溃疡1例[J].大连医科大学学报,2014,36(4):405-406.
10.11724/jdmu.2014.04.23
刘晓颖(1981-),女,辽宁沈阳人,主治医师,硕士。E-mail:liuxiaoying1981@yeah.net
于红玖,主任医师。E-mail:15104119966@139.com
2013-12-09;
2014-06-16)

