30例胰腺内分泌肿瘤的高灌注影像表现
王雪扬,刘斌,冯源,张也乐
(1.东南大学医学院附属盐城医院 影像科,江苏 盐城 224001; 2.东南大学附属中大医院 放射科,江苏 南京 210009; 3.南京医科大学第一附属医院 放射科,江苏 南京 210009)
胰腺内分泌肿瘤(pancreatic endocrine tumor,PET)为罕见肿瘤,发病率为每年(4~5)/100万,女性发病率较高,男女发病比例约1∶2[1]。此肿瘤多数为良性,恶性率为5%~10%[2]。影像学对于临床病灶的评估具有一定的作用。作者在江苏省人民医院学习期间收集2011年至2013年3年中行病理及免疫组化检查确诊胰腺内分泌肿瘤30例,并复习相关文献及资料,试对其影像及临床上的特征变化进行分析和总结。
1 资料和方法
收集30例经穿刺活检、手术后病理及免疫组化证实的胰腺内分泌肿瘤患者,并行以下检查。
CT检查:所有患者均行CT平扫及增强检查,常规禁食8 h,层厚5 mm,行上腹部平扫及胰腺双期增强扫描,对比剂100 ml,经肘静脉注射,速度3 ml·s-1。
MR检查:采用1.5T高场磁共振仪,病例行SE、T1WI、T2WI脂肪抑制及DWI序列检查。
PET-CT检查:禁食状态下,静脉注射18F-FDG 7.2 mCi后1 h,行局部断层显像。
病理学检查方法:病理取材经福尔马林固定,术中快速冰冻,常规石蜡包埋和HE染色,于光学显微镜下观察细胞病理情况并行肿瘤免疫组化染色标记。
2 结 果
收集的患者中男性11例,女性19例;年龄23~77岁,平均47.3岁。功能性胰腺内分泌肿瘤16例,其中胰岛素瘤13例,胃泌素瘤2例,胰高血糖素瘤1例。余14例为非功能性胰腺内分泌肿瘤,其中有2例为恶性并发生转移。胰岛素瘤13例表现为反复发作的心慌乏力,即Whipple三联征。胃泌素瘤2例,临床表现为黑便和反复发作的腹泻。胰高血糖素瘤1例,因皮炎和血糖升高就诊。非功能性胰腺内分泌肿瘤14例,多以体检发现或腰背部不适为主诉入院,1例可见患者皮肤黄疸,1例显示血CEA、CA19-9升高,其余病例均未见明显阳性体征或肿瘤指标异常。
功能性胰腺内分泌肿瘤有16例,影像学表现上多数肿瘤病灶均出现在胰腺动脉期及实质期的高于正常胰腺实质的强化,但1例患者为胰头钩突结节呈乏血供改变。有2例在影像学检查中呈现假阴性结果,行CT平扫及增强时均未见明显异常,但其临床呈低血糖表现,术中探查见胰岛素瘤,直径约0.5 cm。功能性胰腺内分泌肿瘤在MR中病灶均表现为T1WI呈低信号,T2WI呈高信号改变的结节或肿块影,DWI信号见较高信号影,病灶强化特点和CT相似,提示其高灌注的特征(图1)。CT多平面重建及MR多方位扫描技术检查提示,功能性胰腺内分泌肿瘤与周围血管神经分界清晰,未见包绕侵犯。
非功能性胰腺神经内分泌肿瘤8例位于胰头颈及钩突部,4例位于体尾部,2例见胰腺及腹腔多发转移。CT平扫1例见囊性低密度影,3例见瘤体内斑片状钙化影。增强扫描见明显强化,性质与功能性内分泌肿瘤类似。但由于病灶内的钙化或囊变使得瘤体内部可呈现混杂密度。MR检查与CT类似,可呈混杂信号影,部分于T1WI上见斑片状高信号影,提示为出血可能。有2例发生肝脏转移性改变,PET-CT扫描见明显高灌注表现。转移灶亦可见性质类似的高灌注。
16例功能性肿瘤患者中,肿瘤最大约4.5 cm×2.0 cm×1.8 cm,最小约为0.5 cm×0.5 cm×0.5 cm,平均直径约为2.1 cm。14例非功能性肿瘤患者中最大肿瘤约9 cm×7.5 cm×7 cm,最小约0.8 cm×0.8 cm×0.8 cm,平均直径约为3.4 cm。14例非功能性肿瘤中侵及胰管及实质2例,肝脏及腹腔周围淋巴结转移患者2例,钙化3例,囊变1例。除功能性胰岛细胞瘤外,在非功能性胰岛细胞瘤中免疫标记检测发现,胰岛细胞相关肽类(胰岛素、胃泌素、胰高血糖素等)也均有不同程度表达。
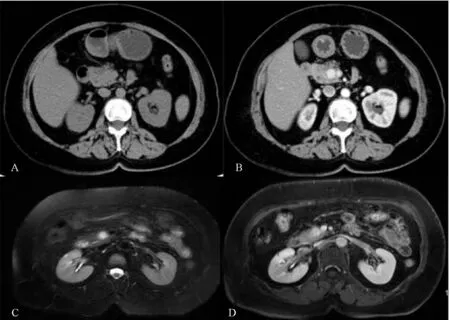
女性,62岁,频发心慌乏力入院。A图为CT平扫,B图为CT增强静脉期,C图为MR T2WI抑脂序列成像,D图为T1抑脂增强序列成像。胰头可见实质性占位,T2WI呈高信号,增强后强化明显。病理结果为胰岛素瘤
图1 1例功能性胰腺内分泌肿瘤患者影像学表现
3 讨 论
胰腺内分泌肿瘤临床较少见。过去认为其起源于胰岛细胞,因此称为胰岛细胞瘤。但现在有新的证据表明其可能来源于胰腺导管上皮的多能干细胞[3],根据其分泌激素与否分为功能性与非功能性胰岛细胞瘤。前者按分泌激素类型又可以分为β型胰岛细胞瘤(胰岛素瘤)和非β型胰岛细胞瘤(包括胃泌素瘤、胰高血糖素瘤、胰腺血管活性肠肽瘤、胰多肽瘤等)。功能性内分泌肿瘤中部分肿瘤存在多种内分泌物质的低度表达。非功能性肿瘤临床症状较隐匿,但并不代表其不分泌激素。从本组病例来看,非功能性内分泌肿瘤病例中仍可以发现相关肽类的表达,这就提示非功能内分泌肿瘤可能只是分泌激素量过少、分泌物质无功能或肿瘤细胞只合成但不能正常释放激素。这一发现与蔡瑞霞等[4]研究观点一致。
对于功能性胰腺内分泌肿瘤,由于有明显的临床症状,因此发现时直径常不超过2 cm,肿瘤内囊变坏死少见,本组病例中也未见明显囊变者。而非功能性胰岛细胞瘤直径可3~24 cm不等,由于早期无症状,因此发现时肿瘤常较大,30%的超过10 cm[5],肿瘤内囊变坏死及钙化多见,肿瘤大及病灶内部成分多变为本病重要的影像学特点。尽管一般非功能性胰腺内分泌肿瘤的临床症状出现较晚,但因为人们对自身健康的重视以及常规体检的普及,使得早期胰腺占位的发现率有了一定提高,也可能使肿瘤被发现时病灶相对较小。本组资料非功能性胰岛细胞瘤平均直径约为3.4 cm。
体积较小的内部均匀的实质性胰腺内分泌肿瘤在CT平扫上与正常的胰腺组织密度大致相仿,不易鉴别,一般只能通过观察胰腺形态轮廓的改变来发现。MR检查中,病灶在T1WI上呈等或低信号,T2WI呈等或高信号。胰腺内分泌肿瘤强化方式变化较大,其不同的强化形式可能与肿瘤内纤维组织、钙化、囊变坏死[6]等有关。对于功能性胰腺内分泌肿瘤,由于瘤体相应较小,囊变坏死机会少,故动脉期强化明显且呈均匀强化。但也有例外,本组病例中1例功能性肿瘤呈乏血供改变,这可能与结节较小、血供建立尚不完全或者部分容积效应有关。非功能性肿瘤强化形式更为复杂,若肿瘤为实质性,多呈明显均一强化;若肿瘤伴囊变坏死,则囊变区无强化,周围肿瘤组织明显强化;若纤维组织成分多,则呈轻度或延迟强化。实质部分血供丰富所出现的高灌注表现是诊断胰腺内分泌肿瘤的关键特征。本组病例中行PET-CT扫描3例,其中1例内分泌肿瘤伴肝转移,肿瘤及所示转移灶均见高灌注表现,亦符合这一诊断。
CT、MR成像能够提供肿瘤的数目、范围及位置等信息,评价肿瘤与周围脉管的关系,判断是否可手术切除并辅助手术方案的制定[7]。增强扫描不仅有利于病灶的检出,而且有利于了解病变的血供、周围组织脏器和血管受累情况、肝脏及淋巴结转移等,为手术切除提供帮助。MR与CT检查对于胰腺神经内分泌肿瘤的敏感度并无明显差别,但是MR检查可以利用多方位多序列来进一步观察肿瘤。其中MRCP检查可很好地观察胆胰管与肿瘤的关系,便于与其它肿瘤鉴别。PET所提供的代谢信息和CT的解剖分辨率结合起来分析,则是鉴别肿瘤(良性或恶性、复发或者残存)与炎性组织或瘢痕组织的良好检查方法[8]。
胰腺内分泌肿瘤为恶性的发生率5%~10%[2]。除非能够明确已有远处脏器和淋巴结转移,否则仅凭影像学来鉴别肿瘤良恶性仍有困难,仍须依靠病理诊断。胰腺内分泌肿瘤对于手术和特定的化疗,尤其是靶向治疗的反应较好,预后明显好于腺癌[9]。利用胰腺神经内分泌肿瘤的高灌注特征与乏血供的胰腺腺癌鉴别困难不大。20%的胰腺内分泌肿瘤会含有钙化,而腺癌则很少钙化(<2%)。有研究显示,即使腺癌小于2 cm,只要病灶突破胰腺包膜,肿瘤即可侵犯腹膜后结缔组织和胰腺周围神经丛,并向局部淋巴结转移[10]。因此,腺癌多呈围管性浸润和嗜神经生长,更容易侵犯胰管和(或)胆总管,引起胰胆管扩张和胰腺萎缩,也可侵犯腹腔动脉和肠系膜上动、静脉。如果胰腺内分泌肿瘤出现囊变,则还应与实性假乳头状瘤及其它胰腺囊性肿瘤鉴别。胰腺实性假乳头状瘤好发于胰尾,常见于女性与年轻人,特征性的内部出血与囊变为其主要表现,增强动脉期呈周边混杂强化,之后呈不均匀渐进式强化,较正常胰腺强化弱。
CT、MR增强扫描及PET-CT扫描对提高胰腺内分泌肿瘤的诊断正确率,以及明确相应解剖结构均有较高的临床价值,对外科治疗该类疾病可提供很大帮助。
[1] McAULEY G,DELANEY H,COLVILLE J,et al.Multimodality preoperative imaging of pancreatic insulinomas[J].Clin Radiol,2005,60(10):1039-1050.
[2] SCHLIENGER J L.Endocrine tumors of the pancreas[J].Ann Endocrinol (Paris),2005,66(1):64-68.
[3] ÖBERG K,ERIKSSON B.Endocrine tumors of the pancreas[J].Best Pract Res Clin Gastroenterol,2005,19(5):753-781.
[4] 蔡瑞霞,张惠箴,周健华,等.胰腺胰岛肿瘤的免疫组织化学研究[J].中华内分泌代谢杂志,2001,17:109-110.
[5] EELKEMA E A,STEPHENS D H,WARD E M,et al.CT features of nonfunctioning islet cell carcinoma[J].AJR Am J Roentgenol,1984,143(5):943-948.
[6] BUETOW P C,PARRINO T V,BUCK J L,et al.Islet cell tumors of the pancreas,pathologic-imaging correlation among size,necrosis and cysts,calcification,malignant behavior,and functional status[J].AJR Am J Roentgenol,1995,165(5):1175-1179.
[7] OKABAYASHI T,SHIMA Y,SUMIYOSHI T,et al.Diagnosis and management of insulinoma[J].World J Gastroenterol,2013,19(6):829-837.
[8] 吴江,朱虹,王中秋,等.胰腺神经内分泌肿瘤的CT、MRI、18F-FDG PET/CT表现与鉴别诊断[J].中国医学影像学杂志,2009,17(5):325-328.
[9] SADARIA M R,HRUBAN R H,EDIL B H.Advancements in pancreatic neuroendocrine tumors[J].Expert Rev Gastroenterol Hepatol,2013,7(5):477-490.
[10] 潘生华,谢敏.胰腺癌神经侵犯的研究现状[J].现代医学,2013,41(3):210-212.

