仰卧位和俯卧位肺复张对重症肺炎患者治疗效果的比较
于永福,于湘友,贾民
(新疆医科大学第一附属医院,新疆 乌鲁木齐 830011)
急性呼吸窘迫综合征(ARDS)是重症肺炎患者最常见的并发症。1976年俯卧位通气首次被报道应用于重症肺炎合并ARDS的患者当中。俯卧位通气作为一种简便有效的机械通气辅助手段,越来越受到人们的重视。目前俯卧位通气被推荐用于常规机械通气治疗无效的重度ARDS患者。本研究希望通过观察重症肺炎患者俯卧位肺复张各时间段血流动力学及氧合相关参数的变化,探讨俯卧位肺复张对于重症肺炎治疗的有效性及改善氧合的机制,旨在指导临床治疗,最终改善ICU重症肺炎患者的预后。
1 对象与方法
1.1 研究对象
系2011年12月至2013年6月在我院确诊为重症肺炎患者90例(年龄≥18岁),其中男47例,女43例,平均(55.2±22.5)岁。危重患者急性生理和慢性健康评分(APACHEⅡ)均值为(18.2±6.3)分。均按照2007年美国感染疾病学会/美国胸科学会重症肺炎诊断标准[1]:(1) 需要有创机械通气;(2) 感染性休克需要血管收缩剂治疗;(3) 呼吸频率≥30次·min-1;(4) 低体温(T<36 ℃);(5) 低血压,需要强力的液体复苏;(6) 意识障碍/定向障碍;(7) 白细胞减少(WBC<4×109L-1);(8) 血小板减少(血小板<10.0×109L-1);(9) 氮质血症(BUN≥20 mg·dl-1);(10) 氧合指数(PaO2/FiO2≤250);(11) 多肺叶浸润;符合(1)~(2)中1项主要标准或(3)~(11)中3项次要标准以上者可诊断为重症肺炎。排除标准为:(1) 特殊体型(如过高、消瘦、肥胖)、高度水肿、胸腔积液、主动脉内球囊反搏、严重心律失常及心脏瓣膜病的患者;(2) 排除心脏及胸部手术患者;(3) 排除因失血及心衰等原因导致循环功能不稳定患者。
1.2 方法
将重症肺炎患者随机分为仰卧位肺复张组、俯卧位肺复张组、仰卧位肺复张+俯卧位肺复张组。仰卧位肺复张组+俯卧位肺复张组先实施仰卧位肺复张,中间间隔洗脱期,再实施俯卧位肺复张。连接多功能监护仪持续进行心电、心脏指数(CI)、血压、脉搏氧饱和度和呼吸监测。两种体位均在容量控制通气1 h后行肺复张,采用压力控制肺复张方式,即FiO2100%,PEEP 20 cmH2O+PC 20 cmH2O法进行肺复张。三组均在基础通气模式下(容量控制通气),分别记录血流动力学、氧合的数据。三组分别实行压力控制通气(pressure control ventilation,PCV),其中仰卧位肺复张组、俯卧位肺复张组通气结束时于各时点(复张后5 min、肺复张后1 h)记录血流动力学及氧合,第三组仰卧位肺复张+俯卧位肺复张组记录肺复张前后数据。比较仰卧位、俯卧位肺复张对重症肺炎患者血流动力学及氧合指标的影响。
1.2.1 仰卧位通气准备 连接多功能监护仪持续进行心电、心脏指数、血压、脉搏氧饱和度和呼吸监测。经口气管插管或气管切开接呼吸机辅助呼吸,人机协调。持续静脉泵入咪达唑仑或丙泊酚,使患者充分镇静,Ramsay镇静评分在3~4分;观察期间不改变通气模式和呼吸参数,输液速度保持不变;应用美国伟亚AVEA呼吸机辅助呼吸,通气模式采用容量控制通气1 h,呼吸参数设置:潮气量6~8 ml·kg-1,呼吸频率12~20次·min-1,吸入氧浓度(FiO2)40%~60%,吸呼比1∶1.5~1∶2,流速40 L·min-1,吸气暂停10%,PEEP 5~12 cmH2O。应用GEM Premier 3000血气分析仪行动脉血气分析。经桡动脉置管持续监测动脉压,同时便于监测动脉血气分析。分别于两侧颈根及其上5 cm、腋前线剑突水平及其下5 cm贴电极片连接无创心排模块。
1.2.2 俯卧位通气的准备 在患者处于仰卧位时充分吸除患者气管内分泌物,对清醒患者在翻身前须进行心理辅导,使其能配合治疗,对于不配合的患者必要时使用镇静剂。稳定10 min后,在4~6名医护人员的协作下,将患者置于俯卧位,患者头偏向一侧,避免压迫气管插管。额部、双肩、下腹部及膝部垫入软垫,避免胸廓受压。监测及其他准备同仰卧位。
1.3 统计学处理
采用Epidata 3.0对数据进行双录入,运用SPSS 13.0统计软件对数据进行统计分析,主要采用方差分析,P<0.05为差异具有统计学意义。
2 结 果
2.1 仰卧位肺复张血流动力学指标及氧合指标变化
仰卧位肺复张前、肺复张后5 min、肺复张后1 h心率(HR)、平均动脉压(MAP)均无显著变化(P>0.05)。肺复张后5 min中心静脉压(CVP)、CI明显低于肺复张前和肺复张后1 h(均P<0.05)。PaO2/FiO2肺复张后5 min、肺复张后1 h均高于肺复张前(P=0.001)。
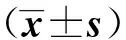
指 标复张前复张后5 min复张后1 hP值HR/(次·min-1)83.5±4.284.0±3.785±5.60.632CVP/cmH2O6.3±2.74.0±1.96.5±2.90.003MAP/mmHg73.1±3.572.3±2.974.1±3.70.835CI/(L·min-1)3.9±0.62.8±0.33.7±0.50.002(PaO2/FiO2)253.2±31.5369.7±42.0341.3±36.20.001
2.2 俯卧位肺复张血流动力学及氧合指标变化
与仰卧位肺复张结果相一致,俯卧位肺复张前后HR、MAP均无显著变化,肺复张后5 min CVP、CI明显低于肺复张前和肺复张后1 h(均P<0.05)。PaO2/FiO2肺复张后5 min、肺复张后1 h均高于肺复张前(P=0.000 1)。
表2俯卧位肺复张血流动力学及氧合指标变化
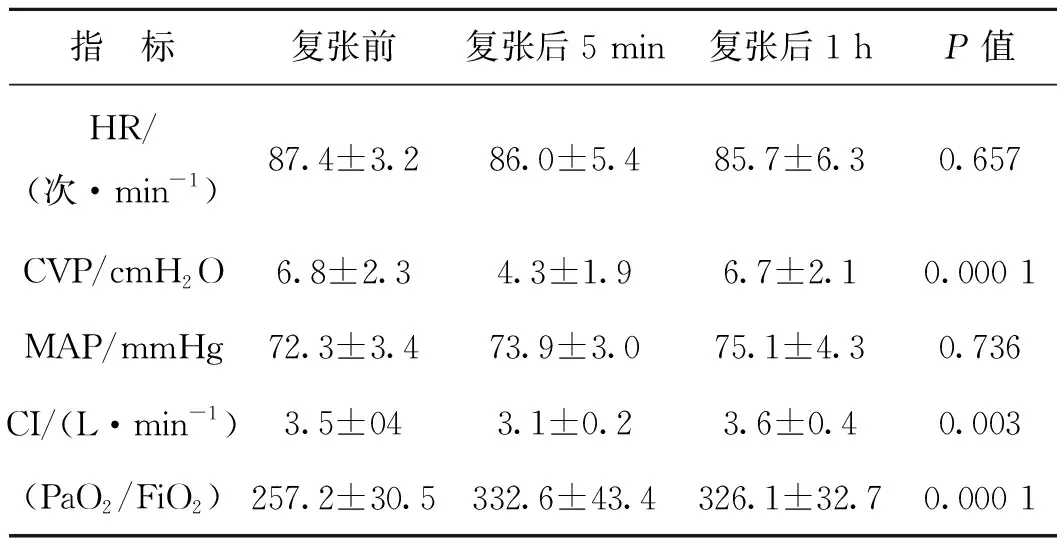
指 标复张前复张后5 min复张后1 hP值HR/(次·min-1)87.4±3.286.0±5.485.7±6.30.657CVP/cmH2O6.8±2.34.3±1.96.7±2.10.000 1MAP/mmHg72.3±3.473.9±3.075.1±4.30.736CI/(L·min-1)3.5±043.1±0.23.6±0.40.003(PaO2/FiO2)257.2±30.5332.6±43.4326.1±32.70.000 1
2.3 仰卧位肺复张+俯卧位肺复张前后血流动力学及氧合指标对比变化
仰卧位肺复张前后、俯卧位肺复张前后血流动力学指标无显著变化(P>0.05)。仰卧位肺复张、俯卧位肺复张后的氧合指数明显高于肺复张前(P<0.05)。对于同一肺复张,俯卧位肺复张的PaO2/FiO2改善幅度高于仰卧位肺复张,俯卧位比仰卧位更能改善患者氧合(表3)。
3 讨 论
多数重症肺炎患者由于通气-血流比例失调、肺内分流增加、弥散功能异常等可出现严重的低氧血症,通过机械通气、肺复张有利于萎陷的肺泡张开,从而可以减轻肺泡萎陷性肺损伤和改善氧合功能[2]。但是,肺复张亦对患者有一些不良的影响,可能导致患者心律失常、血压下降、气胸等较严重的并发症,同时肺复张的效果存在明显的个体差异[3]。
表3仰卧位肺复张+俯卧位肺复张前后血流动力学及氧合指标对比变化

指 标仰卧位肺复张复张前复张后俯卧位肺复张复张前复张后HR/(次·min-1)84.5±3.285.0±5.483.5±4.284.0±3.7CVP/cmH2O6.2±2.76.5±1.96.3±2.76.0±1.9MAP/mmHg75.3±4.773.9±3.173.1±3.572.3±2.9CI/(L·min-1)3.6±0.33.0±0.23.9±0.62.8±0.3(PaO2/FiO2)263.2±30.5348.7±43.5a253.2±31.5369.7±42.0ab
与相应复张前比较,aP<0.05;与仰卧位肺复张的氧合指数改善幅度比较,bP<0.05
本研究结果显示,患者仰卧位与俯卧位肺复张前后HR、MAP无明显变化,CVP、CI肺复张后5 min有明显下降,但1 h左右上述指标恢复至肺复张前水平,两种体位下均能改善氧合指数,在纠正低氧血症上尤其在俯卧位肺复张效果更为明显。分析其原因,可能是因为俯卧位时胸腔内压差的梯度较仰卧位时明显降低,显著改善肺内气体的不均匀分布,因此俯卧位时背侧实变的肺泡数量大大减少,而具有复张潜力的肺泡数量增加,此时实施肺复张可进一步增加肺通气量,同时由于胸壁顺应性下降,可限制正常肺泡的过度膨胀,从而达到良好的复张效果,改善低氧血症[4-5]。郭涛等[6]通过建立动物模型来探讨俯卧位肺复张与ADRS的关系,其结果与本研究结果一致。俯卧位肺复张对改善患者的氧合有积极的作用,对血液动力学影响较小,是一种安全、可靠、有效的治疗方法。
目前国内外实施肺复张的方法尚无统一的标准,不同的肺复张手法对血流动力学的影响也不相同,同一肺复张在不同体位下对血流动力学的影响差距迥异,且大多数研究都是在动物模型上进行的。本研究以重症肺炎患者为研究对象,由于伦理学因素,实验条件的实施受到了限制,两者之间的关系需要进一步的研究。
[1] MANDELL L A,WUNDERINK R G,ANZUETO A,et al.Infectious Diseases Society of America;American Thoracic Society.Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults[J].Clin Infect Dis,2007,44(Suppl 2):S27-S72.
[2] 熊旭明,温德良,温艺超,等.肺复张对肺内、外源性ADRS模型犬氧代谢和血流动力学的影响[J].中国病理生理杂志,2011,27(4):759-762.
[3] 王文欣,徐波,马胡赛,等.俯卧位通气对高海拔地区肺复张治疗无效急性呼吸窘迫综合征患者氧合的影响[J].中国危重病急救医学,2012,24(10):596-599.
[4] GALIATSOU E,KOSTANTI E,SVARNA E,et al.Prone position augments recruitment and prevents alveolar over inflation in acute lung injury[J].Am J Respir Crit Care Med,2006,174(2):187-197.
[5] NIESZKOWSKA A,LU Q,VIEIRA S,et al.Incidence and regional distribution of lung over inflation during mechanical ventilation with positive end-expiratory pressure[J].Crit Care Med,2004,32(7):1496-1503.
[6] 郭涛,杨毅,邱海波,等.俯卧位通气联合控制性肺膨胀对肺内、外源性急性呼吸窘迫综合征犬气体交换的影响[J].中华老年多器官疾病杂志,2007,6(4):261-266.

