经左胸食管癌根治术后复发模式回顾分析
张正荣 袁昕 殷旭东 汪竹 童建东
经左胸食管癌根治术是经典食管癌手术方法[1], 因其创伤小、手术时间短、术后死亡率及并发症发生率较低, 目前仍为我国多数医疗单位广泛应用。但该术式在行淋巴结清扫时对上纵隔, 尤其是左上纵隔淋巴结清扫较为困难。食管癌术后放疗是目前综合治疗策略重要手段之一, 常规布野方式, 即按照瘤床上下扩展3~5 cm照射方式在适形调强放疗 (intensity-modulated radiation therapy, IMRT) 广泛应用的今天已难以满足实际需要。本文回顾总结分析了2009年9月~2013年6月期间在本院治疗食管癌采用经左胸食管癌根治术后患者出现复发进展具体情况, 探讨在三维治疗条件下该术式术后放射治疗布野设计。
1 资料与方法
1.1 一般资料 作者统计了2009年9月~2013年6月期间在本院治疗经病理确诊的食管癌根治术后复发进展患者96例, 其中女19例, 男77例, 男女之比4.05:1。年龄38~81岁, 平均年龄61.7岁, 所有患者均为行经左胸食管癌根治术、R0切除, 术后分期按AJCC第7版分期标准分期。原发部位及进展情况 按UICC1987年分段标准, 分为胸上、中、下段,详细资料见表1。
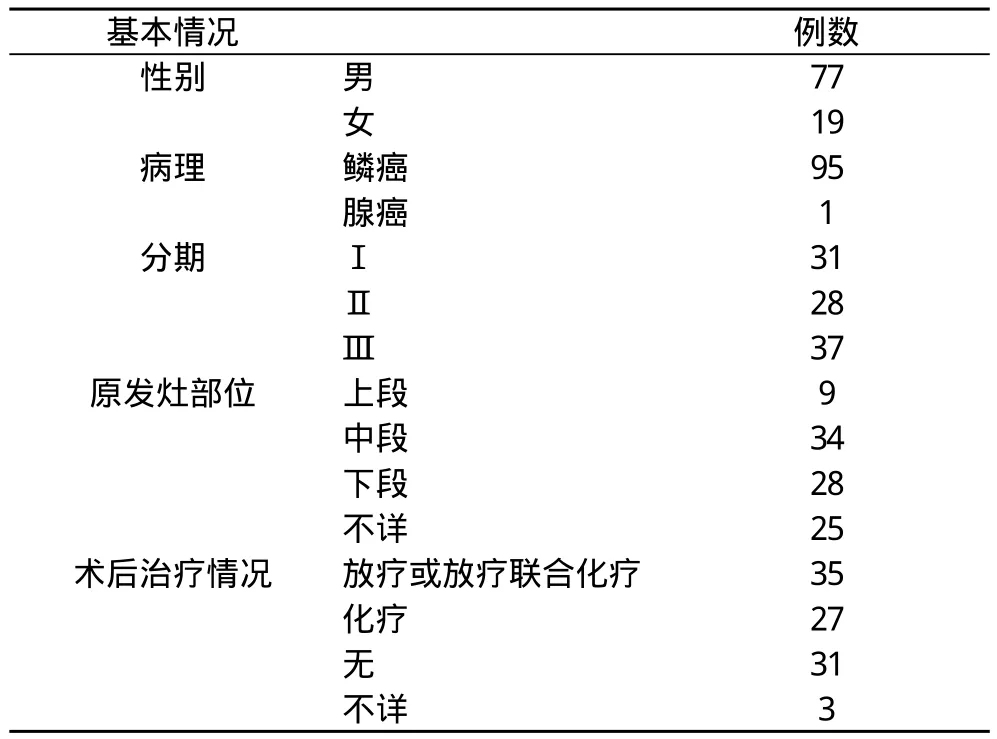
表1 患者一般资料(n)
1.2 进展部位分类 作者将适合术后放疗设野患者分为:隆突以上复发或淋巴结转移及吻合口复发, 包括双侧锁骨上至环甲膜水平下淋巴结转移, 简称隆突以上进展;隆突下复发转移及腹腔淋巴结转移, 包括贲门旁、胃左、腹主动脉旁(肾动脉水平以上), 简称隆突以下进展。将术后进展部位不能涵盖在靶区内患者定义为:远处脏器组织转移(简称远处转移)。出现以上三类中两类或两类以上进展, 称为复合进展。
1.3 统计学方法 采用SPSS13.0统计学软件进行数据分析。计数资料采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
96例食管癌术后进展患者中, 出现隆突以上进展、隆突以下进展、远处转移及复合进展患者分别占比53.1%、13.5%、22.9%和10.4%, 以隆突以上进展者最多, 差异有统计学意义(P<0.05), 见表2。对术后给予放疗或放化疗联合治疗患者分层分析, 出现隆突以上进展、隆突以下进展、远处转移及复合进展患者分别占比37.1%、17.1%、31.4%和14.3%, 隆突以上进展比率有所下降, 差异有统计学意义(P<0.05), 见表3。而对于术后未予放疗患者, 隆突以上进展、隆突以下进展、远处转移及复合进展患者分别占比63.8%、10.3%、19.0%和6.9%, 隆突以上进展比率明显高于行术后放疗或放化疗联合, 差异有统计学意义(P<0.05), 见表4。
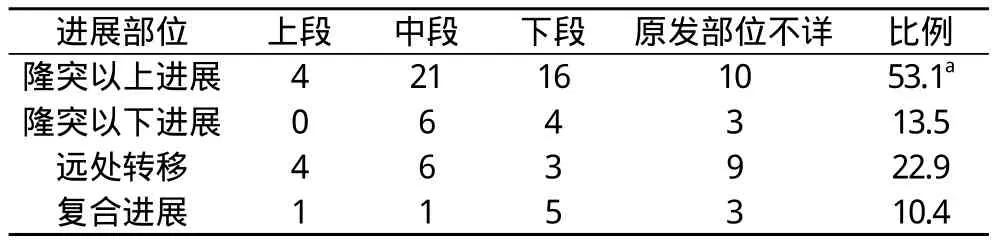
表2 按进展部位分类数据(n, %)
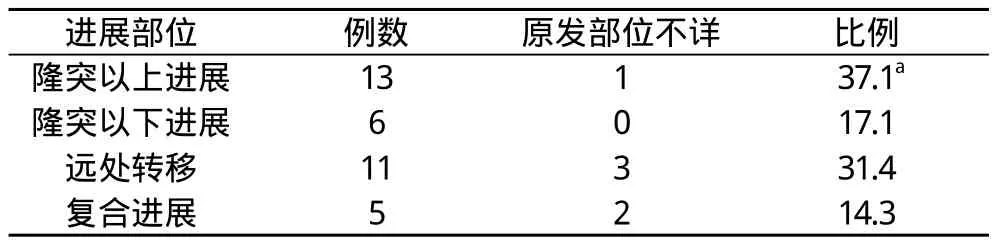
表3 术后放疗或放疗联合化疗患者进展情况(n, %)

表4 术后未行放疗患者进展情况(n, %)
3 讨论
食管由于解剖结构缺少浆膜层, 极易发生邻近结构侵犯及区域淋巴结转移[2]。食管癌术后辅助放疗是提高局部控制率, 进而改善生存的重要手段之一, 对早期食管癌患者, 即使单纯放疗也能达到5年生存率51.2%~73.0%[3,4]。而食管因其解剖特点, 纵贯颈、胸、腹, 邻近气管支气管、甲状腺、肺、心脏、肝脏、脊髓, 连接胃等重要脏器, 在临床放射治疗工作中, 放疗计划实施受制于这些重要脏器尤其是肺剂量限制,一旦靶区范围过大, 则放疗计划难以实施, 成为限制食管癌疗效重要因素。现行食管癌术后辅助放疗模式通常采用以原发瘤床上下界为中心上下外放一定长度照射, 带有一定的盲目性[5,6]。由于食管癌淋巴结转移主要沿食管旁上、下双向和跳跃性转移, 且各段食管癌淋巴结转移规律不同, 势必导致临床靶区的漏照或受照剂量不足[7]。因此需要研究食管癌术后转移模式来确定更加合理的患者能耐受的照射靶区。
在本研究中, 作者发现, 食管癌术后进展情况以局部复发转移为主, 出现远处转移者相对较少, 这与以往文献报道一致[8-10]。其中, 超过半数为隆突以上进展患者, 分层分析后, 对术后行辅助放疗患者, 出现隆突以上进展患者只有37.1%, 而术后未行放疗患者, 出现隆突以上进展患者比例明显升高, 占比达63.8%, 可见术后放疗在局部控制中的意义。由此作者认为, 对于术后准备行放疗患者, 给予上纵隔联合锁骨上野预防照射, 有可能带来局部控制获益, 尤其对胸中上段患者可考虑给予淋巴引流区预防照射。但是否能换来患者生存获益, 有待进一步临床研究。
[1]张合明, 张希军, 原爱杰, 等.经左胸后外侧小切口食管癌根治术60例体会 .中国医药导报, 2011, 8(24):167-168.
[2]孙长江, 张西志, 汪步海, 等.胸段食管癌术后淋巴结转移情况与术后放疗疗效分析.实用临床医药杂志, 2012, 16(22):73-75.
[3]樊锐太, 李国文, 郭耀信, 等.64例早期食管癌放疗后长期生存报告.中国肿瘤临床, 1999, 26(2):95-97.
[4]赵快乐, 汪洋, 施学辉.临床T2N0M0胸上中段食管癌的后程加速超分割放疗.中华肿瘤杂志, 2002, 24(1):80-83.
[5]殷蔚伯, 余子豪, 徐国镇, 等.肿瘤放射治疗学.第4版.北京:中国协和医科大学出版社, 2008:546-577.
[6]汤钊猷.现代肿瘤学.第3版.上海:复旦大学出版社, 2011:792-844.
[7]陈俊强, 佘志廉, 潘建基, 等.胸段食管癌放疗靶区外淋巴结转移规律的临床研究.中华肿瘤防治杂志, 2007, 14 (18):1418-1421.
[8]Lu J, Tao H, Song D, et al.Recurrence risk model for esophageal cancer after radical surgery.Chin J Cancer Res, 2013, 25(5):549-555.
[9]Kelsen DP, Winter KA, Gunderson LL, et al.Long-term results of RTOG trial 8911 (USA Intergroup 113): a random assignment trial comparison of chemotherapy followed by surgery compared with surgery alone for esophageal cancer .J Clin Oncol, 2007, 25(24):3719-3725.
[10]Oppedijk V, van der Gaast A, van Lanschot JJ, et al.Patterns of recurrence after surgery alone versus preoperative chemoradiotherapy and surgery in the CROSS trials.J Clin Oncol, 2014,32(5):385-391.

