自主呼吸试验持续时间对慢性阻塞性肺疾病急性加重患者有创通气撤离的影响
甘 平 罗 莉 蓝 军
自主呼吸试验(spontaneous breathing trial, SBT)是指在有创通气撤离过程中,对患者使用T管吸氧或低压力支持水平的自主呼吸模式,通过短时间的密切观察(30~120 min),评价患者自主呼吸能力是否恢复,判断患者能否独立承担其自身呼吸负荷,以帮助医生决定是否脱机的一种技术手段[1]。然而,对于慢性阻塞性肺疾病急性加重(acute exacerbation of chronic obstructive puolmonary disease, AECOPD)患者,SBT持续时间的选择尚存争议,有研究报道120 min与 30 min相比,试验成功率显著增高,但也有报道二者无统计学差异,并且这些结论均通过亚组分析得出,目前尚未对其有针对性的研究[2-3]。为此,我们进行了随机对照研究,旨在比较30 min和120 min的SBT持续时间对AECOPD患者有创通气撤离的影响,以明确更佳的试验持续时间。
资料与方法
一、研究对象
选择2006年9月至2009年9月,连续收入武警重庆总队医院重症监护室(ICU)的AECOPD患者:年龄>18岁;符合2002年中华医学会呼吸病学分会制定的《慢性阻塞性肺疾病诊治指南》中关于COPD的诊断标准[4];接受气管插管并行有创通气;有创通气时间>24 h。
二、研究方案
1. 试验前评价: 有创通气过程中,每日8AM~10AM记录各项试验前评价指标,判断患者能否通过以下各项试验前评价标准:痰液黏度降低,颜色变浅,痰量减少且咳痰能力增强;导致呼吸衰竭的原发病得到基本控制;氧合指数(PaO2/FiO2)≥150~200 mmHg (1 mmHg=0.133 kPa),呼气末正压(positive and expiratory pressure, PEEP)≤5~8 cmH2O(1 cmH2O=0.098 kPa),吸氧浓度(fraction of inspiration O2, FiO2)≤0.4~0.5;无明显呼吸性酸中毒;心率(heart rate, HR)≤140次/min,90 mmHg<收缩压(systolic blood pressure, SBP)<160 mmHg,未用或小剂量应用血管活性药物;体温(T)<38 ℃;格拉斯哥昏迷评分(Glasgow coma scale, GCS)≥13,无镇静药物持续泵入;血红蛋白(Hb)≥80~100 g/L;无明显的电解质紊乱。
2. 研究分组: 通过试验前评价患者,并随机分为30 min组或120 min组。30 min组:以低水平压力支持通气(pressure support ventilatio, PSV)方式实施3 min试验和SBT,设置压力支持水平(ΔPS)为7~8 cmH2O,保持PEEP和FiO2不变,试验持续时间为30 min;120 min组:以低水平PSV方式实施3 min试验和SBT,设置压力支持水平(ΔPS)为7~8 cmH2O,保持PEEP和FiO2不变,试验持续时间为120 min。
3. 3 min试验: 分组后立即对患者进行3 min试验,3 min内出现潮气量(volume of tidal, VT)<5 ml/kg或呼吸频率(respiratory rate, RR)≥35次/min表示3 min试验失败。3 min试验失败者即刻返回原通气模式和参数,直到次日8AM~10AM再次进行,成功者当日立即进行SBT。
4. SBT: 进行SBT时,保持3 min试验时的模式和参数不变,密切监测氧合功能[经皮脉搏血氧饱和度(SpO2)]、通气功能(RR和VT)和血流动力学(HR和SBP)等客观测量指标,以及主观感受、精神状况、出汗、辅助呼吸肌参与和胸腹矛盾运动等主观评价指标,15 min记录一次,试验前后各查一次动脉血气。在30 min的试验持续时间内,出现任何一项试验终止标准即表示试验失败:SpO2<85%~90%或动脉血氧分压(PaO2)<50~60 mmHg;pH<7.32或动脉血二氧化碳分压(PaCO2)增加≥10 mmHg;HR>140次/min或变化≥20%;SBP<90 mmHg或>180 mmHg,或增加≥20%;RR>35次/min或变化≥50%;主观感受明显不适;精神状态明显恶化,如嗜睡、昏迷、躁动或焦虑;明显出汗;呼吸功明显增加,如出现辅助呼吸肌参与或胸腹矛盾运动。
SBT失败者即刻返回原通气模式和参数,直到次日8AM~10AM再次进行,成功者当日2PM前完成脱机拔管,由主治医师根据临床情况决定选择无创正压通气(noninvasive positive pressure ventilation, NPPV)、文丘里面罩或双腔鼻导管吸氧等对其进行辅助呼吸或氧疗。拔管后出现下列任何一种情况时,即行气管插管:严重意识障碍,如昏迷、昏睡或谵妄;呼吸或心跳骤停;呼吸抑制(RR<8次/min)或严重呼吸困难(RR>40次/min);气道分泌物多且引流障碍;pH≤7.20,且PaCO2进行性上升;危及生命的低氧血症(充分氧疗条件下PaO2<50 mmHg)。
三、观察指标
1. 观察终点指标:患者出院或院内死亡。
2. 其他观察指标:试验成功率、48 h重新插管率、有创通气时间、住ICU时间、住院时间、院内病死率。
四、统计学方法
结 果
一、30 min组和120 min组基础情况比较
本研究共纳入患者98例,30 min 49例,120 min 49例。两组年龄,性别,入ICU时APACHEⅡ评分,SBT前有创通气时间、ΔPS比较均无统计学差异(P>0.05),见表1。
二、30 min组和120 min组试验成功率和48 h重新插管率比较
30 min组试验成功35例,试验成功率为71.4%,成功者中有3例在48 h内重新插管,48 h重新插管率为8.6%。120 min组试验成功33例,试验成功率67.3%,成功者中有2例在48 h内重新插管,重新插管率为5.7%。两组试验成功率和试验成功者48 h重新插管率比较均显示无统计学意义(P>0.05)。
三、30 min组和120 min组试验成功者有关医疗指标比较
两组试验成功者有创通气时间、住ICU时间、住院时间及院内病死率等比较均无统计学差异(P>0.05),见表2。
讨 论
本研究对30 min和120 min的SBT持续时间对AECOPD患者有创通气撤离的影响进行随机对照研究,结果发现两组试验成功率,两组试验成功者48 h重新插管率、有创通气时间、住ICU和住院时间及院内病死率等均无统计学差异。
目前关于SBT持续时间的研究为数不多,且尚无针对单病种的研究。Esteban等[2]和Perren等[5]分别通过T管试验方式和低水平PSV方式,对30 min与120 min的SBT进行过随机对照研究,发现两组试验成功率、试验成功者48 h重新插管率、ICU病死率、院内病死率以及住ICU和住院时间均无统计学差异,但这两项研究都笼统纳入AECOPD、肺部感染、心衰、神经肌肉疾病及昏迷等多病种患者。对于AECOPD患者SBT的撤机时间,仅有零显的研究对其进行过亚组分析[2-3]。本研究有针对地比较了30 min与120 min的SBT持续时间对AECOPD患者撤机的影响,结果显示二者并无统计学差异。
尽管30 min较120 min短暂,但两组试验成功率相似,提示能通过30 min试验者大部分均能通过120 min试验,两者对判断患者能否通过SBT具有相似的效果。两组48 h重新插管率无统计学差异,提示30 min与120 min对避免重新插管的作用相似,当然,大幅增加样本例数有可能得出阳性结果,因为与30 min相比,120 min也许更能准确判断患者的呼吸肌耐力,试验成功者拔管后有可能更好地耐受自主呼吸,避免重新插管[3]。

表1 两组基础情况比较
注:a为χ2值;APACHEⅡ:慢性健康状况评分
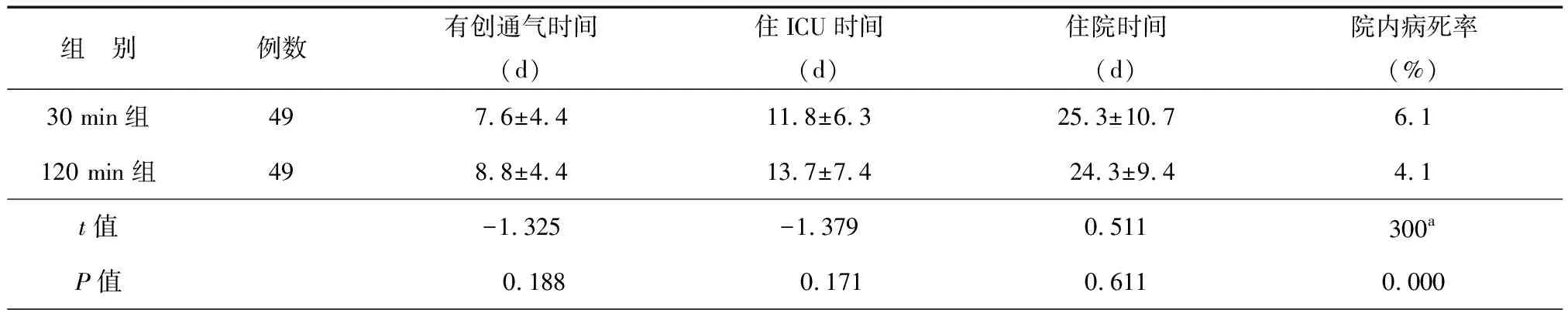
表2 两组有关医疗指标比较
注:a为χ2值
多项研究表明,克服人工气道阻力所需的ΔPS波动在3~14 cmH2O之间,但对于大多数患者而言,7~8 cmH2O较为合适,因此本研究根据气管导管内径为7.5 mm或8 mm,对应设置ΔPS为8 cmH2O或7 cmH2O,且两组试验时ΔPS水平相当,表明两组患者在同等压力支持水平下进行SBT,使得试验结果具有较高的可靠性和可比性[5-7]。此外,若能将试验持续时间从120 min减为30 min,不但减轻操作者的工作负担,而且能在一定程度上避免SBT与胸部物理治疗、气溶胶吸入治疗和气囊上滞留物清除等多项治疗的相互干扰。
综上所述,对于AECOPD患者进行SBT,30 min和120 min对有创通气撤离的影响相似,30 min可考虑作为常规的试验持续时间。
参 考 文 献
1 罗祖金, 詹庆元, 孙 兵, 等. 自主呼吸试验的操作与临床应用[J]. 中国呼吸与危重监护杂志, 2006, 5(1): 60-62.
2 Esteban A, Alía I, Tobin MJ, et al. Effect of spontaneous breathing trial duration on outcome of attempts to discontinue mechanical ventilation [J]. Am J Respir Crit Care Med, 1999, 159(2): 512-518.
3 徐 磊, 展 春, 张纳新, 等. 自主呼吸试验在机械通气撤机过程中的应用[J]. 中国危重病急救医学, 2002, 14(3): 144-146.
4 中华医学会呼吸病学分会慢性阻塞性肺疾病学组. 慢性阻塞性肺疾病诊治指南[J]. 中华结核和呼吸杂志, 2002, 25(8): 453-460.
5 Perren A, Domenighetti G, Mauri S, et al. Protocol-directed weaning from mechanical ventilation: clinical outcome in patients randomized for a 30-min or 120-min trial with pressure support ventilation[J]. Intensive Care Med, 2002, 28(8): 1058-1063.
6 Boles JM, Bion J, Connors A, et al. Weaning from mechanical ventilation[J]. Eur Respir J, 2007, 29(5): 1033-1056.
7 Bersten AD, Rutten AJ, Vedig AE. Efficacy of pressure support in compensating for apparatus work [J]. Anaesth Intensive Care, 1993, 21(1): 67-71.

