超重患者胃食管反流病的腹腔镜治疗
刘 宁 邰沁文 曹 俊 赵晋明 张金辉
(新疆医科大学第一附属医院肝脏腹腔镜外科,乌鲁木齐 830054)
·短篇论著·
超重患者胃食管反流病的腹腔镜治疗
刘 宁 邰沁文 曹 俊 赵晋明 张金辉*
(新疆医科大学第一附属医院肝脏腹腔镜外科,乌鲁木齐 830054)
目的探讨腹腔镜手术治疗超重患者胃食管反流病(gastroesophageal reflux disease,GERD)的临床效果。方法2008年1月~2013年1月,对23例体重指数(BMI)26.1~29.7的超重GERD患者行腹腔镜治疗。单纯胃底折叠术5例(Toupet式),18例合并食管裂孔疝者行食管裂孔疝修补加胃底折叠术(Nissen式4例,Toupet式14例)。结果全组手术均获成功,手术时间85~225 min,平均117 min;术中出血量30~200 ml,平均70 ml;术后住院时间4~8 d,平均7 d。无中转开腹及死亡,无术后严重并发症。术后随访1~24个月,平均14个月,其中15例>12个月,21例治愈,2例缓解。结论腹腔镜食管裂孔疝修补和胃底折叠术治疗超重GERD患者效果满意。
超重; 胃食管反流病; 腹腔镜; 胃底折叠术
胃食管反流病(gastroesophageal reflux disease,GERD)指胃、十二指肠内容物食管反流所致的一系列慢性症状和食管黏膜损害[1],包括食管裂孔疝、反流性食管炎、Barrett食管、消化性食管狭窄和短食管[2]。在西方国家的患病率为10%~15%,亚洲地区GERD的患病率相对较低,但近年呈上升的趋势[3]。大多数GERD患者合并超重[体重指数(BMI)25.0~29.9[4]]或肥胖。超重及肥胖患者食量相对较高,可增加胃内压力和胃食管压力梯度,导致肥胖者易发生GERD,且易出现食管裂孔疝[5]。腹腔镜操作不受距离的限制,操作精细,具有开腹手术无法比拟的创伤小、恢复快的优势,腹腔镜食管裂孔疝修补和胃底折叠术在欧美等国家被视为治疗GERD的金标准[6]。我院2008年1月~2013年1月采用腹腔镜手术治疗超重GERD患者23例,临床疗效满意,现报道如下。
1 临床资料与方法
1.1 一般资料
本组23例,男13例,女10例。年龄28~75岁,中位数60岁。BMI 26.1~29.7,平均28.6。有烧心返酸症状18例,恶心、呕吐10例,胸骨后或剑突下疼痛4例,呕血、黑便2例。病程2~12年,平均8年。均行上消化道钡餐造影及胃镜检查,18例合并食管裂孔疝,按美国胃肠和内镜外科医生协会(Society of American Gastrointestinal and Endoscopic Surgeons,SAGES)标准[7],Ⅰ型(滑动型)13例,Ⅱ型(食管旁型)1例,Ⅲ型(混合型)3例,Ⅳ型(多器官型)1例。内镜诊断分级[8],0级(正常,可有组织学改变)4例,1级(点状或条状、发红、糜烂、无融合现象)16例,2级(有条状、发红、糜烂并有融合,但非全周性)2例,3级(病变广泛,发红、糜烂、融合成全周性,或有溃疡)1例。11例食管裂孔疝者行食管24 h pH监测,计算DeMeester积分[9],17.3~162.5分,轻度反流(14.71~50分)6例,中度(51~100分)4例,重度(>100分)1例;7例未做。合并糖尿病5例,高血压7例,冠状动脉粥样硬化性心脏病3例,中度贫血2例,支气管哮喘1例。
纳入标准:胃镜、上消化道钡餐和(或)食管测酸测压检查确诊为GERD;BMI 25.0~29.9;Ⅰ型食管裂孔疝经内科治疗无效或有并发症;Ⅱ、Ⅲ型及Ⅳ型食管裂孔疝。
排除标准:不能耐受全麻,严重凝血功能障碍,既往结核性腹膜炎病史者。
1.2 手术方法
1.2.1 术前准备 术前2天全流饮食,术前1天晨起口服50%硫酸镁40 ml,充分导泻,如硫酸镁导泻效果不理想可加量使用或甘露醇导泻。术晨胃肠减压,留置尿管。
1.2.2 手术方法 全麻,截石位,头部抬高,术者位于患者两腿之间。使用4个5~10 mm trocar,王秋生[10]自制3 mm“7”字型肝叶拉钩。气腹压12 mm Hg(1 mm Hg=0.133 kPa)。脐上缘10 mm trocar置入腹腔镜,左锁骨中线肋缘下10 mm trocar为主操作孔,右锁骨中线肋缘下5 mm trocar为副操作孔,左腋前线肋缘下5 mm trocar为助手辅助操作孔。自制肝叶拉钩由剑突下置入腹腔并套乳胶管,牵开肝左外叶显露术野。探查若有食管裂孔疝,先行食管裂孔疝修补术,超声刀离断膈食管筋膜和肝胃韧带,游离显露食管下段、贲门、两侧膈肌脚和胃底部,必要时切断1~2支胃短血管。无损伤抓钳将疝入的胃和网膜复位,于食管下方用不吸收线间断2~3针缝合两侧膈肌脚,关闭扩大的膈肌裂孔,缩小裂孔至1.0 cm左右。以轻松通过5 mm操作钳为佳,缝合松紧适度,以保证食管蠕动通畅。13例因食管裂孔疝>5 cm,使用补片(Bard Crurasoft PTFE/ePTFE Mesh)修补、缝合加钉合固定。然后行胃底折叠术,根据患者术前反流症状,内镜和食管测酸测压结果,综合考虑采用不同的胃底折叠方式。4例术前反流症状重和食管测酸反流严重者(DeMeester积分>80)采用Nissen术式,胃底自食管后方向前360°反折;19例反流轻者采用Toupet术式,胃底自食管后方向前270°反折。留置腹腔引流管。
1.2.3 术后处理 术后次日上午拔除胃管后如无腹胀或恶心,可逐步进全流质、半流质饮食,直至普食。术后继续服用H2受体拮抗剂或质子泵抑制剂2周。如无明显不适可出院,并嘱患者饮食控制,定期门诊随访。
1.2.4 病例观察指标和随访 术后3、6个月随访反流症状是否消失并复查胃镜,根据反流性食管炎内镜诊断分级标准[8]评估手术效果及复发情况,痊愈为胃镜复查无反流性食管炎或为0级,好转为反流性食管炎级别降低。合并食管裂孔疝的患者术后1、6个月复查上消化道钡餐观察有无复发、梗阻等。
2 结果
见表1。手术时间85~225 min,平均117 min。术中出血量30~200 ml,平均70 ml,无输血。1例因术中游离胃底撕裂脾被膜出血200 ml,经压迫止血。无中转开腹及死亡,无严重并发症。腹腔引流管术后1~3 d无引流物后拔除。术后住院时间4~8 d,平均7 d。4例Nissen术后1例出现进食后哽咽感,1个月后自行缓解;19例Toupet术后均未出现吞咽困难。15例术后3个月复查胃镜,痊愈11例(73.3%),好转4例(26.7%);17例术后6个月复查胃镜,痊愈14例(82.4%),好转3例(17.6%)。随访1~24个月,平均14个月,其中15例>12个月,21例治愈,临床症状完全消失,不再需要服药治疗;2例缓解,术后6个月内又出现轻度反流症状,间断服用抑酸药物可控制。18例食管裂孔疝术后1个月复查上消化道造影,显示食管裂孔疝消失,食管下段排空良好,术后6个月18例复查均未见复发及梗阻。2例术前呕血黑便者术后出血停止。17例术后3个月体重下降5~10 kg,BMI下降2.1~3.2,平均下降2.6,其中12例BMI<25.0。
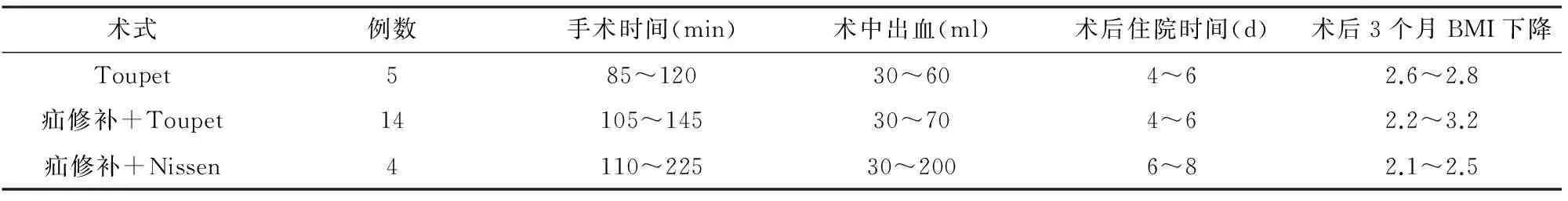
表1 手术结果
3 讨论
超重和GERD在世界范围内患病率皆呈上升趋势,尤其是西方国家;随着饮食的西化及生活方式的改变,亚洲地区GERD患病率亦有升高[11]。越来越多的研究提示,肥胖是GERD发生的重要因素,El-Serag等[12]研究表明,超重及肥胖是GERD症状独立危险因素,肥胖患者有GERD症状或食管裂孔疝的数量是正常体重患者的2.5倍,且较高的BMI与反流症状的严重程度及发生频率有相关性[13]。超重者容易发生GERD主要与下列因素有关:①胃内压及胃食管压力梯度与BMI的增加水平强相关,促使胃内容物向食管反流[14];② DeMeester积分随着BMI的增加而增高,而下食管括约肌压力下降[11];③肥胖者下食管括约肌一过性松弛频率增加。有资料显示,在食管酸暴露上,超重者在大多数时间段包括下午、夜间及24 h食管内平均pH值较正常人明显下降,提示在肥胖前阶段(即超重阶段)即可能存在下食管括约肌功能障碍,导致酸暴露异常[15];④超重及肥胖患者对酸的敏感程度较正常体重者高[16];⑤也有人认为腹型肥胖患者因为内脏脂肪具有代谢活性,可产生许多细胞因子如白介素6及肿瘤坏死因子(TNF)等,从而影响胃食管的动力,可能与胃食管反流疾病的发生有关。
传统的手术方法为经胸或经腹,缺点较多。经胸手术胸部切口较大,对心肺干扰重,麻醉要求双腔气管插管及单肺通气,实施胃底折叠术需要在膈肌上切开10 cm才能完成离断胃短血管的处理,膈肌的损伤对呼吸功能影响大。经腹手术虽然对心肺干扰较小,但手术操作空间小,暴露困难。随着腹腔镜技术的不断发展与完善,腹腔镜食管裂孔疝修补和胃底折叠术可在狭小间隙内操作,只需重建,不需切除且无需取标本,故而迅速成为GERD的首选手术方式[17,18]。同时,超重及肥胖人群因其腹壁脂肪较厚且血运不佳、常合并糖尿病等特点,开腹手术存在术野显露不佳,操作难度大,切口大、易感染等问题[19],因此超重及肥胖的GERD患者更适宜行腹腔镜手术。
超重患者腹腔镜抗反流手术经验总结:①肥胖患者腹壁脂肪显著增厚,用常规气腹针、穿刺针常常难以进入腹腔,可用两布巾钳提起腹壁皮肤,使巾钳呈“八”字形,同时提起筋膜与皮肤,有效地将腹壁提离腹内脏器,缩短气腹针穿刺经过的腹壁长度,必要时可在脐下弧形切开皮肤,分离皮下脂肪,人为减少腹壁厚度后进针,也可使用可视trocar减少穿刺相关并发症。②超重及肥胖患者腹腔内脂肪较多,操作需牵拉网膜,本组1例因脾被膜撕裂导致出血量较多,术中轻柔操作,术者和助手配合默契可减少此类并发症。③术中离断组织时一定要电凝充分,因肥胖患者各种韧带、血管周围脂肪堆积较多,相对短粗,再加之手术空间相对狭小,术中一旦电凝不充分切断时,血管回缩,出血使术野暴露不清,往往止血困难,致中转开腹。对血管丰富部位,可先用双极电凝后再用超声刀切开。另外,肥胖患者脂肪组织较脆,操作应轻柔,特别是止血时,不要过分牵拉组织,否则易扯断组织和血管,增加出血风险。④超重的GERD病人多合并食管裂孔疝,术中须注意,如合并食管裂孔疝应先修补裂孔疝再行胃底折叠术。杨绥冲等[20]报道疝环直径>5 cm者应行无张力疝修补术,使用补片修补,可降低术后复发率。行补片修补术时应注意:选择适当大小补片,减少对补片的破坏,最大限度避免感染;补片要超过疝环边缘2 cm以上,可采用缝合加钉合,使补片固定充分,减少术后复发。
超重患者腹腔镜抗反流手术操作技巧:①肥胖患者多有脂肪肝,肝脏体积较大,肝左外叶往往位于手术操作区,给手术操作带来不便,可用肝叶拉钩协助牵开。②行胃底折叠术时既要保证折叠部固定牢靠,也要防止折叠部过紧术后影响食管运动[21]。行Nissen胃底折叠术时,注意翻转折叠的胃底包绕食管并与食管前壁缝合3~4针,防止折叠部滑脱,折叠部可下滑造成不完全梗阻导致手术失败。同时为防止折叠部过紧,在行Nissen式时,可置入40F以上的软质胃管或食管与胃间隙能容纳一个腹腔镜钳口。对Toupet胃底折叠术,要充分游离胃底,与食管的缝合一定要牢靠,避免胃底单侧或双侧撕脱导致手术失败。
超重患者腹腔镜抗反流手术前及术后应注意的问题:①术前注意筛查合并症,对严重的心血管疾病患者要多学科协助处理,术中严密监测心功能。合并糖尿病者术中要连续监测血糖,防止酮症酸中毒,术后及时调整胰岛素用量。②超重患者多以腹型肥胖为主,腹腔内脂肪较多,形成气腹后腹腔内空间较正常人小,因此术前良好的导泻能减少肠内容物,相对增加腹腔内空间。如肠道准备充分,可将术中气腹压调整到10 mm Hg,以减少腹内压升高对患者心肺功能的影响。③高BMI为引起胃食管反流病的重要因素,患者术后需进行饮食控制,以减少术后复发的可能。
腹腔镜胃底折叠术和食管裂孔疝修补术对超重患者的GERD具有很好的疗效,但仍有许多问题需要进一步研究:①超重和肥胖为引起GERD的重要因素,如术后不进行饮食控制,会不会引起复发率增加?②对BMI>30的肥胖或者病理性肥胖患者,能否同期行胃束带术、十二指肠转位术、Roux-en-Y胃旁路术、腹腔镜袖状胃切除术等减肥手术?
总之,腹腔镜手术对GERD是一种微创、安全、有效的治疗方法。随着治疗经验的积累,手术适应证及手术方式也在不断发展,将让更多的GERD患者生活质量得到极大的改善。本研究因病例数相对较少,无法对不同术式的疗效进行评估,后期仍需进一步研究。
1 Elakkary E,Duffy A,Roberts K,et al.Recent advances in the surgical treatment of achalasia and gastroesophageal reflux disease.J Clin Gastroenterol,2008,42(5):603-609.
2 张 逊.胃食管反流性病外科治疗的进展.中华医学杂志,2005,85(22):1582-1584.
3 El-Serag H,Hill C,Jones R.Systematic review: the epidemiology of gastroesophageal reflux disease in primary care, using the UK General Practice Research Database.Aliment Pharmacol Ther,2009,29(5):470-480.
4 中华人民共和国卫生部疾病控制司.中国成人超重和肥胖症预防控制指南(试行).北京:人民卫生出版社,2006.3-4.
5 Singh M,Gupta N,Lee J,et al.Temporal effects of weight change on gastroesophageal reflux disease (GERD) in obese subjects:a large prospective study.Gastroenterology,2011,140(1):S189-S190.
6 Varela JE,Hinojosa MW,Nguyen NT.Laparoscopic improves perioperative outcomes of antireflux surgery at US academic centers.Am J Surg,2008,196(6):989-993.
7 Kohn GP,Price RR,Demeester SR,et al.Guidelines for the management of hiatal hernia.Surg Endosc,2013. [Epub ahead of print]
8 中华医学会消化内镜学分会.反流性食管炎诊断及治疗指南(2003年).中华消化内镜杂志,2004,21(4):221-222.
9 Jamieson JR,Stein HJ,DeMeester TR,et al.Ambulatory 24-h esophageal pH monitoring: normal values,optimal thresholds,specificity, sensitivity,and reproducibility.Am J Gastroenterol,1992,87(9):1102-1111.
10 王秋生.腹腔镜手术基本原则与操作基本功.临床外科杂志,2009,15(9):586-588.
11 Kouklakis G,Moschos J,Kountouras J,et al.Relationship between obesity and gastroesophageal reflux disease as recorded by 3-hour esophageal pH monitoring.Rom J Gastroenterol,2005,14(2):117-121.
12 El-Serag HB,Garham DY,Satia JA,et al.Obesity is an independent risk factor for GERD symptoms and erosive esophagitis.Am J Gastroenterol,2005,100(6):1243-1250.
13 Nocon M,Labenz J,Jaspersen D,et al.Association of body mass index with heartburn, regurgitationand esophagitis:results of the Progression of Gastroesophageal Reflux Disease study.J Gastroenterol Hepatol,2007,22(11):1728-1731.
14 Wu JC,Mui LM,Cheung CM,et al.Obesity is associated with increased transient lower esophageal sphincter relaxation.Gastroenterology,2007,132(3):883-889.
15 高炳霞,段丽萍,王 琨,等.体质量指数与食管裂孔疝及反流性食管炎关系的研究.中华消化内镜杂志,2011,28(6):316-319.
16 Anand G,Katz PO.Gastroesophageal reflux disease and obesity.Gastroenterol Clin North Am,2010,39(1):39-46.
17 Balci D,Turkcapar AG.Assessment of quality of life after laparoscopic Nissen fundoplication in patients with gastroesophageal reflux disease.World J Surg,2007,31(1):116-121.
18 褚海波,仇 明,潘龙文,等.腹腔镜Nissen胃底折叠术的临床疗效评价.腹腔镜外科杂志,2008,13(4):281-283.
19 Coon D,Gusenoff JA,Kannan N,et al.Body mass and surgical complications in the postbariatric reconstructive patient: analysis of 511 cases.Ann Surg,2009,249(3):397-401.
20 杨绥冲,王 刚,王秋生,等.腹腔镜在治疗胃食管反流病和贲门失迟缓症中的应用.武警医学,2009,20(1):17-20.
21 邰沁文,张金辉,曹 峻,等.腹腔镜胃底折叠术治疗胃食管反流病.中国微创外科杂志,2012,12(11):993-995.
(修回日期:2013-11-16)
(责任编辑:王惠群)
·书讯·
《辛曼泌尿外科手术图解(第3版)》
由中华医学会泌尿外科分会常委、中华医学会泌尿外科分会肾脏移植学组组长、北京医学会泌尿外科分会副主任委员、北京大学第三医院泌尿外科主任马潞林教授主译,全国35家一流医院的泌尿外科专家参与翻译和校审的《辛曼泌尿外科手术图解(第3版)》一书已于2013年9月由北京大学医学出版社出版,ISBN:978-7-5659-0646-6。
Hinman’s Atlas of Urology Surgery, 3rd edition由著名的Joseph A. Smith, Jr教授主编,是美国最畅销的的泌尿外科手术专著之一,被奉为泌尿外科医师学习手术的“圣经”。本书共分二十三部分,170章,扼要说明了每种术式的手术适应证、术前准备、麻醉、体位,重点叙述了手术步骤和具体操作方法。全书文字简练,层次分明,同时运用了大量彩色图例图解、高清临床影像照片和一流泌尿外科专家的手术实时录像对局部解剖和手术步骤加以直观说明,并有专家的手术诀窍介绍,是泌尿外科工作者理想的参考材料。本书16开,215.6万字,共1020页,定价380元,全国各地新华书店经销。
LaparoscopicTreatmentforOverweightPatientswithGastroesophagealRefluxDisease
LiuNing,TaiQinwen,CaoJun,etal.
DepartmentofLiverandLaparoscopicSurgery,TheFirstAffiliatedHospitalofXinjiangMedicalUniversity,Urumqi830054,China
ObjectiveTo explore the effectiveness of laparoscopic surgery in the treatment of overweight patients with gastroesophageal reflux disease (GERD).MethodsFrom January 2008 to January 2013, 23 cases of overweight GERD patients with body mass index (BMI) of 26.1-29.7 underwent laparoscopic treatment. Among them, simple fundoplication was performed in 5 cases (Toupet type), and laparoscopic hiatal hernia repair and gastric folding was performed in 18 cases with hiatal hernia (Nissen type 4 cases, Toupet type 14 cases).ResultsThe operations were successfully performed in all patients. The mean operation time was 117 min (range, 85-225 min), and intraoperative blood loss was 70 ml (range, 30-200 ml). Postoperative hospital stay was 4-8 d (mean, 7 d). There was no conversion to open surgery, no severe postoperative complications or death. Postoperative follow-up of 1-24 months (average, 14 months, including more than 12 months for 15 cases) showed 21 patients were cured and 2 were improved.ConclusionLaparoscopic hiatal hernia repair and fundoplication is an effective procedure for overweight GERD.
Overweight; Gastroesophageal reflux disease; Laparoscope; Fundoplication
R655.4
:A
:1009-6604(2014)02-0160-04
10.3969/j.issn.1009-6604.2014.02.022
2013-10-10)
*通讯作者,E-mail:zhangjinhui2001@sina.cn

