神经节苷脂联合纳络酮治疗急性重型颅脑损伤60例疗效观察
赵军会 山西省泽州县人民医院神经外科 048000
急性重症颅脑损伤是神经外科常见的危重疾病,患者死亡率高,脑组织缺血、缺氧等导致的继发性脑损伤是影响患者预后的重要原因[1]。如何在早期尽可能地保护受损的神经细胞,促进患者神经功能恢复,已成为近年的研究热点,笔者就我院诊治的急性重型颅脑损伤患者早期应用神经节苷脂和纳络酮联合治疗,取得了较好的临床效果,现将结果报道如下。
1 资料与方法
1.1 一般资料 选择2011年7月-2013年7月间我院神经外科收治的重型颅脑损伤患者120例,所有患者入院时GCS评分均低于8分,所有患者均有明确的外伤史,并经急诊颅脑CT确诊,外伤至入院时间<24h,无严重复合伤。伴有血液系统疾患、急性炎症、严重肝肾功能不全、精神系统疾患者不在纳入范围中。随机分为两组,观察组60例,男43例,女17例;年龄14~70岁,平均年龄(32.71±11.45)岁;格拉斯哥昏迷评分(GCS)平均(5.42±1.83)分;脑内血肿13例,硬膜下血肿伴脑挫裂伤18例,硬膜外血肿25例,脑干损伤4例。对照组60例,男46例,女14例;年龄19~74岁,平均年龄(34.36±15.65)岁;格拉斯哥昏迷评分(GCS)平均(5.25±1.68)分;脑内血肿12例,硬膜下血肿伴脑挫裂伤20例,硬膜外血肿25例,脑干损伤3例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 对照组患者给予急性重型颅脑损伤常规治疗,根据临床症状分别予以手术和非手术治疗,并进行脱水、解痉、抗感染、扩血管等辅助治疗,同时给予适量的神经营养药物。对伴有水和电解质紊乱的患者及时给予纠正,同时做好肾衰竭、上消化道出血等并发症的预防及治疗[2]。观察组患者在对照组基础上,早期应用纳洛酮和神经节苷脂。入院后静推4mg纳洛酮后,通过输液泵24h持续静滴纳洛酮,每日剂量为0.3mg/kg,3d后每日剂量改为0.2mg/kg,1周后每日剂量改为0.1mg/kg,维持至14d停药;入院后静滴100mg神经节苷脂,1次/d,连续静滴7d后,每日剂量改为40mg,共治疗14d。
1.3 观察指标 观察和比较两组患者的临床疗效、清醒时间、日常生活能力(ADL)评分及神经功能缺损程度评分。根据GCS预后评分标准对临床疗效进行判定[3],(1)治愈:苏醒,症状和体征消失,生活自理;(2)显效:苏醒,症状和体征明显好转,生活基本自理,但存在功能障碍;(3)有效:苏醒,症状和体征有所好转,生活不能自理;(4)无效:意识不清,症状和体征没有变化,甚至加重。总有效率=(治愈+显效+有效)/总病例数×100%。采用Barthel指数对日常生活能力(ADL)进行评定:极严重0~20分,严重25~45分,中度50~70分,轻度75~95分,正常100分,评分越高,表示生活能力越强[4];神经功能缺损程度以美国国立卫生研究院卒中量表(NIHSS)进行评定,NIHSS评分:轻度0~15分,中度16~30分,重度31~45分[5]。
1.4 统计学方法 所有数据采用SPSS13.0统计学软件进行分析和处理,计量资料以均数±标准差()表示,组间比较采用t检验,计数资料率的比较采用卡方检验,以P<0.05视为差异有统计学意义。
2 结果
2.1 两组患者的临床疗效比较 观察组与对照组比较,观察组的总有效率明显提高,差异有统计学意义(χ2=5.63,P<0.05),见表1。
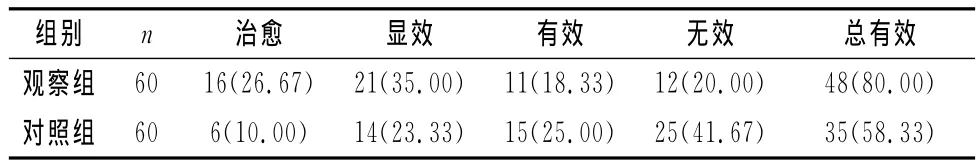
表1 两组患者临床疗效比较〔n(%)〕
2.2 两组患者的苏醒时间比较 观察组患者的清醒时间为(12.5±3.5)d,对照组为(19.5±4.7)d,与对照组比较,观察组清醒时间明显缩短,差异有统计学意义(t=2.85,P<0.05)。
2.3 两组治疗后ADL评分比较 观察组患者治疗后的ADL评分为(69.5±16.5)分,对照组为(51.6±11.4)分,与对照组比较,观察组ADL评分明显升高,差异有统计学意义(t=2.67,P<0.05)。
2.4 两组治疗前、后神经功能缺失评分比较 观察组患者治疗后的 NIHSS评分为(9.15±1.86)分,对照组为(12.05±2.16),与对照组比较,观察组明显低于对照组,差异有统计学意义(t=4.59,P<0.05)。
3 讨论
急性重型颅脑损伤可导致脑组织缺血缺氧,三磷酸腺苷(ATP)生成减少,引起神经细胞内外离子梯度的改变及细胞内酸中毒,引发神经细胞变性坏死。同时机体在严重应激状态下释放大量的内源性阿片肽以及活性氧自由基,继而出现脑灌注压下降、血流动力学变化、组织缺氧缺血、呼吸抑制、意识障碍等广泛性病理改变,导致继发性脑损伤[6],患者在急性期和康复期均可出现智力、记忆等认知功能障碍,严重影响生活质量。因此,在治疗中如何改善严重应激对机体产生的氧化应激损伤,有效控制大量释放的内源性阿片肽、活性氧自由基,减少神经细胞的死亡及尽早恢复神经功能成为影响治疗和预后的关键,也是临床研究的重要课题。
神经节苷脂是从神经节细胞分离的一种酸性鞘糖脂,主要包括神经酰胺、硫酸鞘糖脂、唾液酸残基等,并通过糖苷键连接而成,相关研究证实:神经节苷脂对细胞的生长和分化具有促进作用,通过促进神经轴突的生长、突触的形成来完成神经再生,并恢复神经的支配功能,从而实现对细胞膜的保护作用,恢复细胞膜上各种酶的活性[7]。医学研究证实:予以颅脑损伤患者神经节苷脂,药物能够透过血脑屏障作用于脑组织,增加ATP的合成量,从而增强细胞膜的稳定性,改善缺损神经的能量代谢,及时地纠正离子的失衡,最终实现减轻神经细胞水肿的目的,同时还能促进神经细胞再生,促使损伤的中枢神经系统功能恢复,达到治疗颅脑损伤的目的[8]。纳洛酮作为人工合成的非特异性阿片受体,通过拮抗阿片受体,反馈性抑制下丘脑-垂体分泌内源性阿片肽,从而有效抑制内源性阿片肽引发的继发性脑损伤,同时,纳洛酮直接作用于神经细胞,抑制蛋白水解、稳定溶酶体膜、抑制脂质过氧化以及稳定细胞膜对钙离子的通透性,抑制兴奋性氨基酸等机制,发挥对脑细胞的保护作用[9]。
本文结果显示:观察组治疗临床总有效率80.00%,明显高于对照组的58.33%,差异具有统计学意义(P<0.05);与对照组相比,观察组清醒时间明显缩短,治疗后ADL评分明显升高,神经功能缺失评分明显降低,差异均具有统计学意义(P<0.05)。由此可见,对于急性重型颅脑损伤患者,在常规治疗基础上给予神经节苷脂联合纳络酮,能够明显促进患者神经功能的恢复,降低致残率及致死率,改善患者预后,提高生活质量,值得临床推广。
[1]李俊,刘红朝,张刚利,等.重型颅脑损伤患者血清NSE检测及其临床意义〔J〕.华中科技大学学报:医学版,2011,40(2):225-228.
[2]韦庆锋.早期应用盐酸纳洛酮联合神经节苷脂治疗重型颅脑损伤38例临床观察〔J〕.中国医药指南,2011,21(9):95-96.
[3]粱志忠,黄志雄,林启明,等.早期大剂量纳络酮治疗重症颅脑损伤的临床观察〔J〕.中华神经医学杂志,2007,5(2):197-200.
[4]Ichikawa N,Iwabuchi K,Kurihara H,et al.Binding of laminin-l to monosialoganglioside GM1in lipid rafts is crucial for neurite outgrowth〔J〕.Journal of Cell Science,2009,122(2):289-299.
[5]Lyden P,Raman R,Liu L,et al.NIHSS training and certification using a new digital video disk is reliable〔J〕.Stroke,2005,35(11):2446.
[6]何祥英,文国强,陈涛,等.依达拉奉联合纳洛酮治疗急性脑梗死20例疗效观察〔J〕.海南医学,2011,22(18):20-22.
[7]胡新华,邢鸣,张岩松,等.神经节苷脂在急性重症颅脑损伤患者的治疗效果观察〔J〕.临床神经外科杂志,2009,5(2):79-80.
[8]邵永强.神经节苷脂在急性脑出血治疗中的应用〔J〕.当代医学,2011,17(6):116.
[9]Santos O,Arnebrant T.Silica supported phospholipid layers doped with GM1:A comparison between different methods〔J〕.Journal of Colloid and Interface Science,2009,329(2):213-221.

