保守治疗肱骨近端外科颈骨折一例及文献回顾
吴晓明 蔡伟平 汪方 高堪达 王秋根
·病例报告·
保守治疗肱骨近端外科颈骨折一例及文献回顾
吴晓明 蔡伟平 汪方 高堪达 王秋根
肱骨近端骨折是常见的老年性骨质疏松性骨折,发生率仅次于髋关节骨折和腕关节骨折[1]。国内文献报道肱骨近端骨折占全身骨折的2.5%[2],国外报道为4%~5%,占肩胛带骨折80%左右[3]。随着人口老龄化,有学者预计至2030年发病人数将增加3倍,5%左右的65岁老年女性在其余生将经历肱骨近端骨折[4]。随着发病人群年龄的增高,骨折严重性也随之增加。1970年Neer统计了300例(平均年龄55.6岁)患者,无移位或轻微移位骨折占85%[5],2012年Roux等[2]报道325例(平均年龄70岁)这一比例下降到42%[2]。对无移位或仅有轻微移位的肱骨近端骨折采取保守治疗的疗效确切,移位的肱骨近端骨折通常需要接受手术治疗,然而如果患者不能耐受或者不愿接受手术治疗,能否通过保守治疗的方法尽可能的恢复患肩功能?通过对1例移位的肱骨近端外科颈骨折(AO 11-A3)保守治疗过程的分析,并结合文献复习来探讨保守治疗在肱骨近端骨折治疗中的作用。
患者男性,73岁,入院前2h在家洗浴时滑倒,自感左肩部疼痛,活动受限,于2013年6月30日就诊于上海市急救创伤中心。查体:左肩关节肿胀,皮下淤血,左肱骨近端压痛阳性,左肩关节主动和被动活动障碍。左上肢感觉正常,左腕和左手运动自如,腕部可触及桡动脉和尺动脉搏动,左手指末梢循环良好。X线检查:左肱骨近端外科颈骨折(图1)。入院诊断:左肱骨近端外科颈骨折。入院后做3D-CT检查:左肱骨近端骨折,肱骨头内翻,后倾;肱骨干断端向上移位(图2A、B)。肱骨近端骨折分型:Neer分型两部分外科颈骨折伴移位,AO分型:AO 11-A3。向患者解释病情并交代不同治疗方法的优缺点:移位明显的肱骨近端外科颈骨折有行切开复位内固定手术的指证。通过手术治疗可以恢复正常的肩关节解剖关系,借助锁定钢板或髓内钉固定骨折断端后,能早期进行肩关节的活动,避免保守治疗长期固定带来的肩关节僵硬。伤前患者能够生活自理,回顾性EQ-5D评分:0.87,然而患者既往有冠心病病史,根据入院后检查结果ASA评分为3分,围手术期风险大;更主要的是骨质疏松性肱骨近端骨折内固定术后并发症发生率高,并发症的出现意味着可能需要接受再次手术。患者也可以选择保守治疗,保守治疗周期长,疗效因人而异,一般而言移位的肱骨近端骨折通过保守治疗可以达到骨折畸形愈合,但是肩关节会残留有功能障碍,表现为程度不同的疼痛,患肩活动范围减少,肌力减弱。患者选择保守治疗并出院。出院前被告知需要多次来门诊随访,门诊随访目的:(1)了解骨折愈合情况;(2)根据骨折愈合的进展,进行相应的康复训练指导。

图1 2013年6月30日,X线片示左肱骨近端外科颈骨折
出院后,予以患肩腕颈带固定。鼓励患者手、腕关节的主动活动。患者在伤后一周内因肩部疼痛,难以平卧就寝,采用冷敷和非甾体抗炎药(nonsteroidal ant-iinflammatory drugs,NASIDs)类镇痛药只能部分减轻骨折端疼痛,一周后疼痛程度有所缓解。7月11日(伤后2周)第一次门诊随访,摄片:肱骨头处于内翻和后倾状态(图3A﹑B)。嘱咐患者继续固定。7月25日(伤后近4周)第二次门诊随访:患者诉左侧肩关节疼痛基本缓解,仅在尝试上举肩关节感觉疼痛,夜间痛在两周左右明显缓解,可以平卧。查体:患肩肿胀减轻,皮下淤血消失,活动肱骨远端时,可以发现肱骨近端和远端之间的异常活动消失。X线摄片:AP位;肱骨头与肱骨干之间侧方移位无明显变化,肱骨头内翻移位加大,与肱骨干之间互相嵌插程度加大(图4)。嘱咐患者继续腕颈带悬吊患肩,可以进行肩关节前后和左右向的钟摆运动,这样的运动应每天进行多次,活动的次数根据患者疼痛程度自我调整。8月8日(伤后近6周)第三次门诊随访:患者诉在进行钟摆样运动时无不适。查体:左肩主动上举40°左右,被动上举60°左右,外旋10°,内旋至骶髂关节水平。摄片:肱骨近端内侧和前侧骨折线模糊,局部骨痂开始形成(图5A﹑B)。嘱咐患者可以:(1)去除腕颈带;(2)进行俯身钟摆样运动;(3)通过健侧上肢带动患肩上举;(4)仰卧位进行被动的肩关节内外旋运动。患者在伤后第8、10、12、20周多次随访,随访时发现患肩功能逐步恢复,肩关节摄片:骨折端无移位,局部骨痂形成,骨折线模糊(图6A﹑B)。此阶段康复治疗的侧重在于逐渐增加被动活动范围,可尝试轻微的日常活动;并过度到以恢复肌力和日常活动为主的锻炼。2014年1月2日随访:肩关节仅在劳累后轻微疼痛;患者能完成吃饭、洗澡、如厕等日常生活动作;左肩关节活动范围(图7A~D)前屈:150°,外展:120°,外旋:30°,内旋:T10平面;肩关节外展90°,在肩胛骨平面测量肌力并与健侧比较:40%。Constant评分:75分(疼痛:10分;日常生活活动:16分;活动范围:34分,肌力:15分)。EQ-5D评分:0.82分。患者对目前的肩关节功能恢复程度表示满意。

图2 2013年6月30日,3D-CT检查,入院诊断左肱骨近端骨折,肱骨头内翻、后倾(图A),肱骨干断端向上移位(图B)

图3 2013年7月11日(伤后2周),第一次随访,X线片示肱骨头处于内翻(图A)和后倾(图B)状态
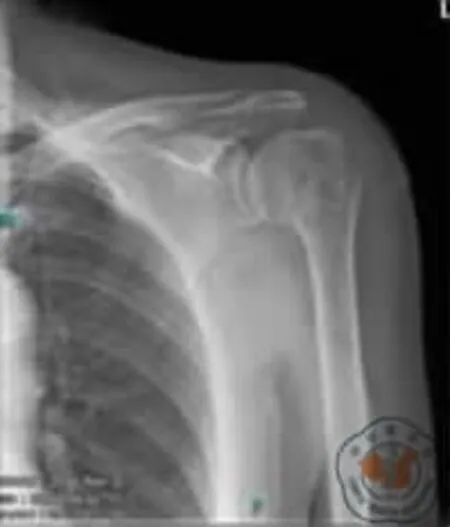
图4 2013年7月25日(伤后4周),第二次随访,X线片示肱骨头与肱骨干之间侧方移位无明显变化,肱骨头内翻移位加大,与肱骨干之间互相嵌插程度加大

图5 2013年8月8日(伤后近6周),第三次随访,X线片示肱骨近端内侧和前侧骨折线模糊(图A),局部骨痂开始形成(图B)
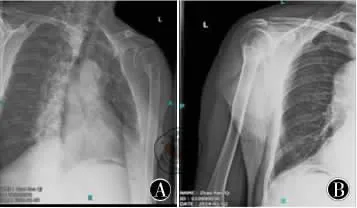
图6 伤后6、8、10、12、20周多次随访,X线片示骨折端无移位,局部骨痂形成(图A),骨折线模糊(图B)

图7 2014年1月2日随访,患者左关节活动范围,前屈150°(图A),外展120°(图B),外旋30°(图C),内旋T10平面、肩关节外展90°(图D)
一、肱骨近端外科颈骨折治疗
随着人口的老年化,肱骨近端骨折的发生率和骨折的严重性均呈上升的趋势[3-4]。肱骨近端骨折的患者在受伤前往往能生活自理,骨折后若不予以恰当的治疗将严重影响患者的生活自理能力。如何治疗老年性肱骨近端骨折的患者,恢复患肩功能是我们面临的亟需解决的问题。保守治疗对无移位或轻微移位的肱骨近端骨折疗效确切[6-9]。对于肱骨近端外科颈骨折,如果肱骨头和肱骨干之间的移位超过肱骨骨干直径的一半或断端间无接触[10]需要手术治疗。该例患者入院后3D-CT显示肱骨干和肱骨头完全分离符合手术治疗的要求(图2)。然而老年患者在治疗上的特殊性使得“手术治疗移位的肱骨近端骨折”至今仍缺乏共识。老年患者的特殊性体现在:(1)伴随的内科疾病增加了围手术期的风险。Neuhaus根据美国 NHDS(national hospital discharge survey,NHDS)提供的数据,发现老年肱骨近端骨折患者(年龄>65岁)在住院期间出现不良反应的总体发生率是21%,不良反应发生与是否接受手术有关。住院期间的病死率是1.8%,肱骨近端骨折可以作为伴有恶性肿瘤、肾功能衰竭或肺炎患者的临终危象表现之一。从医疗的安全性考虑,作者认为对那些年老体弱,手术耐受性差的患者,保守治疗可能是更为明智的选择[11]。(2)骨质疏松性增加了内固定失败的风险。近年来随着手术技术改进和内固定器材发展(如锁定钢板),对老年性肱骨近端骨折采取手术治疗的方式有扩大趋势,然而大量的临床研究发现:手术治疗老年性肱骨近端骨折并发症发生率较高。不稳定性肱骨近端骨折倾向于在肱骨头内翻位畸形愈合的难题(不可控制的内翻移位,uncontrolled setting)[12]没有通过锁定钢板的使用得当解决[10],尤其当内皮质粉碎性骨折,复位内侧距复位欠佳[13]。(3)老年患者神经肌肉协调性差,难以配合进行术后康复,所以治疗疗效要差与年轻患者。(4)现有的比较研究表明:手术治疗在诸多方面与保守治疗相比并无明显优势[14-15]。对老年体弱不能耐受手术或不愿接受手术治疗的患者,保守治疗不失为一项理性的可供选择的方法。
二、肱骨近端外科颈骨折的保守治疗
(一)保守治疗总体疗效
1.轻微移位肱骨近端骨折的保守治疗疗效:Koval等[6]报道保守治疗104例肱骨近端一部分骨折患者(平均年龄63岁)1年随访临床结果。所有骨折均获得愈合,90%患者无或仅有轻微疼痛。根据作者自己设立的功能评分标准,好或优的比例占77%,一般占13%,差仅为10%,而获得差的患者中一半左右曾遭受二次创伤。Keser等[7]报道了相似治疗结果,27例轻微移位骨折患者经保守治疗后获得完全愈合,Constant肩关节功能评分均值81分,但其中26例患者肩关节外展范围与健侧相比有不同程度下降。Tejwani等[8]观察67例肱骨近端一部分骨折经保守治疗的疗效,均获得骨折愈合,患肩的的内旋和前屈功能与健侧肩相似,但是外旋范围较健侧肩平均缺失7.6°,患肩 ASES评分:93.7分,与基线值(99.1分)相比无显著差异;54例病例获得1年以上随访患者36项简易健康调查表(SF-36)评分:87.8分,与基线值(89分)相比也无显著差异。Bahrs等[9]经前瞻性研究观察66例(平均年龄59岁)轻微移位肱骨近端骨折患者经保守治疗的疗效,所有骨折均获得骨性愈合,51个月后患肩平均Constant评分:89分。
2.移位肱骨近端外科颈骨折的保守治疗疗效:通过手术治疗恢复原有的解剖关系,并且可以早期进行康复锻炼,手术治疗肱骨近端骨折的临床疗效要优于保守治疗。然而临床研究发现对于肱骨近端外科颈骨折而言,肩关节功能的恢复程度并未通过手术治疗得到明显改善。Court-Brown等[16]对131例肱骨近端外科颈骨折老年患者(平均年龄:女性73岁,男性69岁)进行了随访,发现在移位大于肱骨干直径66%的患者中,手术与保守治疗的疗效相当。Hauschild等[14]对使用锁定型钢板或髓内钉治疗的手术组患者与保守治疗组患者进行了比较,结果发现手术治疗组仅在早期临床疗效优于保守治疗组,一年后临床随访发现两种不同治疗方法的疗效无任何区别。作者认为保守治疗是针对这类骨折有效的治疗方法,手术应限于年轻患者或伴有对侧上肢功能障碍的患者。
相反,如果在治疗过程中出现复位丢失,导致肱骨头内翻畸形,对应于不同的治疗方法其产生后果各不相同:接受锁定钢板固定的患者,术后出现复位丢失,颈干角变小在15°左右,就有锁定螺钉穿出肱骨头及钢板与肩峰发生撞击的可能,甚至需要接受再次手术取出内固定钢板。而肱骨头内翻畸形对于接受保守治疗的老年患者肩关节功能的恢复影响并不明显[14]。有研究发现肱骨头需要内翻达55°才会影响肩关节功能[16]。
(二)保守治疗中存在的若干问题
保守治疗绝不意味着放弃治疗或在治疗时的无所作为。保守治疗目标是缓解疼痛和尽早恢复关节的活动度和力量。治疗过程应循序渐进,分阶段、有侧重的康复训练计划的原则[1718]:(1)先静后动,先被动运动,后主动运动;(2)先恢复关节的活动范围再增加患侧肢体的肌肉力量。治疗方法早期以制动、控制疼痛为主;中期逐渐恢复被动活动度,增加被动活动范围,可尝试轻微的日常活动;后期则以恢复肌力和日常活动为主。然而迄今针对肱骨近端骨折保守治疗的具体的方法尚无共识。临床调查研究显示对肱骨近端骨折如何进行保守治疗充满争议[17],体现在:(1)是否需要对骨折进行固定;(2)固定方法;(3)固定体位(内旋位固定还是中立位固定);(4)固定时间及(5)康复治疗方式(“自我教育”还是专业的康复治疗)等方面。其中最具争议的问题是对肱骨近端骨折进行固定的合理时间为多久。对肱骨近端骨折进行固定的目的在于缓解疼痛,也有利于骨折愈合。但是长时间固定肩关节会造成肩关节囊的挛缩,导致肩关节黏连和僵硬,影响肩关节功能的恢复。上述在英国进行的调查结论显示:大多数英国医生仍遵循传统的保守治疗方法即先行固定3周或更长时间,然后建议患者进行专业的康复治疗[17]。然而有研究结论提示缩短固定时间可能更有利于患者的恢复。Lefevre-Colau等[19]对术后何时开始功能锻炼作了研究,通过与传统固定3周再开始锻炼的方式相比,早期锻炼(伤后72h内)无论在缓解疼痛还是改善关节功能方面,均具有显著优势。Hodgson等[18]也支持早期锻炼的观点,认为早期锻炼使功能恢复更快,1年后即能获得最佳肩关节功能,而传统制动3周患者至少需要2年以上时间才能恢复患肩的最大功能。
在对本例患者进行保守治疗过程中,我们采用Hodgson介绍的“循序渐进,分阶段、有侧重的康复训练的方法[18],但是在肩关节固定的时间长度上有所变化。我们对患者的绝对固定时间为3周左右,3周后是否开始进行康复锻炼由随访时临床检查和摄片结果决定。虽然患者术后1个月左右随访摄片骨折端尚无明显骨痂形成,但是与两周左右的摄片结果相比较(图3﹑4)肱骨头与肱骨干之间互相嵌插程度加大,临床查体骨折端无异常活动,所以我们建议患者可以进行前后向的钟摆样活动,但是仍需要腕颈带保护。在伤后六周骨折端骨痂形成后(图5)才建议患者进行俯身钟摆样运动和肩关节被动伸展活动。通过这样的动静结合,循序渐进的治疗方法,患者的肩关节的活动范围在伤后6个月时已接近正常,能满足日常活动的需要。并且我们发现通过简单的腕颈带悬吊固定,借助自身重力的牵引和软组织合页的共同作用,肱骨头与肱骨干之间的前后向移位得到了纠正(图2B,图5B)。
专业的康复治疗和“自我教育”式的康复是目前流行的两种康复模式。专业的康复治疗费用高昂,一项来自挪威的报道[20]提示,总费用平均可达21 878欧元,不亚于手术治疗的总费用(23 953欧元)。“自我教育”式的康复模式比较适合我国国情,但是需要医患之间互相信赖和患者良好的依从性。
该例随访时间较短,然而考虑到患者的骨折类型和治疗方式,其今后出现肱骨头坏死的可能性小;并且患肩功能可能会得到进一步改善,所以我们认为6个月的随访时间对该患者是合适的。与Court Brown报道的情况类似[21],与健侧相比,今后患侧肩关节最终的活动范围有所减少,患肩的肌力有所下降,但是这些缺陷并不妨碍患者完成日常生活的基本动作和生活自理能力。
如何客观地评价肱骨近端骨折保守治疗疗效以便更为全面的反映局部骨折对全身健康和生活质量的影响值得商榷。该例患者6个月随访时发现使用客观的评分方法评分值较低而患者自我评价满意度高的相矛盾的现象。Constant评分:75分,临床疗效评价为:可。评分值较低的原因在于患者活动后的轻微疼痛(疼痛评分:10/15);肩关节活动范围下降(活动范围:34/40)和肌力减退(肌力:15/25)。然而完成日常生活运动并不需要患侧肩关节恢复到与健侧相比无异的活动范围和肌力,所以患者日常生活能力评分较高(16/20),与EQ-5D评分值高相符。该患者仅要求通过保守治疗能达到生活自理能力的恢复。从这点出发,患者对治疗的效果满意。
肱骨近端骨折治疗需要高度“个体化”,应当综合权衡患者的生理年龄、伴随疾病、骨骼质量和骨折形态,以及对治疗疗效期待值和对手术治疗风险的承受能力等因素后,再做出具体的治疗方案。作为临床骨科医生,今后亟需开展的工作为:(1)开展肱骨近端骨折保守治疗与手术治疗(包括锁定钢板、髓内钉和关节置换)之间的大样本随机对照试验研究,给予保守治疗一个科学的定位;(2)建立保守治疗的规范和评价体系。
[1] Lauritzen JB,Schwarz P,Lund B,et al.Changing incidence and residual lifetime risk of common osteoporosis-related fractures.Osteoporos Int,1993,3(3):127-132.
[2] 丁国庆,李晓林.老年肱骨近端骨折治疗进展[J].国际骨科学杂志,2011,32(6):372-374,383.
[3] Roux A,Decroocq L,El Batti S,et al.Epidemiology of proximal humerus fractures managed in a trauma center[J].Orthop Traumatol Surg Res,2012,98(6):715-719.
[4] Palvanen M,Kannus P,Niemi S,et al.Update in the epidemiology of proximal humeral fractures[J].Clin Orthop Relat Res,2006,442:87-92.
[5] Neer CS 2nd.Displaced proximal humeral fractures.l.Classification and evaluation[J].J Bone Joint Surg Am,1970,52(6):1077-1089.
[6] Koval KJ,Gallagher MA,Marsicano JG,et al.Functional outcome after minimally displaced fractures of the proximal part of the humerus[J].J Bone Joint Surg Am,1997,79(2):203-207.
[8] Tejwani NC,Liporace F,Walsh M,et al.Functional outcome following one-part proximal humeral fractures:aprospective study[J].J Shoulder Elbow Surg,2008,17(2):216-219.
[9] Bahrs C,Rolauffs B,Dietz K,et al.Clinical and radiological evaluation of minimally displaced proximal humeral fractures[J].Arch Orthop Trauma Surg,2010,130(5):673-679.
[10] Olerud P,Ahrengart L,S?derqvist A,et al.Quality of Life and functional outcome after a 2-part proximal humeral fracture:aprospective cohort study on 50patients treated with a locking plate[J].J Shoulder Elbow Surg,2010,19(6):814-822.
[11] Neuhaus V,Bot AG,Swellengrebel CH,et al.Treatment choice affects inpatient adverse events and mortality in older aged inpatients with an isolated fracture of the proximal humerus.J shoulder elbow Surg[J].2013,14.[Epub ahead of print]
[12] Owsley KC,Gorczyca JT.Fracture displacement and Screw Cutout after open reduction and locked plate fixation of proximal humeral Fractures[J].J Bone Joint Surg Am,2008,90(2):233-240.
[13] Sproul RC,Iyengar JJ,Devcic Z,et al.A systematic review of locking plate fixation of proximal humerus fractures[J].Injury,2011,42(4):408-413.
[14] Hauschild O,Konrad G,Audige L,et al.Operative versus nonoperative treatment for twopart surgical neck fractures of the proximal humerus[J].Arch Orthop Trauma Surg,2013,133(10):1385-1393.
[15] Sanders RJ,Thissen LG,Teepen JC,et al.Locking plate versus nonsurgical treatment for proximal humeral fractures:better midterm outcome with nonsurgical treatment[J].J Shoulder Elbow Surg,2011,20(7):1118-1124.
[16] Court-Brown CM,Garg A,McQueen MM,et al.The translated two-part fracture of the proximal humerus.Epidemiology and outcome in the older patient[J].J Bone Joint Surg Br,2001,83(6):799-804.
[17] Hodgson S.Proximal humerus fracture rehabilitation[J].Clin Orthop Relat Res,2006,442:131-138.
[18] Hodgson SA,Mawson SJ,Saxton JM,et al.Rehabilitation of two-part fractures of the neck of the humerus(two-year follow-up)[J].J Shoulder Elbow Surg,2007,16(2):143-145.
[19] Lefevre-Colau MM,Babinet A,Fayad F,et al.Immediate mobilization compared with conventional immobilization for the impacted nonoperatively treated proximal humeral fracture.A randomized controlled trial[J].J Bone Joint Surg Am,2007,89(12):2582-2590.
[20] Fjalestad T,Hole M,Jrgensen JJ,et al.Health and cost Consequences of surgical versus conservative treatment for a comminuted proximal humeral fracture in elderly patients[J].Injury,2010,41(6):599-605.
[21] Court-Brown CM,Cattermole H,Mcqueen MM.Impacted valgus fractures(B1.1)of the proximal humerus.The results of non-operative treatment[J].J Bone Joint Surg Br,2002,84(4):504-508.
2014-01-21)
(本文编辑:刘扬)
10.3877/cma.j.issn.2095-5790.2014.01.009
201620 上海交通大学附属第一人民医院创伤骨科上海市急救创伤中心(吴晓明、汪方、高堪达、王秋根);上海市青浦区中医医院(蔡伟平)
王秋根,Email:wangqiugen@126.com
吴晓明,蔡伟平,汪方,等.保守治疗肱骨近端外科颈骨折1例及文献回顾[J/CD].中华肩肘外科电子杂志,2014,2(1):45-49.

