生殖道感染与宫颈癌前病变及宫颈癌的相关性分析
张艳青
(长沙市妇幼保健院,湖南 长沙 410007)
生殖道感染与宫颈癌前病变及宫颈癌的相关性分析
张艳青
(长沙市妇幼保健院,湖南 长沙 410007)
目的分析生殖道感染与宫颈癌前病变及宫颈癌的相关性。方法选取我院2011年1月至2013年11月收治的宫颈癌前病变及宫颈癌患者252例作为观察组,抽取同期体检人员320例作为对照组,对所有观察组及对照组人员进行人乳头瘤病毒(HPV)、支原体(UU)、衣原体(CT)、白带常规(滴虫、假丝酵母菌、BV)检测,对生殖道感染与宫颈癌前病变及宫颈癌相关性进行评价分析。结果与对照组相比,观察组HPV感染检出率明显升高,差异具有显著性(P<0.05);观察组CT、UU感染检出率高于对照组,差异具有显著性(P<0.05);观察组滴虫、假丝酵母菌、BV感染检出率高于对照组,差异具有显著性(P<0.05)。结论生殖道HPV、CT、UU、滴虫、假丝酵母菌、BV感染与宫颈癌及宫颈癌前病变存在显著相关性。
生殖道感染;宫颈癌前病变;宫颈癌;相关性;分析
生殖道感染(RTI)是一种常见的妇科疾病,包括生殖道HPV、支原体、衣原体、滴虫、假丝酵母菌等感染。近年来,宫颈癌前病变及宫颈癌发病率呈逐年增加的趋势,为了探讨生殖道感染与宫颈癌前病变及宫颈癌的相关性,我们将2011年1月至2013年11月收治我院的252例宫颈癌前病变及宫颈癌患者与320例体检人员进行对比分析,报道如下。
1 资料与方法
1.1 一般资料:以我院2011年1月至2013年11月收治的宫颈癌前病变及宫颈癌患者252例为观察组,均经过阴道镜检查、TCT筛查和宫颈活检确诊,年龄22~78岁,平均年龄为(38.11±6.29)岁,分娩次数在1~3次,平均为(1.38±0.26)次;抽取同期体检人员320例为对照组,年龄21~56岁,平均年龄为(36.39±6.50)岁,分娩次数在1~4次,平均为(1.40±0.21)次。两组在年龄、分娩次数等一般资料方面无显著差异(P>0.05)。所有研究对象无其他妇科疾病,无严重内外科疾病及其他合并症。
1.2 检测方法:在取样检测前48 h内避免阴道局部用药和灌洗、避免性行为。①HPV-DNA检测:采用基因导流杂交技术对乳头瘤病毒21型定性检测,试剂由广东凯普生物有限公司生产。将特制的毛刷深入宫颈管,旋转几圈后,将毛刷放入专用的保存液小瓶中送检。②支原体、衣原体检测:采用PCR实时荧光定量检测技术进行检测,试剂由广州达安公司生产。使用无菌棉签伸入宫颈内旋转几圈,停置10 s,标本放入特制小瓶中送检。③滴虫、假丝酵母菌及BV检测:使用窥阴器暴露阴道,用无菌棉签收集阴道分泌物送检。
1.3 统计学方法:采用SPSS16.0软件进行统计学数据分析,计数资料采用χ2检验,P<0.05差异有统计学意义。
2 结 果
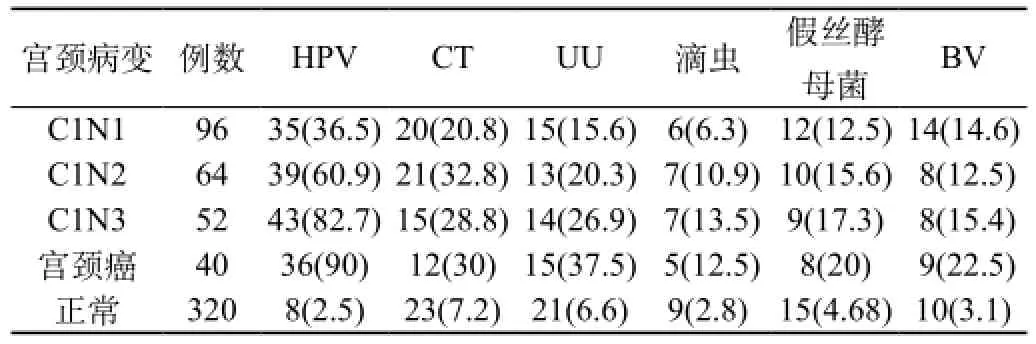
表1 观察组与对照组检测检测结果比较[n(%)]
见表1。与对照组相比,观察组HPV感染检出率呈显著增加的趋势,在CINI、CINII、CINIII、宫颈癌感染检出率分别为36.5%、60.9%、82.7%、90%,具有显著性差异(P<0.05),提示HPV与宫颈病变级别具有显著相关;观察组CT、UU、滴虫、假丝酵母菌、BV感染检出率亦高于对照组,差异具有显著性(P<0.05),提示这些感染也是宫颈癌前病变及宫颈癌的重要影响因素。
3 讨 论
生殖道感染患病率较高,而且发病大多无典型症状,因而就诊比例和合理治疗率均较低。生殖道人乳头瘤病毒(HPV)感染对女性生殖健康造成严重威胁[1],在性活跃的成年人中HPV感染有一定的发生率,虽然大多数能够被自身机体免疫力所消除,但是其中约10%的患者会持续呈现高危感染状态[2]。本研究中宫颈病变患者的HPV感染检出率明显高于正常人群,而且随宫颈病变的严重程度而呈逐步增高的趋势。说明HPV感染与宫颈癌前病变及宫颈癌的发生发展有着密切关系。
CT和UU感染是一种常见的性传播疾病,近年来发生率呈逐年增加的趋势。有研究发现:CT、UU主要侵犯柱状上皮细胞,特别是鳞柱交界处的上皮细胞,病原体侵入宫颈黏膜,导致慢性炎症甚至癌变[3]。而且持续的支原体、衣原体感染可干扰宿主细胞DNA,引起细胞染色体改变,使细胞向恶性转化,支原体来源的一些蛋白能促使肿瘤的发展转移[4]。相关研究还表明,宫颈癌合并HPV感染患者中,CT、UU感染检出率较高[5]。本研究中病变患者CT、UU感染检出率明显高于正常人群,差异具有显著性,提示CT、UU与宫颈癌前病变及宫颈癌具有相关性。
滴虫及假丝酵母菌感染导致局部炎症可降低患者局部免疫力;BV在代谢过程中会产生亚硝酸铵导致癌变,还会增加HPV的易感性[6]。本研究中观察组患者滴虫、假丝酵母菌、BV感染检出率均高于正常人群,差异具有显著性,提示滴虫、假丝酵母菌、BV感染与宫颈癌前病变及宫颈癌密切相关。
总之,生殖道感染与宫颈癌前病变及宫颈癌有着密切关系,而宫颈癌前病变是宫颈癌在演变过程中的重要步骤,控制宫颈癌前病变的发展与转归是降低宫颈癌发病率的关键。因此,加强健康宣教,预防、及时筛查并积极治疗生殖道感染是预防宫颈癌前病变及宫颈癌的重要方法。
[1] 付小玲,薛秀珍.HDAC1、DNMT1、RECK在宫颈癌组织中的表达及其相关性[J].山东医药,2013,53(12):41-43.
[2] 罗眷明,章丽霞,刘钧.HPV16/18及NDRG1在宫颈癌组织中的表达与相关性研究[J].浙江临床医学,2012,14(11):1313-1315.
[3] 李林,丘平,刘久英.支原体、衣原体感染与宫颈癌发生的研究进展[J].广西医学,2006,28(9):1414-1416.
[4] 刘冬瀛,刘先洲,张邵金.支原体与肿瘤关系的研究进展[J].国外医学·肿瘤学分册,2000,27(3):141-143.
[5] 蔡俐琼,杨守华,王泽华,等.早期宫颈癌和癌前病变中微血管密度和微淋巴管密度的相关性研究[J].华中科技大学学报:医学版, 2012,41(5):537-540.
[6] 梁少强,涂青松,卫光宇,等.宫颈癌组织中PPARγ与HIF-1α的表达及相关性研究[J].中国当代医药,2012,19(24):11-12.
R737.33
B
1671-8194(2014)29-0175-02

