胃大部切除术后腹内疝伴急性胰腺炎的外科治疗
林志川,陈谭根,周智,李建国
(福建医科大学附属漳州市医院普外一科,福建漳州 363000)
胃大部切除术后腹内疝伴急性胰腺炎的外科治疗
林志川,陈谭根,周智,李建国
(福建医科大学附属漳州市医院普外一科,福建漳州 363000)
目的探讨胃大部切除术后腹内疝伴急性胰腺炎的外科治疗及预后。方法回顾性分析2000-2011年间福建医科大学附属漳州市医院收治的9例胃大部切除术后腹内疝并发急性胰腺炎的诊治资料。结果9例均为胃大部分切除术后腹内疝,BillrothⅡ式吻合术结肠前吻合5例(55.6%),输入袢均>15 cm;结肠后吻合3例(33.3%);1例为Roux-en-Y吻合(11.1%)。均以急性胰腺炎为首发症状,其中4例死亡,死亡率为44.4% (4/9)。结论胃大部切除术后内疝诊断困难,以急性胰腺炎为首发症状者死亡率高,早期诊断、及时合理手术治疗尤其重要。
胃切除术;内疝;急性胰腺炎;外科治疗
2000-2011年我院有9例经手术探查证实为胃大部切除术后腹内疝,同期行胃大部分切除约1 200例,发生率为0.75%。胃大部切除术后内疝因其发病时症状隐匿,部分患者甚至以急性胰腺炎为首发症状[1],诊断较为困难,病情发展至急性腹膜炎甚至感染性休克后才急诊剖腹探查发现,病情凶险,预后较差,死亡率高。因此有必要进一步探讨其临床表现和诊治方法。
1 资料与方法
1.1 一般资料本组男性8例,女性1例,年龄44~74岁,胃大部分切除术前胃穿孔3例,胃癌2例,十二指肠溃疡2例,消化道出血1例,1例不详。最早出现症状在术后10个月,最迟为术后34年,其中输出袢疝5例,输入袢疝4例。
1.2 临床表现所有患者均表现为突发上腹部疼痛,阵发性加剧,恶心呕吐频繁。7例出现腹胀、肛门停止排气排便,1例伴有腰背酸痛;4例术前有腹膜炎体征,诊断性腹穿可见胆汁样内容物。
1.3 辅助检查本组病例均有血尿淀粉酶升高,血淀粉酶240~2 050 U/L,尿淀粉酶1 220~2 000 U/L。腹部立位平片检查发现:除2例输出襻梗阻患者有较大的液平面外,余7例仅见小液平面或未见明显变化。彩超发现5例患者合并胆囊结石;2例腹腔较大的液平面患者1例行CT检查发现小肠扩张,胰腺水肿,另1例MRI检查发现肠管扩张,提示肠内疝可能。
1.4 术前诊断本组病例均因突发上腹痛急诊入院,血、尿淀粉酶均升高。其中5例考虑胆源性胰腺炎、急性胆囊炎并胆囊结石。4例入院同时考虑粘连性肠梗阻;入院后均行时间长短不等的保守治疗,入院误诊率为100%。术前彩超引导下诊断性腹腔穿刺明确诊断为44.44%(4/9)。
1.5 术中所见及手术方法本组患者均行手术治疗,术中发现BillrothⅡ式吻合术结肠前吻合5例(55.6%),输入袢均>15 cm;结肠后吻合3例(33.3%);1例为Roux-en-Y吻合(11.1%)。疝入肠袢与吻合方式中输入袢疝4例,其中输入袢对大弯3例,输入袢对小弯1例。输出袢疝5例中输入袢对大弯1例,错位吻合1例,输入袢对小弯1例,小肠疝2例。发病距手术48 h者4例,3例均出现扩张、水肿、瘀血,肠管血运尚好。术中均采取手法复位,预后较好。1例十二指肠升段、水平段左侧部分坏死、穿孔,十二指肠降段扩张,残胃吻合口切除+十二指肠部重建术分切除,术后十二指肠吻合口瘘死亡。发病距手术超过48 h者5例,肠管明显缺血坏死、穿孔4例,其中3例死亡患者分别为胃大部切除术后输入袢切除+十二指肠升段、水平段切除+空肠十二指肠吻合术1例;坏死输入袢切除+ Roux-en-Y吻合术1例;胃大部切除术(毕Ⅰ式吻合)+吻合口切除术+肠内疝松解术1例;另2例存活患者为胃肠吻合口切除重建+空肠部分切除术1例;慢性肠内疝行肠粘连松解术+肠内疝复位术1例,见表1。
2 结果
本组死亡4例,其中2例年龄60岁以上。4例术中均见肠坏死,1例死于真菌感染,1例死于失血性休克,1例死于肺部感染,1例死于吻合口漏、肺部感染,死亡率为44.44%。
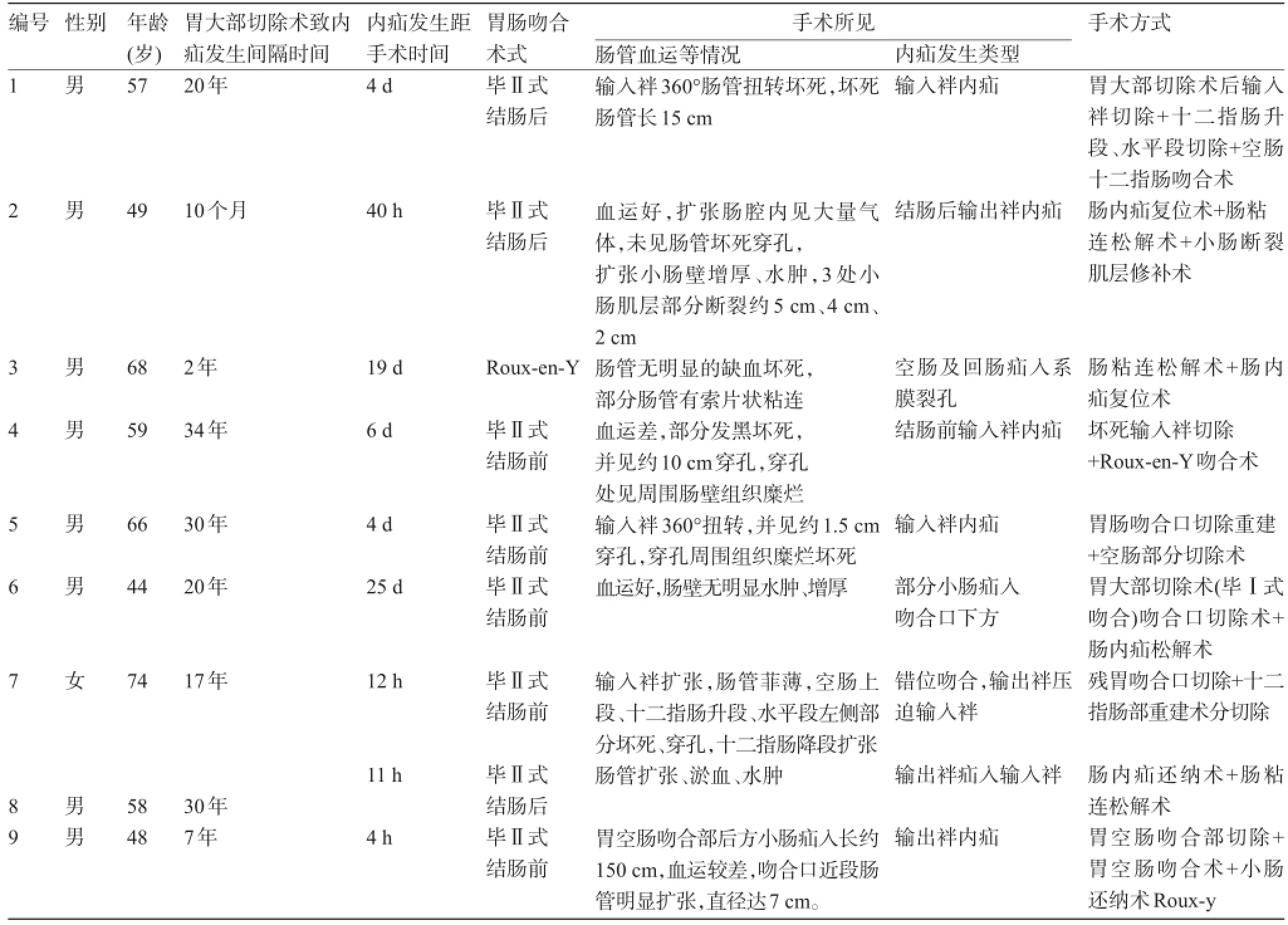
表1 9例胃大部分切除术后腹内疝临床资料
3 讨论
3.1 腹内疝发生原因腹内疝引起的肠梗阻占2%[2],术前诊断腹内疝困难,诊断率仅为13.4%[3]。引起腹内疝的可能因素有:(1)吻合口后间隙的存在:此间隙过大是发生内疝的解剖学基础和先决条件,毕Ⅱ式术后内疝发生率达0.56%~2.18%[3],本组病例发生率为0.75%。(2)输入袢过长引起腹内疝的重要因素,本组病例BillrothⅡ结肠前吻合8例患者均输入袢均>15 cm;(3)输入输出袢错位吻合,本组1例患者输入袢360°扭转,并见约1.5 cm穿孔,穿孔周围组织糜烂坏死,加之术后粘连,导致输入袢置于输出袢后造成压迫引起腹内疝。
3.2 误诊分析(1)本组血尿淀粉酶增高,部分病例合并胆囊结石,容易考虑为单纯胰腺炎或胆源性胰腺炎。而淀粉酶的增高可能与以下因素有关:因输入袢或输出袢梗阻,胆道及胰管出现高压,导致血尿淀粉酶升高,如肠内疝引起肠坏死,肠通透性增加或穿孔,胰液外渗,血尿淀粉酶也升高,甚至腹腔穿刺发现血性或胆汁样液体[4]。(2)腹部立位平片检查提示腹部短小气液平面或未见液平77.78%(7/9),是高位肠梗阻的典型表现,易考虑为单纯粘连性肠梗阻,当病情迅速进展至出现腹膜炎体征才急诊手术,延误最佳手术时机,故术中发现肠坏死比例高[5]。
3.3 早期诊断(1)本组9例彩超检查显示十二指肠及输入袢空肠扩张和(或)胰管普遍性扩张[6]。如腹腔彩超发现积液,应积极彩超引导下腹腔穿刺抽液,可达到早期诊断[7]。(2)CT、MRI检查有助于腹内疝的诊断,提高肠内疝确诊率[8-9]。(3)有学者[10]提出,对于诊断不明确高位肠梗阻患者,上消化道碘油造影结合腹部CT或血管造影[6]对腹内疝的早期诊断更有价值。
3.4 手术治疗本病唯一的有效治疗是手术,故腹内疝的早期合理手术方式选择尤为重要,其处理与预后有很大的关系。手术方式为回纳内疝,缝闭吻合口后间隙。如坏死肠管,则予切除,如输入袢过长,则应将冗长输入袢缩短或行输入输出袢侧侧吻合或改行Roux-Y式吻合。本组患者均手术缝闭吻合口后间隙,手术的方式选择应根据梗阻原因和有无肠管坏死而定。若无肠管坏死,应反方向将小肠还纳复位;对肠管扩张较剧烈还纳困难时,现行肠腔减压再整复。整复后,后间隙一般都已扩大,因此复位后应缝合吻合口后间隙,以免再发内疝。对无生机的肠管应切除,但对于十二指肠降部坏死穿孔者,解除梗阻原因后,修补穿孔,并置入T形管做十二指肠引流,尽量减小手术创伤,并行空肠营养管置入术,以备术后肠内营养支持。
[1]梁国刚,季成春,齐清会.胃大部切除术后腹内疝误诊为急性坏死性胰腺炎[J].临床误诊误治,2005,18(12):889-890.
[2]吴孟超,吴在德.黄家驷外科学(中册)[M].7版.北京:人民卫生出版社,2008:1497.
[3]刘细平,钟德午,林辉.胃次全切除、胃空肠吻合术后腹内疝发生因素及其预防的探讨[J].中国普通外科杂志,2006,15(9):679-681.
[4]黄颖,黄鹤光,池畔.腹内疝致急性肠梗阻诊治[J].福建医科大学学报,2004,38(3):342-343.
[5]刘群亮,王猛,王明泽.腹内疝致肠梗阻19例诊治分析[J].中国误诊学杂志,2010,10(28):7010.
[6]石国豪,陈平.腹内疝的诊疗及预防[J].中国现代普通外科进展,2010,13(6):479-480,489.
[7]曾辉,谢勇.腹内疝的诊断和治疗[J].中国普通外科杂志, 2005,14(3):212-214.
[8]兰信茂.腹内疝的CT探[J].柳州医学,2008,21(4):248-249.
[9]Zissin R,Hertz M,Gayer G,et a1.Congenital internal hernia as a cause of small bowel obstruction.CT findings in 11 adult patients [J].BrJ Radiol,2005,78(933):796-802.
[10]孙大林,顾建华,钱金娣,等.8例腹内疝的CT表现与外科治疗[J].当代医学,2010,16(6):87-88.
R656.6+1
B
1003—6350(2014)16—2441—03
10.3969/j.issn.1003-6350.2014.16.0952
2013-11-21)
林志川。E-mail:linzhichuan1976@163.com