对比增强超声造影对胃下部癌区域淋巴结转移的预测价值
崔健 杨勇明 邵宝尔 王建江 丁丽君 叶淮松 阮华娟 方亚平 程向东郑志强
对比增强超声造影对胃下部癌区域淋巴结转移的预测价值
崔健 杨勇明 邵宝尔 王建江 丁丽君 叶淮松 阮华娟 方亚平 程向东郑志强
目的 探讨对比增强超声造影对胃下部癌区域淋巴结转移的预测价值。方法采用六氟化硫微气泡造影剂和连续实时成像对比脉冲序列技术,对250例经胃镜活检确诊的胃下部癌患者术前行超声造影及螺旋CT检查,诊断区域淋巴结转移情况,并与术后病理检查结果对比。结果对比增强超声造影预测胃下部癌区域淋巴结转移的准确率、敏感度、特异度、Youden指数分别为71.2%、70.3%、88.5%、0.588,螺旋CT预测结果分别为71.4%、66.4%、89.9%、0.563,两者预测区域淋巴结转移准确率的差异均无统计学意义(均P>0.05)。两者联合应用的预测准确率为82.5%。对比增强超声造影预测第3、8a、8p组淋巴结转移准确率明显高于螺旋CT;预测第1、11p组淋巴结转移准确率明显低于螺旋CT,差异均有统计学意义(P<0.05或0.01)。结论对比增强超声造影预测胃下部癌区域淋巴结转移具有一定的价值;对比增强超声造影联合螺旋CT检查可提高预测胃下部癌区域淋巴结转移的准确率。
胃肿瘤 对比增强超声 淋巴结转移
1.2 试剂与仪器 微泡对比剂采用Bracco公司生产的超声对比剂声诺维,造影微泡为磷脂微囊的六氟化硫,微泡直径平均2.5μm,pH值4.5~7.5。使用前注入0.9%的氯化钠溶液5ml,震荡混匀后抽出2.4ml经肘部浅静脉团注。采用Acuson Sequoia 512超声仪,配备CPS成像技术,选择4V1探头,频率2.0~5.0MHz。
1.3 检查方法
1.3.1 经腹超声检查 受检者禁食6h以上,检查前5min肌肉注射盐酸山莨菪碱10mg,先行常规二维超声了解空腹胃、肝、胆、脾、胰、盆腔及腹腔淋巴结情况,再予口服温开水800~1 000ml,边饮水边实时动态观察食管下段、贲门的情况。饮水完毕后嘱患者取不同体位,依次观察胃底、贲门、胃体、胃角、胃窦、幽门及十二指肠球部。胃腔充盈后,体表超声可显示正常胃壁的5层结构[3]。记录病变部位的胃壁层次结构改变,判断病变浸润深度、范围大小及周围脏器状况,同时记录肿大淋巴结的部位、大体形态、大小、数目、形态及回声特征。根据胃癌的超声声像图特征确定肿瘤位置[4]。
1.3.2 对比增强超声造影 在经腹超声检查基础上进入Cadence造影模式,调节图像至CA状态,探头输出功率为-15~-21mW,MI为0.18~0.35,按图像自动优化键,嘱患者平静呼吸,选用19G注射针于患者右上臂肘静脉内快速注入已配置、振摇后的微泡对比剂声诺维2.4ml,开始同步记时和图像动态存储在机分析。在注射对比剂同时启动超声仪内置计时器,实时观察病灶区域的灌注及回声强度动态变化。同时扫查周围脏器,必要时再次注射声诺维。检查完毕后由另2位具有10年以上超声诊断经验的医师根据造影结果先后独立进行图像分析并作出诊断,不一致时综合讨论后作出诊断。
1.4 对比增强超声造影下淋巴结诊断标准 Ⅰ型:整个淋巴结显著而均匀的增强(图1);Ⅱ型:实质显著增强,灌注均匀,但在中央高回声淋巴门内见不规则形低或无灌注区(图1);Ⅲ型:显著增强的实质内有局灶性低或无灌注区(图2);Ⅳ型:整个淋巴结微弱增强,灌注均匀或不均匀(图2)。将造影表现为Ⅰ、Ⅱ型的淋巴结判定为良性,表现为Ⅲ、Ⅳ型的淋巴结判定为恶性[5-7]。
1.5 转移淋巴结螺旋CT诊断标准 参照Minami等[8]及Kadowaki等[9]报道的标准进行诊断。
1.6 统计学处理 采用SPSS10.0统计软件,组间率的比较采用χ2检验。
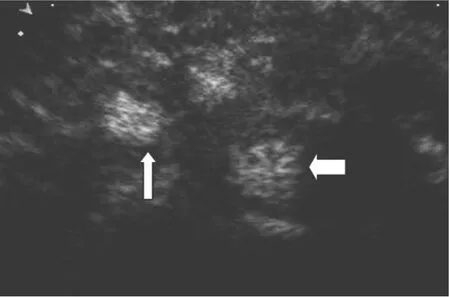
图1 Ⅰ、Ⅱ型淋巴结对比增强超声造影表现(细箭头为Ⅰ型淋巴结:整个淋巴结显著而均匀的增强;粗箭头为Ⅱ型淋巴结:实质显著增强,灌注均匀,但在中央高回声淋巴门内见不规则形低或无灌注区)

图2 Ⅲ、IV型淋巴结对比增强超声造影表现型(细箭头为Ⅲ型淋巴结:显著增强的实质内有局灶性低或无灌注区;粗箭头为IV型淋巴结:整个淋巴结微弱增强,灌注均匀或不均匀)
2 结果
所有患者均行D2或D2+根治术,其中第8p、12p、14v组淋巴结清扫的例数分别为23、62、150例,根治程度为A或B级;术后淋巴结获取数均≥15个。
2.1 对比增强超声造影及螺旋CT检查预测胃下部癌各组区域淋巴结转移结果的对比 见表1。
由表1可见,对比增强超声造影预测第3、8a、8p组淋巴结转移准确率明显高于螺旋CT,预测第1、11p组淋巴结转移准确率明显低于螺旋CT,差异均有统计学意义(P<0.05或0.01)。
2.2 对比增强超声造影、螺旋CT及两者联合应用预测胃下部癌区域淋巴结转移结果的比较 见表2。
由表2可见,对比增强超声造影预测胃下部癌区域淋巴结转移的准确率、敏感度、特异度、Youden指数分别为71.2%、70.3%、88.5%、0.588;螺旋CT预测结果分别为71.4%、66.4%、89.9%、0.563,两者预测区域淋巴结转移准确率的差异均无统计学意义(均P>0.05)。两者联合应用预测胃下部癌区域淋巴结转移的准确率为82.5%。

表1 对比增强超声造影及螺旋CT检查预测胃下部癌各组区域淋巴结转移结果的对比

表2 对比增强超声造影、螺旋CT及两者联合应用预测胃下部癌区域淋巴结转移结果的比较(枚)
3 讨论
3.1 影像学检查预测胃癌区域淋巴结转移现状 胃癌术前分期一直是临床工作中的难点,胃癌术前N分期尤其困难。卫生部《胃癌诊疗规范(2011年版)》推荐采用超声胃镜和螺旋CT检查进行胃癌术前分期诊断。CT是术前分期的常规检查方法,目前认为N分期螺旋CT优于超声内镜。研究表明,螺旋CT对胃癌术前N分期的准确率在45%~76%,其准确率是基于术后病理检查作为金标准[8-9],但CT检查所诊断的阳性淋巴结与病理检查阳性的淋巴结是否为同一淋巴结以及如何做到同一淋巴结文献中并未说明。在临床工作中,术后必须对区域淋巴结进行分组,只有分组后的淋巴结与术前CT片上同一解剖部位认为阳性的淋巴结进行对照才相对准确。术前术者关注的是哪组区域淋巴结可能转移而非可能转移淋巴结个数,因为影像学检查诊断的阳性淋巴结往往融合在一起,图像中要查出转移淋巴结的个数不现实。因此,胃癌术前影像学检查用于判断各组区域淋巴结是否转移比较客观,而非N分期。
3.2 对比增强超声造影预测胃下部癌区域淋巴结转移的应用 研究表明,采用声诺维及低机械指数下灰阶谐频显像技术可以发现转移性淋巴结成像,多表现为从周边开始的显著增强,但分布不均,可见大小不等的低或无灌注区[5-7]。本研究中80.0%的转移性淋巴结为此类增强。本组对比增强超声造影与螺旋CT预测胃下部癌区域淋巴结转移的准确率、敏感度、特异度、Youden指数的差异无统计学意义,说明两者预测胃下部癌区域淋巴结转移的作用相仿。但两者联合应用其准确率达82.5%,说明两者有互补作用。另外,对比增强超声造影预测第3、8a、8p组淋巴结转移的准确率高于螺旋CT,而预测第1、11p组淋巴结的准确率低于螺旋CT,其原因如下:(1)螺旋CT判断转移淋巴结的重要依据之一是淋巴结的大小,而第3、8a、8p组淋巴结即使非转移情况下往往呈慢性淋巴结炎肿大状态,术中探查可见此处淋巴结肿大,直径往往>1cm,边界清晰,质地偏软,易导致误判;(2)超声本身的穿透能力具有局限性,第1组淋巴结前肝脏覆盖,第11p组淋巴结前胃壁及大网膜覆盖,缺乏标志性解剖,使得超声不易探及而遗漏。这也是两者联合应用提高准确率的原因所在。
3.3 对比增强超声造影预测胃癌区域淋巴结转移存在的问题 (1)由于超声分辨能力有限,使得对比增强超声造影对直径较小的转移淋巴结不能探及,虽能发现淋巴结内一些小的病灶(如坏死、肿瘤转移灶),但淋巴结内低或无对比剂灌注区并非恶性淋巴结所特有,而且对部分肿瘤微转移灶仍很难发现,因此易漏诊;(2)由于声诺维半衰期短,一次造影很难全部覆盖区域淋巴结,需要多次重复造影观察。
综上所述,尽管对比增强超声造影对预测术前胃癌区域淋巴结转移的研究尚不多,其预测能力尚存在不足之处,但该方法为影像学研究胃癌区域淋巴结转移开辟了一条新的途径。同时,术前采用对比增强超声造影联合螺旋CT检查可作为预测胃癌区域淋巴结转移的新模式。
[1]崔健,杨勇明,丁丽君,等.对比增强超声造影在胃癌术前T分期中的诊断价值[J].中华胃肠外科杂志,2010,13(2):141-144.
[2]王成龙,杨勇明,崔健,等.双重超声造影在胃癌术前分期中的价值[J].中华肿瘤杂志,2009,31(9):701-704.
[3]Sheng R L,Ying D,Khaod W,et al.Transabdominal ultrasonography in preoperative staging of gastric Cancer[J].World J Gastroenterol,2004,10(23):3399-3404.
[4] 李建国.胃肠道肿瘤超声检查[J].中国超声医学杂志,1997,13(5):56-59.
[5]洪玉蓉,刘学明,张闻,等.超声造影在浅表淋巴结疾病鉴别诊断中的应用研究[J].中华超声影像学杂志,2006,16(8):849-852.
[6]Rubaltelli L,Khadivi Y,Tregnaghi A,et al.Evaluation of lymph node perfusion using continuous mode harmonic ultrasonography with a second geneation contrast agent[J].J Ultrasound Med,2004,23 (9):829-836.
[7] Bartolotta T V,Midiri M,Galia M,et al.Qualitative and quantitative evaluation of solitary thyroid nodules with contrast-enhanced ultrasound:initial results[J].Eur adiol,2006,16(7):2234-2241.
[8]Minami M,Kawauchi N,Itai Y,et al.Gastric tumors:radiologicpathologic correlation and accuracy of T staging with dynamic CT [J].Radiology,1992,8(185):173-178.
[9]Kadowaki K,Murakami T,Newlima T,et al.Helical CT imaging of gastric cancer:normal wall appearance and the potential for staging[J].Radiation Medicine,2000,18(5):47-54.
(本文编辑:欧阳卿)
Contrast-enhanced ultrasonography in diagnosis of regional lymph node metastasis in the lower third gastric cancer
ObjectiveTo evaluate contrast-enhanced ultrasonography(CEUS)in diagnosis of regional lymph node metastasis in the lower third gastric cancer.MethodsA sulfur hexafluonde-filled microbubble ultrasound contrast agent and a continuous real-time imaging technique of contrast pulse sequencing were used.Two hundred and fifty patients with lower third gastric cancer confirmed by biopsies,who received preoperative CEUS and MSCT examinations,were enrolled in this study.The results of lymph node metastasis detected by CEUS were compared with postoperative pathological findings.ResultsThe accuracy,sensitivity,specificity and Youden Index of CEUS and MSCT in assessment of lymph node metastasis were 71.2%, 70.3%,88.5%and 0.588;71.4%,66.4%,89.9%and 0.563,respectively.There was no significant difference in the accuracy of assessment of lymph node metastasis(χ2=2.86,P>0.05).The accuracy of CEUS combined with MSCT was 82.5%.The accuracies of CEUS in assessment of the No.3,8a,8p groups were higher than those of MSCT,while the accuracies of the No.1,11p groups were lower than those of MSCT(P<0.05);there were no significant differences in other groups(P>0.05).ConclusionDCUS combined with MSCT can improve the diagnostic accuracy of regional lymph node metastasis in the lower third of gastric cancer.
Stomach neoplasms Contrast-enhanced ultrasound Lymphatic metastasis


1 资料和方法
311300 临安市人民医院胃肠外科(崔健、杨勇明、王建江、丁丽君),放射科(邵宝尔),超声科(叶淮松),消化内科(方亚平),病理科(阮华娟);浙江省肿瘤医院腹部肿瘤外科(程向东);温州医学院附属第二医院胃肠外科(郑志强)
杨勇明,E-mail:yymla@163.com扫范围在D2基础上根据胃癌部位、术中判断浸润深度、术中所见以及结合术前影像学检查结果决定,包括第8p、12p、14v组淋巴结中的1组或几组。
2013-08-19)
研究表明,对比增强超声造影用于胃癌术前T分期具有较高的准确率[1-2],但对预测胃癌区域淋巴结转移的价值报道不多。本研究旨在阐明对比增强超声造影对胃癌区域淋巴结转移的预测价值。
1.1 一般资料 选取2005-06—2012-06在临安市人民医院经胃镜活检确诊的胃下部胃癌患者250例,男161例,女89例,年龄25~80(54±11.5)岁。所有患者均为单发癌,癌肿位于胃窦部168例,胃角部60例,幽门部22例;早期胃癌38例,进展期胃癌212例。均于术前3d内行对比增强超声造影检查及螺线CT平扫及增强检查,术后均行病理检查。淋巴结清扫范围:胃下部癌D2清扫淋巴结范围按照第13版日本胃癌规约,D2+清

