重症监护室患者谵妄发生情况及其影响因素分析
董丽宏 肖李乐云 朱晓琳
昆明医科大学第一附属医院重症医学科,云南昆明 650031
谵妄状态是重症监护室患者所发生的最常见的精神障碍之一,文献所报道的发生率为30%左右[1-2]。重症监护室患者发生谵妄可能是疾病本身的病理表现,也有可能是疾病进一步发展的先兆表现。 谵妄的发生不仅对患者的康复造成了负面的影响,还延长了患者的住院时间,增加了住院费用[3-4]。同时,谵妄的发生还加重了家属的照顾负担,研究显示重症监护室中谵妄患者的病死率要明显高于其他患者,且约半数的谵妄患者会发生慢性脑病综合征[5-6]。谵妄不仅影响了患者基础疾病的治疗效果及预后,还增加了患者出院后发生心理、认知等方面后遗症的风险[7-8]。为此,探寻重症监护室患者谵妄发生情况及其影响因素具有重要的临床意义。本研究选择昆明医科大学第一附属医院(以下简称“我院”)重症监护室收治的503 例患者的临床资料,统计分析重症监护室患者谵妄发生情况及其影响因素,现将结果报道如下:
1 资料与方法
1.1 一般资料
选择2009 年3 月~2013 年2 月我院重症监护室收治的503 例患者的临床资料。 纳入标准:①ICU 入住时间≥24 h;②年龄≥18 岁;③既往无精神病、老年痴呆、智力低下等神经系统疾病;④自愿参加本次调查研究,患者或患者家属同意并签署知情同意书。 排除标准:①患者处于妊娠期、哺乳期或儿童;②患者合并焦虑症、抑郁症、偏执性精神障碍、双相障碍、精神分裂症、分裂情感性精神病等精神疾病;③患者存在言语、听力和智力等影响交流沟通;④患者不愿意参加本次调查研究或不愿意坚持随访。 503 例患者,其中男296 例,女207 例,年龄20~73 岁,平均(49.35±8.24)岁;呼吸系统疾病84 例,心血管疾病103 例,脑外伤169 例,脑卒中53 例,重大手术54 例,其他40 例。根据患者在重症监护室期间是否发生谵妄将所有患者分为谵妄组(85 例)与对照组(418 例)。本研究均经过医院医学伦理委员会的批准。
1.2 方法
本研究资料收集人员由自愿报名参加的住院医师组成,在进行问卷调查前,先进行一致性检验。自编问卷的内容由查阅文献[9-18]并结合笔者自身的临床工作经验制订的,收集的内容包括:性别、年龄、慢性阻塞性肺疾病、糖尿病、低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、微泵注射硝普钠、使用咪唑安定、心房纤颤、恶性心律失常、高度房室传导阻滞、感染、射血分数<40%、急性心血管事件、机械通气等。 上述内容为重症监护室患者发生谵妄的影响因素,先进行单因素分析,再对单因素分析有意义的项目进行Logistic 多因素回归分析以找出高血压脑出血术后再出血发生的影响因素及其护理对策。
1.3 统计学方法
采用SPSS16.0 软件包进行统计分析, 正态分布计量资料以均数±标准差()表示,两组间比较采用t 检验,计数资料以率表示,采用χ2检验。 将单因素分析结果中P <0.05 的因素作为自变量,将重症监护室患者是否发生谵妄作为因变量进行非条件Logistic 回归分析,以P <0.05 为差异有统计学意义。
2 结果
2.1 重症监护室患者谵妄发生的单因素分析
单因素分析结果显示:谵妄组与对照组在年龄、糖尿病、低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用咪唑安定、感染、射血分数<40%、机械通气情况的比较差异有统计学意义(P <0.05)。 见表1。

表1 重症监护室患者谵妄发生的单因素分析结果[n(%)]
2.2 重症监护室患者谵妄发生的多因素分析
以患者有无谵妄(无谵妄=0,谵妄=1)为因变量,以性别、年龄、慢性阻塞性肺疾病、糖尿病、低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、微泵注射硝普钠、使用咪唑安定、心房纤颤、恶性心律失常、高度房室传导阻滞、感染、射血分数<40%、急性心血管事件、机械通气为自变量,多因素分析结果显示低血压或心源性休克(β=1.830,OR =6.290)、缺氧(β=1.778,OR =5.918)、电解质紊乱(β=1.462,OR =4.315)、睡眠障碍(β=1.475,OR =4.371)、使用咪唑安定(β=1.746,OR =5.732)、感染(β=1.759,OR =5.807)、机械通气(β=1.822,OR =6.184)是重症监护室患者发生谵妄的独立危险因素(P <0.05)。 见表2。
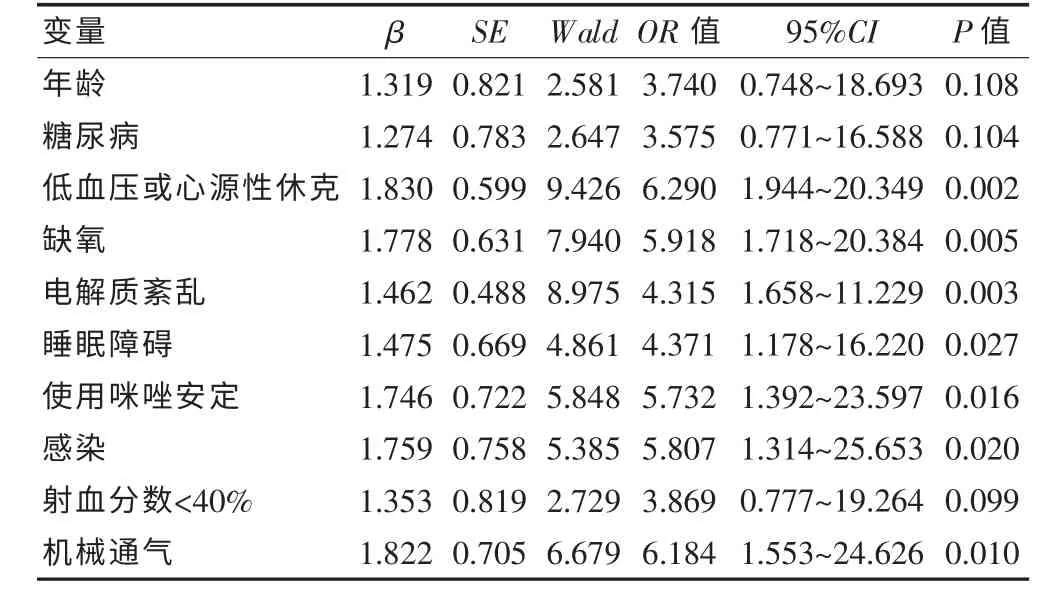
表2 重症监护室患者谵妄发生的多因素分析结果
3 讨论
谵妄属于意识内容的改变,其病理基础是整个大脑皮质功能的障碍,谵妄状态时,患者不能集中注意力于某一定事物,患者的注意缺乏指向性,患者对环境中的刺激不能做出有选择的应答。又由于患者的意识障碍和知觉紊乱等情况,所以谵妄患者表现兴奋、躁动、胡言乱语等症状。 既往文献也有将谵妄归类或等同于意识模糊,其实谵妄是较意识模糊更为严重的意识障碍类型。谵妄状态的特征:①意识水平降低,有定向障碍;②常有精神运动性兴奋;③有幻觉或错觉,尤以幻视较多见。 谵妄的临床特征中以注意的缺陷、意识水平低下、知觉紊乱以及睡眠-觉醒周期的紊乱为主要症状。 在以往,重症监护室患者发生谵妄后常常不会受到较多的重视,此类患者常无法得到特殊的处理或重视,故60%以上的患者没有得到及时的确诊。但随着危重疾病诊治水平的不断提升,监护室内患者发生谵妄已受到了广大临床医师的重视。目前谵妄被定义为一种伴有注意力涣散或意识水平变化的急性、波动性精神状态改变。 本次研究中,本研究结果显示低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用咪唑安定、感染、机械通气是重症监护室患者发生谵妄的独立危险因素(P <0.05)。
国内外的文献均有报道认为低血压或心源性休克是重症监护室内患者发生谵妄的独立危险因素,其致病机制主要是低灌注后全身的各个脏器受到损伤,机体所产生的炎症及免疫反应波及中枢神经系统,具体表现为产生大量的炎症因子,脑组织受到炎症细胞的侵润而导致损伤,最终影响神经元的正常活动[19-20]。而脑组织对于缺氧的耐受性较低,一旦患者的氧分压呈下降趋势, 其神经元的功能即发生障碍,发生缺氧性脑病。 若患者合并有低血压或心源性休克,则脑细胞功能恶化的进展更快,但患者急性精神状态的改变常常在血容量得到有效补充即缺血缺氧情况得到改善后发生明显好转[21]。 故对于高危的患者,应及时进行动脉血气分析,一旦出现缺氧的症状或氧分压降低,应及时进行无创给氧、面罩给氧等措施以提高患者的氧摄取率,以改善其氧合状态,必要时还可以进行机械通气。 但长期使用呼吸机的患者无法在短时间内脱机,其肢体运动受到了较为严重的限制。加之各类监护仪所发出的警报声与噪音对患者的心理造成了较大的负担,这使得患者的交感神经过度兴奋并分泌各类激素,其中枢神经系统发生急性功能失调,并诱发谵妄,故对于采取机械通气的患者,应尽可能地早日脱机。 而电解质紊乱也可能诱发谵妄,尤其是低钙血症降低了ATP 酶的作用,但大多数医务人员对血钾及血钠的水平较为重视,而忽视了血钙,虽然目前低钙血症是否会诱发谵妄的发生尚无定论,但在临床工作中仍需关注。 睡眠障碍会使得患者烦躁不安,加重其压力与焦躁的程度,长时间睡眠障碍的患者昼夜节律也会受到影响,增加了发生谵妄的风险。 本研究还显示安定咪唑类药物的使用会增加患者谵妄的风险,目前国外的研究显示镇痛、镇静类药物的使用会增加患者谵妄的概率,但本次研究中所纳入的样本量较少, 所得出的结论有相对的局限性。 而感染时机体所释放的炎症因子及细菌毒素会使血脑屏障的通透性增加,对脑组织的代谢造成影响,最终引起患者精神状态的改变。 在不同部位的感染灶中,以肺部的感染灶最为多见,肺部的感染又极易引起心功能不全,故在监护室内的各项操作均需要严格执行无菌原则,降低交叉感染的发生率。
综上所述,低血压或心源性休克、缺氧、电解质紊乱、睡眠障碍、使用咪唑安定、感染、机械通气是重症监护室患者发生谵妄的独立危险因素,对于合并有上述临床特征的患者,应及时实施针对性的措施以降低患者发生谵妄的风险。
[1] 庞礴,査佳安,方长太,等.ICU 机械通气患者谵妄亚型分析[J].安徽医科大学学报,2013,48(3):305-308.
[2] 胡占升,李天雪.老年人术后谵妄的影响因素分析[J].山东医药,2012,52(26):44-46.
[3] 蓝海珍,于布为.术后谵妄的研究进展[J].上海医学,2013,36(2):161-164.
[4] 王春立,吴瑛,黄洁,等.ICU 意识模糊评估法中注意缺损检查方法的一致性研究[J].护理研究,2010,24(7):585-587.
[5] 张丕,黎宏,戴忠红,等.ICU 谵妄患者发病因素及治疗对策[J].吉林医学,2013,34(19):3806-3807.
[6] Zirker W,Dorokhine I,Knapp CM,et al. Haloperidol overdosing in the treatment of agitated hospitalized older people with delirium: a retrospective chart review from a community teaching hospital [J]. Drugs Aging,2013,30(8):639-644.
[7] Fongemie JM,Al-Qadheeb NS,Estes NA 3rd,et al. Agreement between ICU clinicians and electrophysiology cardiologists on the decision to initiate a QTc-interval prolonging medication in critically ill patients with potential risk factors for torsade de pointes: a comparative,casebased evaluation [J]. Pharmacotherapy,2013,33(6):589-597.
[8] 王儒林,杨晓军,马玉杰,等.危重症患者发生ICU 谵妄与实验室检查指标的相关性分析[J].中国全科医学,2012,15(11):1226-1228.
[9] Yu A,Teitelbaum J,Scott J,et al. Evaluating pain,sedation,and delirium in the neurologically critically ill-feasibility and reliability of standardized tools:a multi-institutional study [J]. Crit Care Med,2013,41(8):2002-2007.
[10] Devlin JW,Fraser GL,Ely EW,et al. Pharmacological management of sedation and delirium in mechanically ventilated ICU patients: remaining evidence gaps and controversies[J].Semin Respir Crit Care Med,2013,34(2):201-215.
[11] Teslyar P,Stock VM,Wilk CM,et al. Prophylaxis with antipsychotic medication reduces the risk of post-operative delirium in elderly patients: a meta-analysis [J].Psychosomatics,2013,54(2):124-131.
[12] 张承华,麻伟青,杨云丽,等.老龄患者术后谵妄的发生率及危险因素分析[J].昆明医学院学报,2010,31(11):137-139.
[13] 穆雪侠,王建武,刘晓敏,等.75 例术后瞻妄临床特征及危险因素分析[J].安徽医药,2012,16(10):1451-1453.
[14] 王平.慢性阻塞性肺疾病急性加重期合并精神神经症状72 例原因分析[J].临床和实验医学杂志,2013,12(17):1420-1421.
[15] Zhang H,Lu Y,Liu M,et al. Strategies for prevention of postoperative delirium: a systematic review and metaanalysis of randomized trials [J]. Crit Care,2013,17(2):R47.
[16] Khan BA,Zawahiri M,Campbell NL,et al. Delirium in hospitalized patients:implications of current evidence on clinical practice and future avenues for research--a systematic evidence review[J].J Hosp Med,2012,7(7):580-589.
[17] Gusmao-Flores D,Salluh JI,Chalhub RÁ,et al. The confusion assessment method for ICU (CAM-ICU) and intensive care delirium screening checklist (ICDSC) for the diagnosis of delirium:a systematic review and meta-analysis of clinical studies [J]. Crit Care,2012,16(4):R115.
[18] Friedman JI,Soleimani L,McGonigle DP,et al. Pharmacological treatments of non-substance-withdrawal delirium: a systematic review of prospective trials [J]. Am J Psychiatry,2014,171(2):151-159.
[19] Jannati Y,Bagheri-Nesami M,Sohrabi M,et al. Factors associated with post-surgical delirium in patients undergoing open heart surgery [J]. Oman Med J,2014,29(5):340-345.
[20] Huang MC,Chen CC,Pan CH,et al. Comparison of oxidative DNA damage between alcohol-dependent patients with and without deliriumtremens [J]. Alcohol Clin Exp Res,2014,38(10):2523-2528.
[21] Brown CH 4th,Neufeld KJ,Needham DM.Delirium,steroids and cardiac surgery[J].Anesth Analg,2014,119(5):1011-1013.

