667例住院患者营养风险筛查和营养支持情况的研究
王 柯,周 芸,翟兴月,李 芳,董丽敏,张 夏
(大连医科大学附属第二医院临床营养科,辽宁 大连 116027)
营养不良对临床结局的不利影响已经达成共识,但住院患者中潜在的一部分患者虽然此刻没有出现营养不良,但由于疾病特点、应激水平和治疗实施等因素,患者的营养消耗大于摄入,若不能及时发现并采取适当的营养支持,也将对包括感染相关并发症、住院日和费用等临床结局产生负面影响,这一部分患者为有营养风险者。国内多项研究显示,我国住院患者营养风险发生率为20.1%~33.9%,其中及时接受营养支持的患者比例为30.7%~36.0%[1-3]。本研究对住院患者的营养风险发生率和营养支持情况进行调查,为进一步研究提供依据。
1 资料与方法
1.1研究对象 选取大连医科大学附属第二医院2011年3月普外科、胸外科、神经内科、肾内科、呼吸内科和消化内科新入院患者667例,男290例,女377例,年龄18~80(56.8±0.6)岁(表1)。
1.2方法 应用营养风险筛查(nutrition risk screening,NRS)2002方法[4],其中体质量指数(body mass index,BMI)采用陈春明[5]的标准:BMI<18.5 kg/m2为营养不足;18.5 kg/m2≤BMI<24.0 kg/m2为正常;24.0 kg/m2≤BMI<28.0 kg/m2为超重;BMI≥28.0 kg/m2为肥胖,其余内容与NRS2002方法一致。
所有符合NRS2002纳入标准的患者于入院第2日前,由经过统一培训的医师和护士采用统一问卷完成筛查。普外科患者入院7 d后重复筛查一次。NRS2002内容为BMI、近期体质量变化或膳食摄入变化、疾病严重情况三个方面,每方面按照严重程度评1~3分,患者年龄>70岁,要在总分上加1分。身高和体质量采用RGZ-120型身高/体质量计测定(上海九峰衡器厂),精度经过校正达0.5 cm和0.1 kg。NRS2002评分≥3分者为存在营养风险,与营养不足者(BMI<18.5 kg/m2)应接受营养支持。
所有筛查患者出院后,通过网上病案系统查阅病历统计营养支持情况。营养支持包括应用肠外营养(parenteral nutrition,PN)和(或)肠内营养(enteral nutrition,EN),PN指使用了脂肪乳、复方氨基酸注射液和(或)全合一营养液(卡文,华瑞制药有限公司),EN指使用整蛋白制剂或要素制剂。
1.3统计学方法 应用SPSS 16.0软件进行统计分析,计数资料用χ2检验,P<0.05为差异有统计学意义。
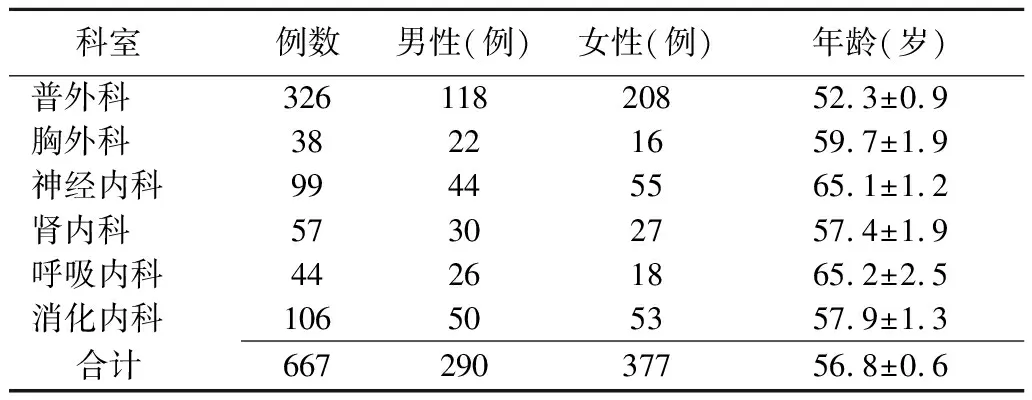
表1 667例新入院患者的一般资料
2 结 果
2.1营养风险和营养不足发生率 NRS2002评分≥3分者108例(16.9%),营养不足40例(6.0%)(表2),其中普外科和胸外科50例(46.3%),神经内科、肾内科、呼吸内科、消化内科58例(53.7%)。普外科患者入院1周后进行复筛,新增NRS2002≥3分者33例(10.1%)。普外科住院患者两轮筛查后,NRS2002≥3者共计75例(23.0%),不同疾病营养风险发生率不同,差异有统计学意义(χ2=161.2,P<0.01)(表3)。
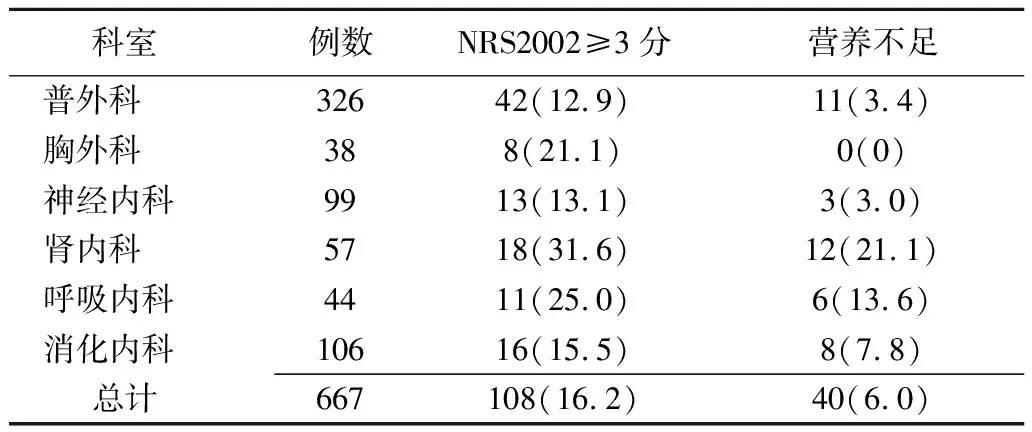
表2 患者入院NRS≥3分的科室分布 [例(%)]
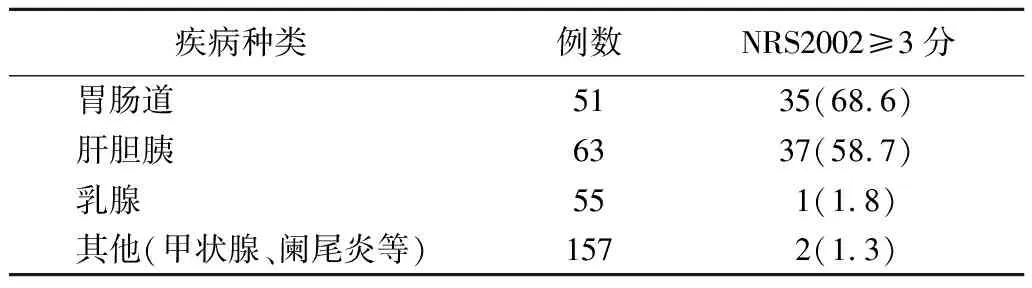
表3 普外科患者NRS≥3分的疾病分布 [例(%)]
2.2营养支持情况
2.2.1营养支持率、支持途径和时间 只有普外科和胸外科应用了营养支持,本研究中NRS2002<3分者无营养支持。入院筛查NRS2002≥3分者中,应用营养支持的有17例(15.74%)。普外科患者入院7 d后复筛新增33例NRS2002≥3分者中,应用营养支持的有16例(48.5%)。在此将两轮筛查数据合并统计(表4)。
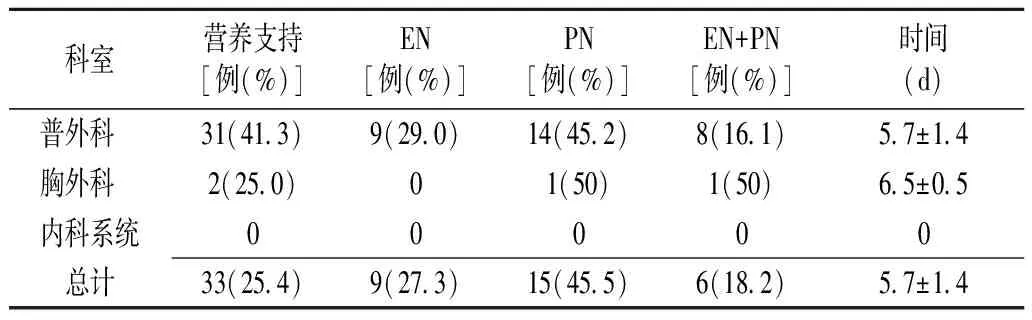
表4 NRS2002≥3分营养支持情况 [例(%)]
EN:肠内营养;PN:肠外营养
2.2.2PN支持内容 普外科和胸外科两轮筛查NRS2002≥3分者中应用PN支持的患者统计显示:共计24例,其中应用卡文3例(12.5%),氨基酸+脂肪乳8例(33.3%),单用脂肪乳12例(50%),单用氨基酸1例(4.2%)(表5)。
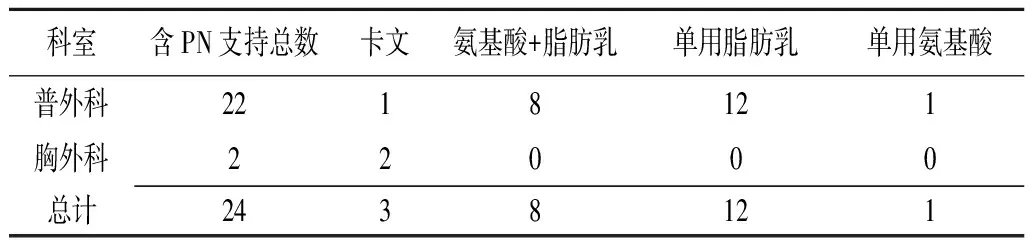
表5 NRS2002 ≥ 3分PN支持内容 (例)
3 讨 论
本研究结果显示,6个科室住院患者在入院时发生营养风险的总比例为16.2%,这与国内权威研究数据存在差距[1]。由于NRS2002评价系统与疾病种类和患者营养状态密切相关,这种差距可能与大连医科大学附属第二医院收治的重症患者比例不高,而同时患者自身营养状态较好有关。新入院患者中,肾内科营养风险发生率最高(31.6%)是因为收治尿毒症患者多,普外科发生率最低(12.9%)则是由于非消化系统疾病比例较高。本研究结果显示,普外科胃肠和肝胆胰患者营养风险发生率分别为68.6%和58.7%,提示营养医师应对高风险科室和病种给予更多关注。手术患者术后发生营养风险的概率非常高,如何提高围术期营养支持的水平是今后工作的重点之一。
由于NRS2002是基于128个临床随机对照研究所得,被认为比其他营养评估工具具有更高的灵敏度和特异度。中华医学会肠外肠内分会推荐[6]:NRS 评分方法是有关肠外肠内营养支持适应证的有用工具。本研究结果显示,住院患者中没有营养风险的患者均没有被给予营养支持,但同时只有25.4%的存在营养风险患者被给予了营养支持。而且,所有的营养支持均来自于手术科室,这与国内其他研究所得数据差异较大[2]。临床医师尤其是内科医师临床营养知识与意识不足是造成这种现象的直接原因,应引起重视。而营养支持技术诞生于普外科,且外科手术导致患者不能正常进食的情况较常见,应用PN和(或)EN的机会多,因此外科医师在营养支持工作方面优于内科医师。但外科医师营养支持方案制订仍存在很多不规范之处。
营养支持根据途径分为PN、EN和PN+EN,原则是只要患者存在部分胃肠道消化吸收功能应尽可能首先考虑EN支持,无法应用EN或EN摄入不足时使用或补充PN[7]。另据文献报道,美国国内接受EN与PN的患者比例大约为10∶1,欧洲的比例大约为2.5∶1,中国比例约为1∶20[8],本研究数据为1∶1.7。虽然进步明显,但不足依然存在。PN应用比例高与外科医师消化系统术后等待“排气”的观念有关,且对EN更为重要的功能——维持肠道黏膜屏障认识不足。此外,缺乏熟练的EN支持途径建立技术是另一个重要原因。在PN支持方面,存在单用脂肪乳或氨基酸输注现象。这都说明营养支持的合理、规范应用仍是亟待解决的临床问题。
综上所述,大连医科大学附属第二医院营养支持水平与国内先进地区存在很大差距,无论是在应用率还是合理性方面都迫切需要改进。这一局面有多方面原因。成立包括由临床医师、营养医师、药剂师和护士共同组成的营养治疗小组,为患者提供营养风险筛查、营养状态评价、营养支持方案制订和支持后评估的个体化方案,应是未来努力的方向。
[1] 蒋朱明,陈伟,朱赛楠,等.我国东、中、西部大城市三甲医院营养不良(不足)、营养风险发生率及营养支持应用状况调查[J].中国临床营养杂志,2008,16(6):335-337.
[2] 曹翔,蔡东联,张玉珍,等.3567例住院患者营养风险筛查和营养治疗率的研究[J].医学研究杂志,2010,39(2):51-53.
[3] 蒋朱明,于康,朱赛楠,等.我国东、中、西部中小医院住院患者营养不良(不足)、营养风险、超重和肥胖发生率及营养支持应用状况调查(中期小结)[J].中国临床营养杂志,2008,16(6):338-340.
[4] Kondrup J,Allison SP,Elia M,etal.ESPEN guidelines for nutrition risk screening 2002[J].Clin Nutr,2003,22(4):415-421.
[5] 陈春明.中国成人体质指数分类的推荐意见简介[J].中华预防医学杂志,2001,35(5):349-350.
[6] 蒋朱明.临床诊疗指南肠外肠内营养分册(2008版)[M].北京:人民卫生出版社,2009:19-20.
[7] 于康.实用临床营养手册[M].北京:科学出版社,2010:228.
[8] 蒋朱明,吴蔚然.肠内营养[M].2版.北京:人民卫生出版社,2002:2-3.

