糖尿病性脑出血患者临床表现及预后情况的临床研究
潘 婧,张兆辉
(1.武汉大学人民医院神经内科,武汉 430060; 2.孝感市中心医院急诊科,湖北 孝感 432000)
糖尿病患者发生脑血管意外是其主要死亡原因,发病率约为18%[1]。如何给这类患者提供更有针对性的治疗逐渐受到学者的关注。为了进一步
了解糖尿病患者发生脑出血时的临床表现及其预后,本研究对脑出血合并糖尿病及脑出血不合并糖尿病的患者发病的临床表现及预后进行回顾及对比分析,现报道如下。
1 资料与方法
1.1一般资料 选取2006年3月至2012年2月于孝感市中心医院就诊且资料完整的脑出血患者196例,所有患者均符合我国脑出血诊断标准[2]。上述患者根据病史或入院后血糖水平分为脑出血合并糖尿病组(研究组,82例)和脑出血不合并糖尿病组(对照组,114例)。糖尿病的诊断遵循WHO推荐的诊断标准[3]。两组患者在性别、年龄、发病时间及出血部位、出血量等方面比较差异无统计学意义(P>0.05),具有可比性(表1)。

表1 两组脑出血患者一般资料的比较
研究组:脑出血合并糖尿病;对照组:脑出血不合并糖尿病;*:t值,余为χ2值
1.2治疗方法 所有患者入院后均按高血压脑出血常规治疗,即保持呼吸道通畅,可吸氧,严重者应机械通气,肺部感染注意吸痰,应予敏感抗生素抗炎,合理调整血压;其次,给予降低颅压,有高颅压表现者给予甘露醇0.5 g/kg降低颅压[4];同时,给予尼莫地平10 mg/d改善出血周围水肿带,促进血肿吸收;若患者神经功能逐渐恶化,小脑出血血肿>10 mL,壳核出血血肿>50 mL,或颅压明显增加有可能脑疝者可考虑血肿抽吸术,脑室外引流等外科治疗。研究组在此基础上注意积极控制血糖,两组患者均持续治疗2周。
1.3脑出血疗效评定标准 痊愈:症状及体征基本消失,偏瘫的肢体肌力恢复,可达Ⅳ级以上;显效:症状及体征明显好转,偏瘫的肢体肌力部分恢复,可达Ⅱ级以上;好转:症状及体征有所好转,偏瘫的肢体肌力恢复至Ⅰ级以上;无效:症状及体征无明显好转;死亡[5]。有效率=(痊愈+显效+好转)例数/总例数×100%。

2 结 果
2.1两组脑出血患者临床表现的比较 研究组患者偏瘫、失语及上消化道出血的发生率高于对照组,意识障碍及感觉障碍的发生率低于对照组,差异均有统计学意义(P<0.05)(表2)。
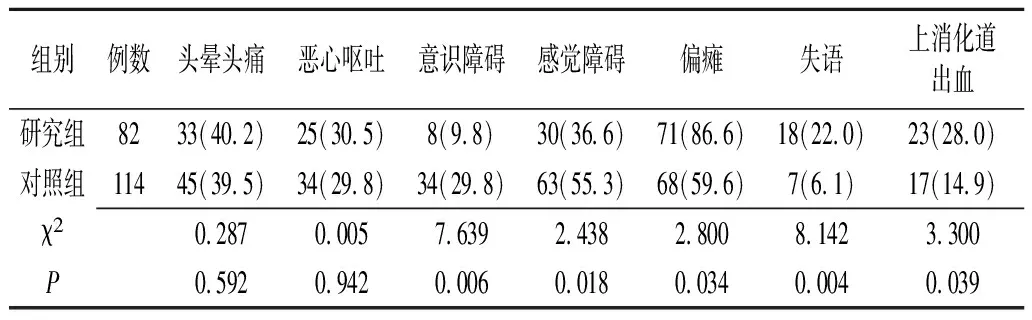
表2 两组脑出血患者的临床表现对比 [例(%)]
研究组:脑出血合并糖尿病;对照组:脑出血不合并糖尿病
2.2两组脑出血患者临床疗效的比较 研究组患者有效率低于对照组(58.5% vs 77.2%),而病死率则高于对照组(28% vs 15.7%),差异有统计学意义(z=2.201,P<0.05)(表3)。

表3 两组脑出血患者临床疗效的比较 [例(%)]
研究组:脑出血合并糖尿病;对照组:脑出血不合并糖尿病
3 讨 论
随着人民生活水平的提高,糖尿病的发病率正逐年增加,有报道显示中老年人糖尿病的发病率已高达30%以上[5]。而糖尿病是脑出血的高危因素之一,有研究表明糖尿病患者脑出血发生率为非糖尿病患者的3~7倍[6],而其中约1/4的糖尿病患者死于脑血管疾病。糖尿病患者的血糖升高使机体血管脆性增加,损伤血管内皮,导致血管细胞增生,更容易发生血管破裂,从而出现脑血管意外;此外,糖尿病患者血液成分及血流动力学发生一定改变,其血浆蛋白及纤维蛋白升高,血液高凝[7-8],而糖尿病患者大多合并有血脂异常、血小板功能亢进等病理情况[9-10],因此糖尿病患者发生脑血管意外的风险大大增加。
本研究表明,脑出血合并糖尿病患者较脑出血不合并糖尿病患者更易表现为偏瘫、失语和上消化道出血,而脑出血不合并糖尿病的主要表现则为意识障碍和感觉障碍。脑出血合并糖尿病患者治疗有效率低于脑出血不合并糖尿病患者,而病死率则高于脑出血不合并糖尿病患者,差异有统计学意义(P<0.05),说明糖尿病脑出血患者的预后较差,究其原因,可能有以下几点:①脑的生化代谢特点决定了脑组织必须通过葡萄糖的持续有氧氧化才能维持正常的脑代谢,而脑出血时,脑组织缺血缺氧,只能依赖于效率极低的葡萄糖无氧酵解,使ATP产生大量减少,细胞膜上的离子泵功能衰竭,致使细胞内外离子梯度不能维持,在其他因素的共同参与下,钠、钙离子大量内流,使细胞处于极度去极化状态,引起细胞内水肿、组织缺血,最终导致脑组织坏死。糖尿病患者糖化血红蛋白的升高进一步加重了脑组织缺氧的水平,进一步降低ATP的产生。②糖尿病患者血管弹性差,血管破裂后更难痊愈。③糖尿病患者通常合并有血黏度增高,发生脑出血后恢复较慢。④糖尿病患者水钠储留的状态使脑细胞水肿,能量代谢异常,恢复困难[11-12]。
综上所述,糖尿病患者脑出血时病程延长,预后较差。因此,糖尿病患者应注意监测血糖的变化,积极纠正高血糖状态,发生脑出血后注意预防并发症的发生,尽力改善糖尿病脑出血的临床症状,改善其预后。
[1] 汪振涛,李婷,张占华,等.糖尿病性脑出血与非糖尿病性脑出血的临床分析[J].陕西医学杂志,2009,38(8):1083-1084.
[2] 全国第四届脑血管病学术会议.脑卒中患者临床神经功能缺损程度评分标准(1995)[J].中华神经科杂志,1996,6(29):381.
[3] World Health Organization.Diabetes Mellitus:report of a WHO study group[J].World Health Organ Tech Rep Ser,1985,727:111-113.
[4] 李英,孙晓川.不同方法应用甘露醇治疗颅内高压的疗效观察及护理[J].激光杂志,2012,33(5):86-87.
[5] 田坚,赵晓伟.49~51岁231例糖尿病相关危险因素的临床分析[J].沈阳医学院学报,2011,13(3):145-146.
[6] 芮晓东,沙钧平.非糖尿病性丘脑出血患者早期血糖水平与预后的关系[J].中国医学创新,2009,6(34):74-76.
[7] Wang Y,Wang T,Zhang JH,etal.Effects of early serum glucose levels on prognosis of patients with acute intracerebral hemorrhage[J].Acta Neurochir Suppl,2011,111:393-397.
[8] Elewa HF,Kozak A,EL-Remessy AB,etal.Early atorvastatin reduces hemorrhage after acute cerebral ischemia in diabetic rats[J].J Pharmacol Exp Ther,2009,330(2):532-540.
[9] 兰本超.血糖水平与糖尿病性脑卒中的临床意义分析[J].中国医药指南,2009,167(19):138-140.
[10] Helgason CM.Blood glucose and stroke[J].Curr Treat Options Cardiovasc Med,2012,14(3):284-287.
[11] 汪振涛,李婷,张占华,等.糖尿病性脑出血与非糖尿病脑出血手术后再出血原因和预后影响[J].中国医药指南,2011,189(18):83-85.
[12] Alberts MJ,Bhatt DL,Smith SC Jr,etal.Risk factors and outcomes for patients with vascular disease and serious bleeding events[J].Heart,2011,97(18):1507-1512.

