小切口固定联合椎间孔入路清创融合治疗原发椎间隙感染
吴梅祥,吴景明,钟树栅,李之琛,白 波
原发椎间隙感染(primary infection of intervertebral space)为化脓性脊椎炎的一种类型,临床发生率低但并发症严重,对于其治疗仍然存在众多争议[1-2]。2010年1月~2013年6月,本院采用小切口椎弓根螺钉技术固定,联合椎间孔入路间隙病灶清创、植骨融合治疗原发椎间隙感染患者18例,临床效果满意,现报告如下。
1 资料与方法
1.1 一般资料
本组18例患者,男12例,女6例;年龄32~61岁,平均42岁。合并感染病史的病例构成(见表1)。发病节段:胸腰段(T10~L2)6例、胸段(T3~T9)3例、腰骶段(L3~S1)9例。血培养结果:金黄色葡萄球菌6例、表皮葡萄球菌1例、大肠埃希菌1例,10例阴性。本组18例患者的临床特点:①持续不规则发热,多为低热,时有不明原因高热。②局部症状和体征明显,腰背痛,可伴有下肢放射痛;局部叩击痛明显。③血检验感染指标不同程度升高。④病原菌以金黄色葡萄球菌为主,且血培养阳性率低。⑤MRI检查对早期诊断最有价值。发病1周后,MRI表现病变间隙2个相应的椎体有对称性炎性水肿信号,上下相邻各1个椎体内T1像低信号,T2像高信号,间隙内为高低混杂信号,椎旁脓肿不明显。⑥严格非手术治疗效果不理想。经3周以上足量抗生素并给以全身支持疗法治疗无效,发热和腰痛症状持续存在。
1.2 手术方法
全麻后俯卧位,C形臂X线机定位。首先行小切口椎弓根螺钉置入固定:在椎弓根投影外侧做长大约2.0 cm小切口,切开皮肤和深筋膜后分离最长肌和多裂肌,暴露上关节突,食指触及人字脊,通过食指引导于人字脊顶点穿刺,成功后将螺钉置入。所有螺钉置入后透视各螺钉位置,安装连接棒撑开固定。接着行清创融合操作:后路正中皮肤切口,大约5.0 cm,深筋膜层游离伤口皮瓣于最长肌和多裂肌间进入,暴露椎板外缘和椎间孔位置,将外侧椎板连同上、下关节突部分切除打开骨性神经根管显露椎间孔,直视下环型切开纤维环进入椎间隙,将糜烂的软骨终板、软骨下骨、残余髓核、少量硬化骨或死骨等组织刮除,直到渗血的正常骨面。用安尔碘Ⅲ型液反复冲洗。取适量自体髂骨间隙植骨。病灶组织送检(包括细菌培养加药敏、结核菌培养、抗酸杆菌染色、病理检查)。清创伤口放置负压引流管,术后2~3 d拔除。术后选用敏感、足量抗生素并给以全身支持疗法2周以上,在全身与局部症状消退后还需口服抗生素4~6周。复查各项感染指标(白细胞、降钙素原、血沉、C-反应蛋白)恢复正常停药,术后佩戴腰围3个月。
1.3 评价指标
观察手术时间、术中出血量、术中C形臂X线机曝光次数、椎体间隙融合率;疼痛缓解疗效应用10分制视觉模拟量表(visual analog scale, VAS)评分[3]和 Oswestry功能障碍指数(Oswestry disability index, ODI)[4]问卷表进行评价。
1.4 统计学处理
2 结 果
18例患者术中均未出现神经、脊髓损伤,术后无伤口感染和复发。术前1例下肢肌力Ⅱ级,随诊6个月提升Ⅲ级,恢复不理想,考虑炎症造成神经实质性损害,但患者腰痛症状于术后次日明显缓解。术后病理均符合间隙感染改变,抗酸染色(-),病理组织细菌培养结果:金黄色葡萄球菌3例,铜绿假单胞菌1例,大肠埃希菌1例,13例细菌培养阴性,结核杆菌培养均为阴性。于术后4 d体温降至正常,各感染指标于术后1周后开始下降,术后3~7周恢复正常。手术时间(96.5±38.2)min、出血量(160.6±80.5) mL、X线曝光次数(5.6±3.5)次。随访6~25个月,平均13.6月。末次随访植骨融合率100%,无断钉和感染复发。术后腰、背痛缓解率100%,手术前后VAS评分、ODI比较(见表2),差异均有统计学意义(P<0.01)。典型病例影像学资料见图1。

表1 合并感染病史的病例构成
表2手术前后VAS评分、ODI比较

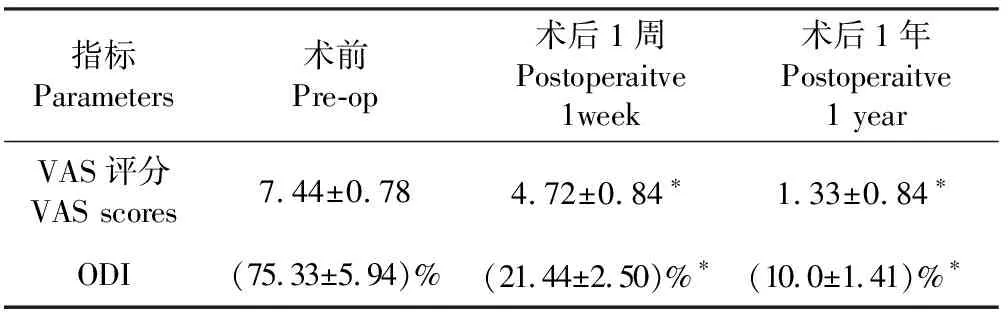
指标Parameters 术前Pre-op术后1周Postoperaitve 1week术后1年Postoperaitve 1 yearVAS评分VAS scores7.44±0.784.72±0.84∗1.33±0.84∗ODI (75.33±5.94)%(21.44±2.50)%∗(10.0±1.41)%∗
注:*与术前相比,P<0.01
Note: * Compared with pre-operation,P<0.01
3 讨 论
原发椎间隙感染大部分病例可通过非手术治疗治愈。对于非手术治疗效果不理想,伴有神经受压、脊椎不稳者,主张积极手术干预,使用内固定可矫正脊柱畸形,恢复稳定性,有利于炎症控制和减少并发症[5-6]。前路开放手术病灶显露充分,减压彻底,但手术创伤大,并发症多。近年来研究表明,采用后路病灶清除固定融合是种值得推荐的手术方式[7-8]。传统后路开放手术需要广泛剥离椎旁肌和椎板切除,造成脊柱后方肌肉、骨韧带结构复合体损伤,易造成腰椎术后失败综合征[9-10]。而且手术创伤大术后康复时间长,不利于感染患者的综合治疗[7]。随着脊柱经皮微创技术的发展,邱敏等[11]采用后路经皮内固定治疗腰椎间隙感染,取得了固定可靠,疗效确切的临床效果。但是,该技术对初学者而言,学习曲线陡峭,易增加手术时间和X线曝光次数。
因此,在保证手术疗效的前提下,诸多学者对传统后路手术进行改良,以实现创伤小、并发症少,术后康复快的目的。李楠等[12]报道经椎旁肌入路治疗胸腰段椎体骨折,取得满意疗效的同时,减少了手术创伤,缩短了康复时间。陈云生等[13]采用小切口技术置钉治疗无神经损伤的胸腰段骨折,既实现了开放手术的疗效,又达到了微创技术的效果。本研究采用小切口椎弓根螺钉固定联合经椎间孔入路,对椎体间隙感染病灶清创、植骨融合。将传统手术中,在一个切口内完成的2个手术步骤分隔在不同的切口内操作,既体现了小切口置钉固定的微创理念,又融入了经椎间孔入路的优势。
具体而言,本技术具有以下特点:①操作简单可靠,2.0 cm的小切口,可直接显露关节突,允许术者轻易触摸穿刺位置,并完成穿刺置钉。荣树等[14]亦应用2.0 cm小切口,食指引导穿刺置钉治疗胸腰段骨折。陈云生等[13]在1.5 cm的小切口内通过指尖触摸成功完成穿刺置钉。作者体会,小切口置钉可靠,技术容易掌握。本组无一例螺钉误穿且X线曝光次数少(本组平均5.6次)。②手术创伤少,小切口置钉通过Wiltse入路,减少了周围肌肉创伤,出血量少(本组平均160.6 mL);王延国等[15]研究亦认为,经椎旁肌间隙入路置钉比传统骶棘肌剥离入路置钉创伤小、出血少。而且,这种改良的经椎间孔入路术式可减少脊柱后方结构的损伤、避免椎管后方术后粘连。陈宣煌等[16]研究显示,小切口椎旁肌间隙经椎间孔入路可明显减少对多裂肌的损伤,有利术后康复。③方法合理可行,原发椎间隙感染的病理改变主要集中在椎间隙内,表现为在间隙上下终板之间的化脓性改变,而椎旁脓肿不多。这一特点为经椎间孔入路行间隙内彻底清创提供了可行性。将椎板外侧连同上、下关节突部分切除,通过椎间孔,轻易完成坏死椎间盘组织清理,以及间隙内植骨,操作方便快捷(本组平均手术时间96.5 min)。任东林等[17]研究证实这种改良的经椎间孔入路行椎间融合是可行、安全、有效的。④螺钉置入切口与间隙清创切口分开,有利于感染控制。传统手术在同一个切口内完成置钉和清创,存在螺钉感染的潜在风险。将螺钉置入切口与间隙清创切口分开,即使间隙感染未得到有效控制,也可明显减低螺钉感染的风险和担心。采用该方法,本组病例均未发现螺钉感染。当然,本研究样本量小,这种将切口分开的方法是否可真正避免螺钉感染,仍然需要设计更加科学合理的方案进一步研究。
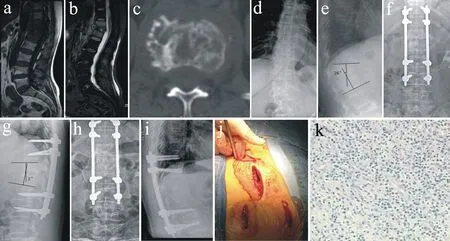
a:MRI矢状位T1加权像示T12、L1低信号 b: MRI矢状位T2加权像示椎体对称性炎性水肿高信号,T12/L1间隙内高低混杂信号,椎盘破坏,间隙变窄,存在后凸畸形 c: 病灶CT横截面示骨质破坏合并成骨反应,椎旁脓肿不明显 d: 正位X线片示椎间隙变窄,脊柱存在冠状位失平衡 e: 侧位X线片示间隙变窄,终板缘凹凸不平,终板软骨下骨质硬化密度增高。合并后凸畸形,Cobb角26° f: 术后正位X线片示脊柱冠状位系列恢复正常,T12/L1间隙高度恢复 g: 术后侧位X线片示T12/L1间隙撑开接近正常,后突畸形完全纠正,Cobb角2° h: 术后6个月正位X线片示T12、L1椎体间隙内骨痂形成,脊柱冠状位系列保持良好 i: 术后6个月侧位X线片示间隙骨痂形成,脊柱矢状位系列保持良好 j: 手术切口示意图 k: 术后病理示间质内纤维组织增生,大量淋巴细胞、浆细胞、中性粒细胞浸润,可示少量死骨,未见结核结节,抗酸染色(-)(×100)
a:Sagittal T1WI MRI shows hypo-signal intensity of T12, L1b: Sagittal T2WI MRI shows hyper-signal intensity of the 2 vertebrae with symmetric inflammatory edema, mixed signal intensity at T12/L1intervertebral space, compromise of intervertebral disc, narrowing of intervertebral space, presenting with kyphotic deformity c: Cross-section CT of nidus shows destruction of bone with bone-formation reaction, paravertebral abscess unapparent d: Posteroanterior X-ray film shows narrowing of intervertebral space, coronal imbalance of spine e: Lateral X-ray film shows narrowing of intervertebral space, end plate irregularity, subchondral osteosclerosis with increased density, associated with kyphotic deformity, Cobb’s angle of 26° f: Postoperative posteroanterior X-ray film shows restoration of coronal balance of spine, normal T12/L1intervertebral space height g: Postoperative lateral X-ray film shows distraction of T12/L1intervertebral space close to normal, complete correction of kyphotic deformity, Cobb’s angle of 2° h: Postoperative 6-month posteroanterior X-ray film shows formation of callus at T12/L1intervertebral space, coronal balance of the spine remained well i: Postoperative 6-month lateral X-ray film shows formation of callus at intervertebral space, sagittal balance of the spine remained well j: Illustration of surgical incision k: Postoperative pathology shows fibrinous effusion and inflammatory granulation tissue, fibrous tissue hyperplasia within mesenchyme, vast infiltration of lymphocytes, plasmocyte, neutrophil granulocyte, with a small amount of dead bones, absent of tuberculosis nodule, acid-fast staining (-)(×100)
图1典型病例影像学资料(T12/L1椎体间隙感染)
Fig.1Radiologic data of a typical patient(T12/L1intervertebral space infection)
参考文献
[1] 王达义, 温国宏, 吴五洲, 等. 椎间隙感染的诊断及手术指征[J]. 脊柱外科杂志, 2009, 7(2):94-96.
[2] Kurtz SM, Lau E, Ong KL, et al. Infection risk for primary and revision instrumented lumbar spine fusion in the Medicare population[J]. J Neurosurg Spine, 2012, 17(4):342-347.
[3] Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889):1127-1131.
[4] Fairbank JC, Pynsent PB. The Oswestry Disability Index[J]. Spine (Phila Pa 1976), 2000, 25(22):2940-2952.
[5] 张熙明, 廉凯. 后路病灶清除并植骨内固定治疗原发性腰椎间隙感染[J]. 生物骨科材料与临床研究, 2012, 9 (2):23-25.
[6] Bartanusz V, Savage JG. Destructive mycobacterium simiate infection of the lumbar spine and retrooperitoneum in an immunocompetent adult. Spine J, 2012, 12(6):534-535.
[7] Fineberg SJ, Oglesby M, Patel AA, et al. The incidence and mortality of thromboembolic events in lumaba spine surgery[J]. Spine, 2013, 38(13):1154-1159.
[8] 刘铖, 陈秉耀, 韦兴, 等. 成人原发性椎间隙感染12例诊疗分析[J]. 中国骨肿瘤骨病, 2010, 9(6): 513-517.
[9] Fan S, Hu Z, Zhao F, et al. Multifidus muscle changes and clinical effects of one-level posterior lumbar interbody fusion: minimally invasive procedure versus conventional open approach[J]. Eur Spine J, 2010, 19(2): 316-324.
[10] Kim CW. Scientific basis of minimally invasive spine surgery prevention of multifidus muscle injury during posterior lumbar surgery[J]. Spine(Phila Pa 1976), 2010, 35(26 Suppl):S281-S286.
[11] 邱敏, 李锋, 熊伟, 等. 后路经皮内固定联合前路小切口治疗腰椎间隙感染[J]. 生物骨科材料与临床研究, 2013, 10(5):13-15.
[12] 李楠, 张贵林, 田伟, 等. 经椎旁肌入路治疗胸腰段椎体骨折[J]. 中华骨科杂志, 2008, 28(5):379-382.
[13] 陈云生, 陈荣春, 郭朝阳, 等. 经皮手法穿刺置椎弓根钉技术治疗无神经损伤的胸腰段骨折[J]. 实用医学杂志, 2012, 28(22):3800-3802.
[14] 荣树, 马兆钦, 吴峥, 等. 改良微创椎弓根钉固定治疗胸腰段骨折[J]. 生物骨科材料与临床研究, 2013, 10(5):20-31.
[15] 王延国, 鲁秀国, 周忠水, 等. 椎旁肌间隙入路结合术前手法复位治疗胸腰椎骨折[J]. 脊柱外科杂志, 2013, 11(3):137-140.
[16] 陈宣煌, 许卫红, 胡建伟, 等. 小切口椎旁肌间隙入路和传统开放式入路腰椎后路融合术的比较[J]. 脊柱外科杂志, 2012, 10(2):101-104.
[17] 任东林, 陈德玉, 谢宁, 等. 小关节分级切除在经椎间孔入路椎间融合术的临床应用[J]. 脊柱外科杂志, 2013, 11(6):344-347.

