营养监测对妊娠期糖尿病妊娠结局的影响
邱秀红 黄秀霞 许园姣
妊娠期糖尿病(GDM)是糖尿病的一种特殊类型,其发生的原因是由于妊娠期孕妇体内抗胰岛素样物质如胎盘催乳素、雌激素、黄体酮等分泌增加,使孕妇对胰岛素的敏感性下降,为了维持正常的糖代谢水平,胰岛素的需求量必须相应增加。对于胰岛素分泌受限的孕妇,可使原有糖尿病加重或出现妊娠期糖尿病。妊娠期糖尿病可以导致多种并发症的出现,严重危害母婴的健康。妊娠期营养监测通过指导孕妇各类食物的选择和搭配,并结合孕妇血糖水平、胎儿生长情况、孕妇BMI等不断调整营养方案,进行个性化运动指导,在满足胎儿生长及孕妇生理需求的基础上,控制孕妇血糖在理想水平。2013年1月~2014年1月,我们对我院围产门诊GDM孕妇120例给予妊娠期营养监测和干预,取得了满意的临床效果,现报告如下。
1 资料与方法
1.1 一般资料
2013年1月~2014年1月,我们选取在我院围产门诊建立健康档案并分娩孕妇240例,随机分配到观察组和对照组,各120例,年龄20~45岁,孕周为24~42 w,产前检查资料完善。所有入选患者均符合妊娠期糖尿病的诊断标准:于妊娠24~28 w进行75 g葡萄糖耐量试验(Oral Glucose Tolerance Test,OGTT),分别测定空腹、口服75 g葡萄糖后1 h和2 h的血糖值。当空腹、服糖后1 h和2 h的血糖值任何1点血糖值分别达到或超过5.1、10.0、8.5 mmol/L者即诊断为妊娠期糖尿病[1]。排除标准:①孕前有糖尿病病史。②有高血压、肝肾功能不全及血液系统疾病的孕妇。两组患者的年龄、孕周、血糖水平等资料未见统计学差异(p>0.05),具有可比性。
1.2 方法
对照组给予门诊常规治疗措施:在糖尿病专科医生的指导下进行胰岛素治疗或使用口服降糖药,未进行专业的营养治疗。观察组由临床营养师根据妊娠期营养监测制订治疗方案,不使用药物治疗:①由临床营养医师根据孕妇孕周、血糖检查指标、体重、劳动强度等综合分析,参照孕妇每日推荐能量摄入量(美国),计算孕妇每日所需能量。②使用形象的食物模型指导患者食物的选择和搭配并指导如何实际操作,并根据BMI及活动量情况调整能量摄入。③进行个体化运动指导,监测多点血糖(三餐前、三餐后1 h或2 h血糖及睡前血糖)。④定期随访,每2 w随访1次。⑤复诊时结合孕妇血糖水平、胎儿生长情况、孕妇BMI等不断调整营养方案,控制孕妇血糖在理想水平。孕妇每日所需能量见表1。
1.3 观察随访指标
每2 w测定GDM孕妇空腹或餐后2 h血糖,血糖控制不满意者可加做餐前血糖监测;定期行胎儿超声检查了解胎儿各径线及羊水量;孕34 w后可行胎心电子监护、生物物理评分等评估胎儿宫内情况。记录两组孕妇的妊娠结局。
1.4 统计学方法
采用SPSS 13.0统计学软件处理数据。计量资料采用t检验,计数资料采用χ2检验。以p<0.05为差异有统计学意义。
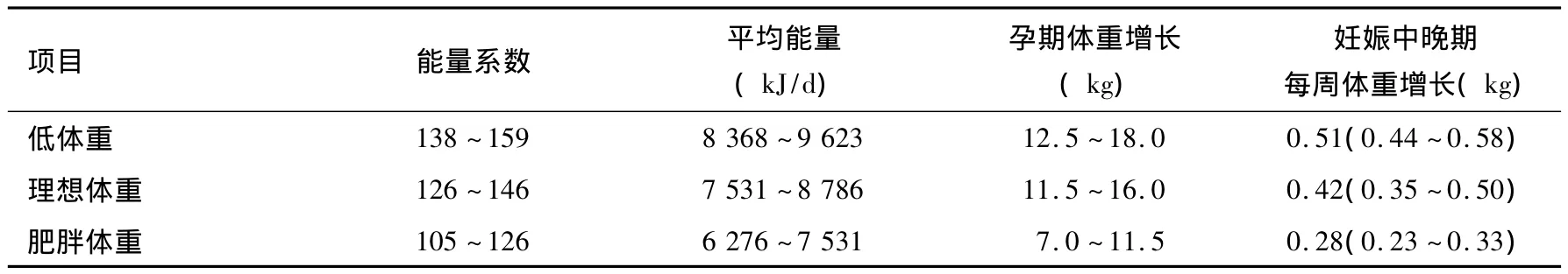
表1 孕妇每日推荐能量摄入量(美国)
2 结果
2.1 两组孕妇空腹血糖及餐后2 h血糖情况
两组均取6次随诊所得的平均空腹血糖及平均餐后2 h血糖数值进行统计学处理,观察组的血糖控制效果明显优于对照组,组间比较,p<0.05,有统计学差异,见表2。
2.2 两组孕妇妊娠并发症发生率比较
观察组妊娠并发症发生率明显低于对照组,组间比较,p<0.05,有统计学差异,见表3。
2.3 观察组及对照组最终分娩方式比较
观察组剖宫产率(24.17%)明显低于对照组(55.83%),组间比较,p<0.05,有统计学差异,见表4。
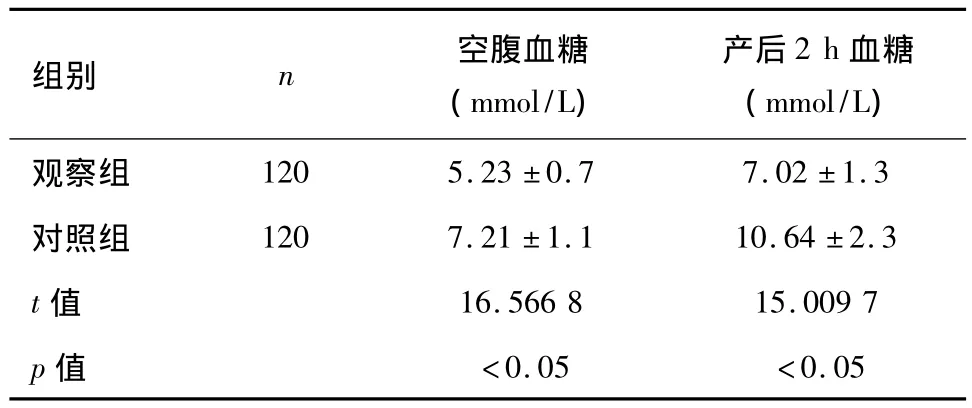
表2 两组孕妇空腹血糖及餐后2 h血糖情况
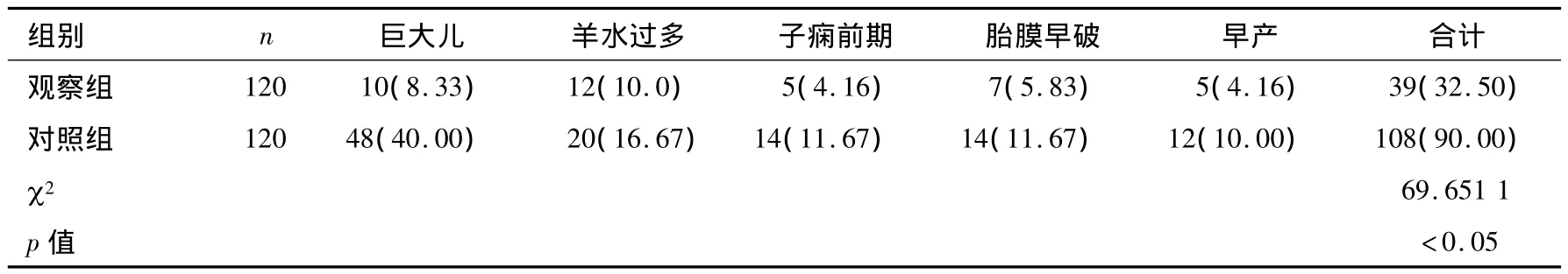
表3 两组孕妇妊娠并发症发生率比较 n(%)
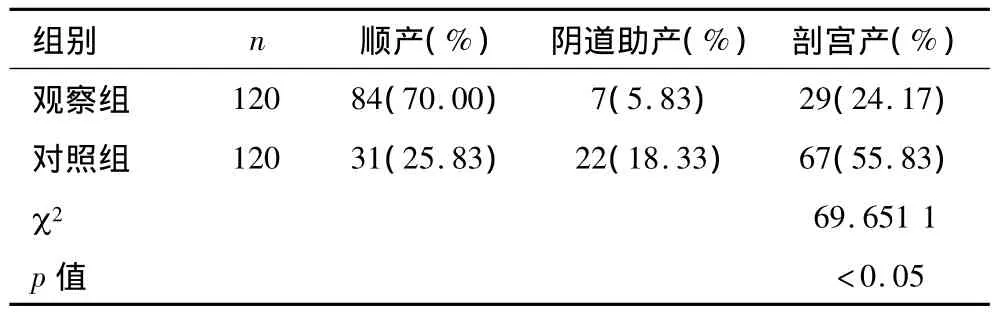
表4 两组孕妇分娩方式比较
3 讨论
妊娠前血糖代谢正常,在妊娠期才出现或发生的血糖代谢异常,称妊娠期糖尿病(Gestational Diabetes Mellitus,GDM),包括部分孕前已存在糖代谢异常而妊娠期被首次诊断的患者[2]。
3.1 妊娠期糖代谢的特点
妊娠早中期,随着妊娠的进展,胎儿对葡萄胎等营养物质的需求增加,母体血浆中的葡萄糖可以经简单扩散通过胎盘到运输至胎儿,因此,孕妇的血糖水平可以随妊娠的进展而降低。在妊娠中晚期,孕妇体内的抗胰岛素样物质增加,如肿瘤坏死因子、瘦素、胎盘生乳素、雌激素、孕酮、皮质醇和胎盘胰岛素酶等使孕妇对胰岛素的敏感性随孕周增加而降低,为了维持正常的糖代谢水平,胰岛素需求量必须相应增加。对于胰岛素分泌受限的孕妇,妊娠期不能代偿这一生理变化而使血糖升高,使原有糖尿病加重或出现GDM[3]。
3.2 妊娠期糖尿病对妊娠的影响
糖代谢异常,可产生一系列妊娠期糖尿病引起的临床并发症。妊娠期血糖过高可诱发妊娠期高血压疾病、巨大儿、羊水过多、早产、胎膜早破、胎儿先天畸形等不良妊娠结局,均为妊娠期间的重要并发症,属于高危妊娠范畴[5]。本研究中对照组妊娠期高血压疾病(子痫前期)的发生率占11.67%,巨大儿占40.00%,羊水过多占16.67%,早产占10.00%,胎膜早破占11.67%,使剖宫产率高达55.83%。妊娠期糖尿病孕妇血糖代谢紊乱,远期还可导致其子女在成年后出现糖耐量异常、肥胖及患2型糖尿病的比率均增加[4]。
3.3 营养监测对妊娠期糖尿病的临床意义
营养监测是治疗糖尿病尤其是妊娠期糖尿病的基础和根本。合理、规范的营养监测能够既满足孕妇及胎儿的营养需要,又维持孕妇身体健康和血糖水平的稳定。妊娠期营养监测通过临床营养医师计算孕妇每日所需能量,指导患者食物的选择和搭配,并指导如何实际操作,根据BMI及活动量情况调整能量摄入,进行个体化运动指导,监测多点血糖,每2 w随访1次,复诊时结合孕妇血糖水平、胎儿生长情况、孕妇BMI等不断调整营养方案,尽可能在保证孕妇正常营养需求的基础上,控制孕妇血糖在理想水平。本研究中,经过一系列的妊娠期营养监测治疗,观察组孕妇空腹血糖及餐后2 h血糖的控制均较对照组稳定(见表2),组间比较,p<0.05,有统计学意义。而且观察组妊娠并发症发生率明显低于对照组,组间比较,p<0.05,有统计学差异,见表3。其中,妊娠期高血压疾病(子痫前期)发生率由11.67%下降到4.16%,巨大儿发生率由40.00%下降到8.33%,羊水过多发生率由16.67%下降到 10.0%,早产发生率由 10.00%下降到4.16%,胎膜早破发生率由11.67%下降到5.83%,见表3。使剖宫产率发生明显下降,由55.83%下降到24.17%。可见,妊娠期营养监测治疗对改善妊娠期糖尿病孕妇母婴并发症及妊娠结局具有明显及良好的效果。
4 结论
妊娠期营养监测在对妊娠期糖尿病孕妇的治疗具有安全、无创伤、可重复的特点,操作简便,能及时、正确地监督孕妇的饮食,指导孕妇各类食物的选择和搭配,进行个性化运动指导,对及早发现和干预妊娠期糖尿病、降低妊娠期并发症获得良好的妊娠结局、对提高妇女的健康水平及生育质量,具有其他治疗手段不可替代的作用,有良好的发展前景和临床推广应用价值。
[1] 董 悦,魏丽惠.妇产科学[M].北京:人民卫生出版社,2003: 181-186.
[2] MELHEM E R.Radiology corner.Neuromuscular disorder[J]. Dysphagia,1991,6:51-52.
[3] 谢 幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013:75.
[4] DUNNE F.Gestational diabetes[J].Diabetmed,2004,21(1):6-8.
[5] BERG M,SPARUD-LUNDIN C.ExperoencesofProfessional Support during pregnancy and childbirth-a qualitative study of women with type 1 diabetes[J].BMC Pregnancy and Childbirth,2009,9(1):27.

