血管迷走性晕厥伴高血压患者的临床分析
张天凤 王大新 何胜虎
.临床研究.
血管迷走性晕厥伴高血压患者的临床分析
张天凤 王大新 何胜虎
目的 分析伴高血压的血管迷走性晕厥(VVS)患者的临床特点。方法 纳入出院诊断为VVS伴高血压的30例患者与单纯诊断VVS的30例患者,对比其临床特点。结果 伴或不伴高血压的VVS患者的一般资料、实验室指标间差异均无统计学意义(均为P>0.05),伴高血压的VVS患者平卧位血压显著高于不伴高血压的VVS患者[平卧位收缩压:(140±21)mmHg比(113±11) mmHg;平卧位舒张压:(87±10)mmHg比(73±8)mmHg;平卧位脉压:(53±13)mmHg比(41±7) mmHg,均为P<0.05]。倾斜后两组之间血压变化差异无统计学意义(P>0.05)。在治疗方面,80%伴高血压的VVS患者需服用降压药物控制血压达到稳定状态。伴或不伴高血压的VVS患者中分别有11例(36.7%)和4例(13.3%)服用β受体阻滞剂进行治疗,差异有统计学意义(P=0.036),服或不服用β受体阻滞剂的VVS患者在年龄、性别、入院时心率、病程、晕厥发作诱因及晕厥先兆、发作次数、持续时间等方面差异均无统计学意义(均为P>0.05)。结论 对伴高血压的VVS患者制定合理的降压和综合治疗方案至关重要。β受体阻滞剂作为目前治疗VVS的基本药物,其价值和特异性尚需扩大样本进一步研究。
高血压; 晕厥,血管迷走神经性; 直立倾斜试验
血管迷走性晕厥(vasovagal syncope,VVS)又被称为血管抑制性晕厥,在各种晕厥类型中最为常见,是以血压降低为主要特点,多伴短暂性意识丧失,可自行恢复,不伴有神经定位体征的一种综合征[1]。在临床发生的晕厥事件中大约有40%是VVS[2]。合并高血压的VVS患者在临床中较少见,目前相关方面少有报道。本研究分析了30例伴高血压的VVS患者的临床特征。
1 对象和方法
1.1 研究对象
2010—2013年就诊于江苏省苏北人民医院心内科并确诊为伴高血压的VVS患者30例。其中,男12例(40%),女18例(60%),年龄(53±10)岁,VVS病程1 d至7年。高血压1级8例,2级11例,3级11例。选择同期入院的不伴高血压的VVS患者30例,其中,男14例(47%),女16例(53%),年龄(52±14)岁,VVS病程1 d至10年。
排除标准:(1)继发性高血压患者;(2)心电图、动态心电图、超声心动检查发现有器质性心脏病、心律失常如室性心动过速、房室传导阻滞、预激综合征者;(3)癫痫或颅脑外伤、脑血管病史及短暂性脑缺血发作可能性大者;(4)糖尿病患者;(5)颈动脉窦过敏者;(6)不愿意合作者。
1.2 VVS诊断方法及标准
所有患者均进行病史采集、体格检查、卧立位血压、常规血液检查、标准12导联心电图、超声心动图、脑电图和头颅CT等神经功能检查,排除可引发晕厥症状的心原性、神经原性和代谢性因素后,行直立倾斜试验(HUTT)。
HUTT操作方法:HUTT检查参考中华医学会制定的HUTT操作规范[3],检查前3 d停用一切可引起自主神经功能紊乱的血管活性药物,禁食12 h,检查前平卧20 min,记录收缩压、舒张压、心率及Ⅱ导联心电图;HUTT检查包括30 min的倾斜位(70°)基础实验和20 min的药物(硝酸甘油0.2 mg舌下含服)激发试验。基础实验阶段未能诱发晕厥或晕厥前反应的患者进行药物激发试验。
HUTT阳性标准:参考中华心血管病杂志编委会倾斜试验对策专题组提出的“倾斜试验用于诊断血管迷走性晕厥的建议”[4],阳性标准包括:HUTT中诱发出晕厥(短暂意识丧失并不能维持自主体位)或晕厥前反应(头昏、胸闷、恶心、大汗、视力下降、站立不稳等),同时出现血压下降[收缩压≤80 mmHg和(或)舒张压≤50 mmHg,或平均动脉压下降≥25%],或者伴心率减慢(窦性心动过缓<50次/min、交界性逸搏心律、窦性停搏、一过性二度及以上的房室传导阻滞或长达3 s以上的心脏停搏)。仅有血压和(或)心率下降而无晕厥或晕厥前反应或仅诱发出晕厥前反应者为阴性结果。
1.3 血压测量及诊断标准
血压的测量:患者受检前排空膀胱,休息5 min,受检前30 m in禁止吸烟,取坐位,用台式水银血压计测量右上臂坐位收缩压和舒张压2次,每次相隔1~2 min,如果收缩压或舒张压的两次读数相差5 mmHg以上,测量第3次,取平均数为统计值。
高血压的诊断标准:高血压的诊断参照《中国高血压防治指南2010》的标准[5],收缩压≥140 mmHg和(或)舒张压≥90 mmHg或小于该值但已经确诊高血压,正服用降压药者。高血压1级:收缩压140~159 mmHg或舒张压90~99 mmHg;高血压2级:收缩压160~179 mmHg或舒张压100~109 mmHg;高血压3级:收缩压≥180 mmHg或舒张压≥110 mmHg。
1.4 统计学方法
采用SPSS 17.0统计软件进行分析,正态分布的计量资料用±s表示,方差齐者两组间比较采用t检验,计数资料用率或百分构成比表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 伴或不伴高血压的VVS患者的人口统计学资料和一般临床资料比较
伴或不伴高血压的VVS患者在年龄、性别、入院时心率、病程、晕厥发作诱因及晕厥先兆、发作次数、持续时间等方面差异均无统计学意义(均为P>0.05),见表1。
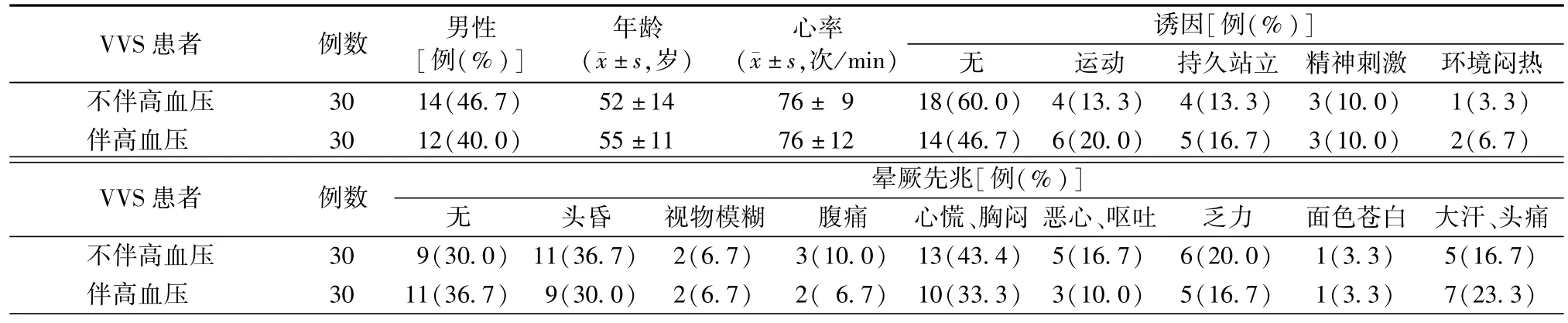
表1 伴或不伴高血压的VVS患者的人口统计学资料和一般临床资料比较
2.2 不同类型VVS患者HUTT检查结果
伴高血压的VVS患者平卧位血压(包括收缩压、舒张压、脉压、平均动脉压)均明显高于不伴高血压的VVS患者,两者比较差异有统计学意义(均为P<0.05);倾斜位血压(包括收缩压、舒张压、脉压、平均动脉压),两者间差异无统计学意义(均为P>0.05),见表2。
2.3 不同类型VVS患者实验室检查结果
伴或不伴高血压的VVS患者,两组间实验室指标差异无统计学意义(均为P>0.05),见表3。
2.4 30例伴高血压的VVS患者降压药物选择情况
入选的30例伴高血压的VVS患者中,高血压1级8例(26.7%),2级11例(36.7%),3级11例(36.7%)。住院期间未服用降压药物治疗患者8例(26.7%),服用β受体阻滞剂治疗者4例(13.3%),服用血管紧张素转换酶抑制剂/血管紧张素受体抑制剂治疗者8例(26.7%),服用钙离子拮抗剂降压者3例(10.0%),联合服用β受体阻滞剂和钙离子拮抗剂类控制血压者3例(10.0%),联合服用β受体阻滞剂和血管紧张素转换酶抑制剂控制血压者2例(6.7%),联合服用利尿剂和血管紧张素受体抑制剂控制血压者1例(3.3%),联合服用β受体阻滞剂、钙离子拮抗剂和血管紧张素转换酶抑制剂治疗者1例(3.3%)。
表2 不同类型VVS患者HUTT检查结果(±s,mmHg)
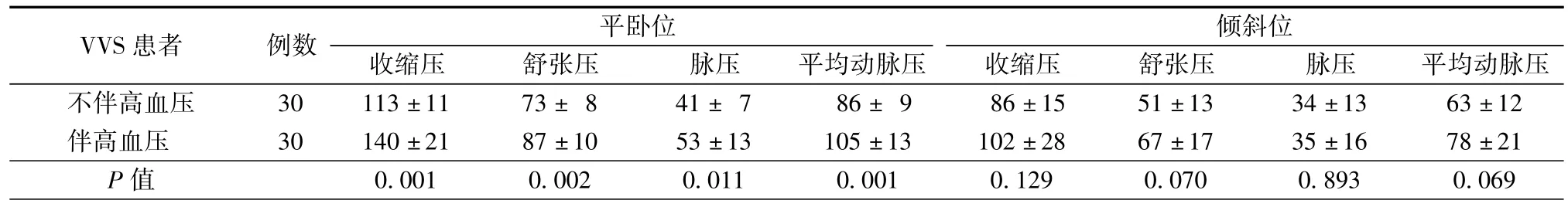
表2 不同类型VVS患者HUTT检查结果(±s,mmHg)
VVS患者例数平卧位倾斜位收缩压舒张压脉压平均动脉压收缩压舒张压脉压平均动脉压不伴高血压30 113±11 73±8 41±7 86±9 86±15 51±13 34±13 63±12伴高血压 30 140±21 87±10 53±13 105±13 102±28 67±17 35±16 78±21 P值0.001 0.002 0.011 0.001 0.129 0.070 0.893 0.069
表3 不同类型VVS患者实验室检查结果(±s)

表3 不同类型VVS患者实验室检查结果(±s)
VVS患者例数Na+(mmol/L) K+ (mmol/L) Cl-(mmol/L) Ca2+(mmol/L)渗透压(mmol/L)红细胞比容(%)尿比重不伴高血压30 141.66±3.42 4.131±0.139 101.66±4.989 2.31±0.15 300.58±6.42 0.414±0.051 1.027±0.008伴高血压 30 140.49±2.95 4.126±0.388 101.96±2.405 2.33±0.16 300.34±6.26 0.413±0.037 1.023±0.007
2.5 是否使用β受体阻滞剂的VVS患者临床资料分析
所有入选的60例VVS患者中,30例伴高血压的VVS患者中共有11例(36.7%)服用β受体阻滞剂进行治疗,不伴高血压的VVS患者中有4例(13.3%)服用β受体阻滞剂进行治疗,两组间差异有统计学意义(P=0.036),所有服用β受体阻滞剂者与未服用β受体阻滞剂者比较,在年龄、性别、入院时心率、病程、晕厥发作诱因及晕厥先兆、发作次数、持续时间等方面差异均无统计学意义(均为P>0.05)。
3 讨论
VVS是由多种原因引起的自主神经功能改变,导致血压、心率下降,脑灌注减少引起短暂性意识丧失,属于神经反射性晕厥[6]。
VVS发病机制十分复杂,目前尚未完全明确,目前学者考虑与Bezold-Jarisch反射、压力感受器反射、交感神经活性、血管活性物质(儿茶酚胺、腺苷、一氧化氮、五羟色胺等)等调节密切相关,其中,Bezold-Jarisch反射机制最为常见。Bezold-Jarisch反射是一种负反馈调节的紊乱,由于其能解释VVS患者大部分的临床表现而被广泛接受,同时也是β受体治疗VVS的基础[7]。
VVS常发生于年轻人,女性多见,男女比例为1∶2~3。本研究所有入选VVS患者男女比例为1∶1.3,以中老年居多,这种差异性可能与本研究入选样本量较少有关。张清友等[8]研究发现,不同亚型VVS患者发病年龄、性别、晕厥次数、持续时间方面差异无统计学意义。本研究表明,所有入选VVS患者中,伴或不伴高血压患者在晕厥次数、持续时间、心率、年龄方面差异均无统计学意义,与上述研究结果相同。典型的VVS患者发病前常有明显的诱因,如长时间站立、运动、精神刺激、环境闷热、器械介入性操作等,同时合并心悸、大汗、胸闷、恶心呕吐、视物模糊等前驱症状。30%左右的VVS患者可反复发作晕厥或先兆晕厥。本文常见诱因为运动和持久站立,晕厥前驱症状以视物模糊、胸闷、心慌等症状居多。
根据患者既往病史、临床表现和体格检查,大多数VVS患者可以得到诊断。HUTT是目前诊断不明原因晕厥且高度怀疑VVS患者最常用的检查手段[9]。根据受试者在HUTT中的血压和心率变化,VVS患者可被分成3种类型:(1)血管抑制型:表现为血压明显下降而心率无明显减慢;(2)心脏抑制型:心率骤降甚至心脏停搏,未出现血压降低表现;(3)混合型:心率和血压均明显下降。本文通过筛选纳入的60例研究对象均通过HUTT检查确诊为血管抑制型VVS患者。
VVS预后良好,约80%~90%的VVS患者不经治疗或经过安慰剂治疗即可减少或者终止晕厥或先兆晕厥的发作[10-11]。对于发作次数较少,前驱症状明显可通过减少诱发因素如避免过度劳累、情绪激动,减少长时间站立,避免脱水、环境闷热等措施预防。另外,在出现晕厥先兆表现时及时采取有效措施,如增加水盐摄入、改变体位、穿紧身裤、腹带等方法减少VVS的发生。对于VVS发作频繁、影响正常生活或工作者需进行干预治疗。目前常用的治疗药物包括β受体阻滞剂、盐皮质类固醇激素、α受体激动剂、5-羟色胺再摄取抑制剂等。对于严重的心脏抑制型VVS患者可植入永久性心脏起搏器或射频消融术进行治疗。临床治疗经验表明,VVS患者经补盐补液治疗后,症状可得到明显改善,尤其是对血管抑制型VVS患者。同时,血、尿电解质浓度与血压变化密切相关,多数原发性高血压患者经过对水钠摄入的限制,可改善血压水平。红细胞比容可反映血红细胞携氧能力,血小板的聚集性、黏附性,血清铁蛋白、血清铁、红细胞比容等指标参与氧气运输和呼吸链的传递、DNA的合成等。已有研究指出,血清铁蛋白、血清铁、红细胞比容等与VVS密切相关,可能是VVS的潜在病理生理因素[12]。本文系回顾性分析,部分患者血清铁、血清铁蛋白的实验室检测资料缺乏,通过分析伴或不伴高血压的VVS患者血电解质、尿比重、渗透压、红细胞比容等水平变化,发现实验室指标(血糖、血电解质、尿比重、渗透压、红细胞比容)方面差异无统计学意义(P>0.05),与Hampton等[12]、Jarjour等[13]的研究结果相符合。
VVS合并高血压患者,因其合并高血压,治疗上存在矛盾,本研究入选的30例患者,80%的患者需要通过服用降压药物控制血压,另外,降压药物睡前服用可避免因药物因素或白天体位变化等因素导致血压降低引发晕厥或先兆晕厥的发作。此外,β受体阻滞剂是治疗VVS的基本药物,本研究显示,合并高血压的VVS患者中共有11例(36.7%)服用β受体阻滞剂进行治疗,不伴高血压的VVS患者中有4例(13%)服用β受体阻滞剂进行治疗,组间差异有统计学意义(P=0.036),所有服用β受体阻滞剂治疗者与未服用β受体阻滞剂治疗者对比,在年龄、性别、入院时心率、病程、晕厥发作诱因及晕厥先兆、发作次数、持续时间等方面差异性均无统计学意义(P>0.05)。因本研究系回顾性研究,样本量较少,且多数患者未复查HUTT检查,导致无法评价β受体阻滞剂在VVS治疗中的疗效,尚需继续扩大样本,完善患者出院后随诊等进一步评估β受体阻滞剂在VVS治疗中的临床应用价值。
综上,VVS是表现为不明原因晕厥的常见疾病,HUTT是诊断VVS的金标准。伴或不伴高血压的VVS患者一般资料和临床特征、实验室检查指标、倾斜位血压间差异无统计学意义,伴高血压的VVS患者平卧位收缩压、舒张压及脉压均显著高于不伴高血压的VVS患者,且多数合并高血压的VVS患者需服用降压药物控制血压。可是,VVS伴高血压患者临床上较少见,导致本研究样本量较少,尚需大样本多中心研究进一步证实。
[1]Vaddadi G,Corcoran SJ,Esler M.Management strategies for recurrent vasovagal syncope[J].Intern Med J,2010,40:554-560.
[2]Farwell D,Sulke N.How do we diagnose syncope?[J].J Cardiovasc Electrophysiol,2002,13(1 supp 1):S9-S13.
[3]Chinese Medical Association.Clinical technical specifications-Cardiac Electrophysiology and Pacing Volumes[M].Beijing: People’s Medical Publishing House,2007:6-30.(in Chinese)中华医学会.临床技术操作规范——心电生理和起搏分册[M].北京:人民军医出版社,2007:6-30.
[4]Ren ZW,Wu N,Chen MY,et al.The diagnosis of Tilt test in vasovagal syncope[J].Chi J Cardiology,1998,26:325-326. (in Chinese)任自文,吴宁,陈孟扬,等.倾斜试验用于诊断血管迷走性晕厥的建议[J].中华心血管病杂志,1998,26:325-326.
[5]Writing group of 2010 Chinese guidelines for the management of hypertension,2010 Chinese guidelines for the management of hypertension[J].Chin J Hypertens,2011,19:701-743.(in Chinese)中国高血压防治指南修订委员会,中国高血压防治指南2010[J].中华高血压杂志,2011,19:701-743.
[6]Freeman R,Wieling W,Axelrod FB,et al.Consensus statement on the definition of orthostatic hypotension,neurally mediated syncope and the postural tachycardia syndrome[J].Auton Neurosci,2011,161:46-48.
[7]Hu DY,Ma CS.Diagnosis and treatment of syncope.Cardiology Practice,2005[M].Beijing:People’s Health Publishing House,2005:326-327.(in Chinese)胡大一,马长生.晕厥的诊断和治疗.心脏病学实践,2005[M].北京:人民卫生出版社,2005:326-327.
[8]Zhang QY,Du JB,Li WZ,et al.Association of clinical features with different hemodynamic patterns in head-up tilt test in children with unexplained syncope[J].Natl Med J China,2005,85:1962-1965.(in Chinese)张清友,杜军保,李万镇,等.不明原因晕厥儿童血流动力学反应类型与临床表型的关系[J].中华医学杂志,2005,85:1962-1965.
[9]Bellard E,Fortrat JO,Schang D,et al.Late hemodynamic changes during a negative passive head-up tilt predict the symptomatic outcome to a nitroglycerin sensitized tilt[J].Pacing Clin Electrophysiol,2005,28:89-96.
[10]Natale A,Geiger MJ,Maglio C,et al.Recurrence of neurocardiogenic syncope without pharmaco logic interventions[J].Am J Cardio,1996,77:1001-1003.
[11]Aydin MA,Mortensen K,Salukhe TV,et al.A standardized education protocol significantly reduces traumatic injuries and syncope recurrence:an observational study in 316 patients with vasovagal syncope[J].Europace,2012,14:410-415.
[12]Hampton JL,Parry SW,Kenny RA,et al.Lower 24 hour urinary sodium concentrations are associated with more severe symptoms in subjects with vasovagal syncope[J].Heart,2004,90:687-688.
[13]Jarjour IT,Jarjour LK.Low iron storage in children and adolescents with neually mediated syncope[J].J Pediatr,2008,153:40-44.
Analysis of the clinical features of 30 vasovagal syncope patients with hypertension
Zhang Tianfeng,Wang Daxin,He Shenghu.
Department of Cardiology,Subei People’s Hospital of Yangzhou City in Jiangsu Province,Clinical Medical College of Yangzhou University,Yangzhou 225001,China
Hypertension; Syncope,vasovagal; Head-up tilt test
Wang Daxin,Email:daxinw2002@sina.com
2013-11-11)
(本文编辑:谭潇)
This work was supported by the grants from the 12th Five Year Plan“Science and Education to Promote Health Project“and the Leading Talents of Jiangsu Province(No.LJ201159),the Science and Technology Support Program of Jiangsu Province-Social Development Project(No.BE2010697)and 973 Major State Projects (No.2007CB936104)
10.3969/j.issn.1007-5410.2014.04.008
江苏省十二五“科教兴卫工程”创新团队与领军人才基金项目(LJ201159);江苏省科技支撑计划——社会发展项目(BE2010697);国家重大项目973计划(2007CB936104)
225001扬州大学临床医学院江苏省苏北人民医院心内科
王大新,电子信箱:daxinw2002@sina.com

