CT后处理在低剂量CT乳腺导管造影中的应用
张 霞 付立平 蓝孝全 孙丽莎 李永胜 张玉光 黄维站
方 法
1. 临床资料
收集2008年1月至2013年7月在我院行乳腺导管造影患者,有完整资料者共32例,其中12例行双侧乳腺导管造影,行乳腺导管造影的乳腺共有44只。患者年龄29~56(40.43±7.64)岁。32例患者都存在乳头溢液,其中2例为血性溢液。
2. 乳腺导管造影准备
患者仰卧位,铺无菌小洞巾,常规消毒,操作者戴无菌手套。挤压患侧乳头,找到溢液导管开口处,用4号平头针(针尖磨平光滑)穿刺溢液导管,缓慢注入对比剂(碘氟醇,320mg/ml)约0.5~1.5ml,至患者感到膨胀感停止推注,封堵溢液导管。
3. 影像学检查
患者乳腺导管造影后先行乳腺X线检查,包括头尾位和内外斜位。取得患者同意后,行乳腺CT检查,应用PHILIPS Brilliance 16层螺旋CT扫描。患者俯卧位,垫高乳腺上下部,乳腺自然下垂,扫描范围包括腋窝至乳腺下缘。乳腺CT扫描在保证图像质量前提下采用低剂量扫描,参数设置为120 kV、Pitch 0.94,扫描层厚和层间隔为5mm,0.8 mm层厚和层间隔重建。CT检查时记录CT剂量指数(CTDI,mGy)和剂量长度乘积(DLP,mGy·cm)。CT后处理方法包括计算机容积再现三维重组(SVR)、二维最大密度投影(MIP,层厚20 mm)、多层面重组(MPR,层厚2 mm)。MIP图像包括横轴位(AXI)、冠状位(COR)和矢状位(SAG)重组,冠状位重组层面与前胸壁平行,矢状位重组层面与前胸壁垂直。
将乳腺导管造影后的所有影像学资料传至PACS系统后,按照CT后处理后的图像是否满足诊断要求,将其分为两组:Ⅰ组,完整显示同一级导管,导管无不连续,无重叠或重叠不影响诊断或多方向旋转后可以满足诊断要求;Ⅱ组,不能完整显示同一级导管,或导管不连续,或导管重叠影响诊断。测量每个乳腺在乳腺钼靶摄影和CT乳腺导管造影图像上所示主导管和二级导管交界处导管直径,分析导管疾病的CT影像特征。
4. 数据分析
采用SPSS13.0统计软件。两样本均数检验应用t检验;计数资料比较用多样本率的两两比较(R×2)卡方检验。P≤0.05为差异有统计学意义。
结 果
1. CT乳腺导管造影剂量控制
研究中CT检查管电压为120kV,管电流分别采用250mA、150mA、100mA。管电流为150mA时,图像质量无明显降低;而管电流减低至100mA时,图像信噪比明显降低。CT检查过程中CTDI和DLP见表1 。
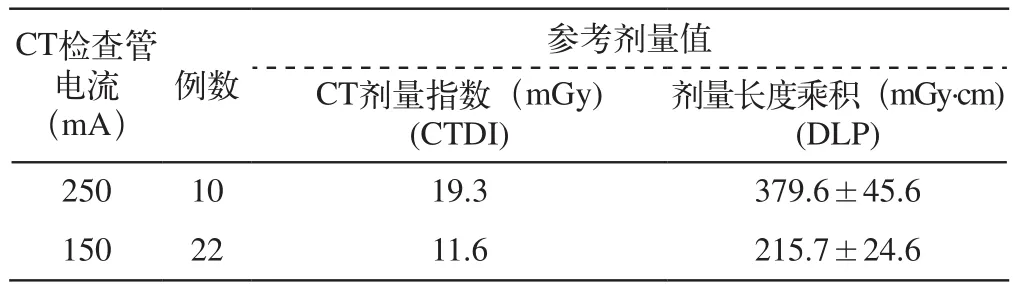
表1 CT乳腺导管造影剂量控制
两样本均数检验,t′=10.7,t′(0.05)=2.24,P<0.05,认为两组的总体均数不相等,管电流150mA扫描时的DLP是250mA扫描时降低43.2%。CT检查时,患者总辐射剂量与CTDI呈正比,管电流150mA时,CT辐射剂量较管电流250mA时减低39.9%。
在现代经济活动中,新兴科技的高度发展,全球金融一体化进程和国内开放型金融体系的建成,客观上要求我们的金融运行方式和金融品种要进行不断的创新,它为金融业的快速发展和创新提供了更加崭新的市场环境和广阔的融资空间。
研究中统计30例同一CT机常规胸部CT检查(120kV、250mA)的辐射剂量指数,CTDI=17.5mGy、DLP=583.9±45.2mGy·cm。所以检查过程中CT乳腺导管造影(120 kV、150mA)和乳腺钼靶摄影总辐射剂量小于一次胸部CT检查的50%。
2. 低剂量CT乳腺导管造影CT重组图像显示乳腺各级导管的优劣
2.1 低剂量CT乳腺导管造影后处理技术显示主导管的优劣:44个乳腺(32例)乳腺导管造影后X线检查、CT各种后处理技术重组图像显示主导管(图1 ),如表2所示。

表2 乳腺X线检查、CT重组图像显示主导管的优劣
表2经卡方检验统计分析,结果如下: 乳腺X线检查、CVR和AXI-MIP图像显示主导管的无差异,都能够完整显示主导管。矢状位MIP(SAG-MIP)图像显示主导管稍差,部分图像不能够显示完整的主导管。COR-MIP图像显示主导管断面,不能完整显示主导管,显示主导管最差(P<0.005)。
2.2 低剂量CT乳腺导管造影后处理技术显示二级导管的优劣:分析44个乳腺(32例),乳腺X线检查及CT各种后处理技术重组图像显示乳腺二级导管(图1 ),如表3所示。

表3 乳腺X线检查、CT重组图像显示二级导管的优劣
表3经卡方检验统计分析,结果如下:乳腺X线检查显示乳腺二级导管明显优于CT各种后处理技术重组图像(P<0.001)。乳腺X线检查显示二级导管重叠少且完整,而CT重组图像所示二级导管聚集,部分CT重组图像不能完整显示二级导管。CVR与AXI-MIP、COR-MIP图像之间差异无明显统计学意义(P>0.05),AXI-MIP图像显示二级导管的优于COR-MIP图像(P<0.05)。AXI-MIP、SAG-MIP显示二级导管的差异无统计学意义(P>0.05)。冠状位MIP图像对二级导管的显示最差(P<0.001),仅显示二级导管的断面图像,导管的完整性显示差。
2.3 低剂量CT乳腺导管造影后处理技术显示三级导管的优劣:分析44个乳腺(32例),乳腺X线检查及CT各种后处理技术显示乳腺三级导管(图1)如表4所示。

表4 乳腺X线检查、CT重组图像显示三级导管的优劣
表4经卡方检验统计分析,结果如下:乳腺X线检查和CT各种后处理技术重组图像对三级导管的显示能力与二级导管相似,乳腺X线检查明显优于CT各种后处理技术重组图像(P<0.001),乳腺X线检查显示三级导管完整且分散。 AXI-MIP、SAG-MIP重组图像显示三级导管优于CVR(P<0.001),而且二维MIP图像中三级导管的重叠较CVR减少。AXI-MIP、CORMIP、SAG-MIP重组图像显示三级导管无明显差异(P>0.05)。
2.4 低剂量CT乳腺导管造影后处理技术显示四级以上导管的优劣:分析共44个乳腺(32例),乳腺X线检查及CT各种后处理技术重组图像对四级以上乳腺导管的显示(图1)如表5所示。

表5 乳腺X线检查、CT重组图像显示四级以上导管的优劣
表5经卡方检验统计分析,结果如下:对四级以上乳腺导管的显示,乳腺X线检查与CVR、AXI-MIP、SAG-MIP之间的差异有明显统计学意义(P<0.001),而与COR-MIP图像之间的差异无统计学意义(P>0.05),即乳腺X线检查及COR-MIP图像对四级以上乳腺导管的显示明显优于CVR、AXIMIP、SAG-MIP图像。AXI-MIP、SAG-MIP图像显示四级以上乳腺小导管优于CVR(P<0.05),CVR图像仅能够显示较少四级以上小导管或显示导管不连续。AXI-MIP、SAG-MIPP图像之间的差异无统计学意义(P>0.05)。
研究中,有4只乳腺由于注入对比剂较少,乳腺X线检查四级以上导管显示浅淡,影响诊断,但是CORMIP图像显示导管清晰光滑、分散且导管连续性佳,其图像明显优于乳腺X线检查图像。
3. 低剂量CT乳腺导管造影对乳腺导管疾病的诊断
本组病例的疾病种类如表6所示。其中1个乳腺X线检查见主导管内不规则充盈缺损,而CT扫描仅见主导管皱褶,导管内壁显示光滑,导管内未见充盈缺损,外院导管镜检查未见异常。

表6 本组病例疾病种类及例数
研究中测量乳腺X线检查诊断的32个乳腺导管扩张症乳腺和4个导管正常的乳腺的主导管和二级导管交界处的导管直径,乳腺X线检查为(1.99±0.95)mm,低剂量CT乳腺导管造影为(3.55±1.29)mm,经假设检验,P<0.01。本组乳腺X线检查诊断32个乳腺导管扩张症的乳腺,低剂量CT乳腺导管造影和乳腺X线检查都表现为乳腺导管均匀或不均匀性扩张,扩张导管管壁显示光滑。另有3个乳腺,乳腺X线检查测量导管直径正常,而CT测量符合乳腺导管扩张症诊断标准。
本组病理证实为浸润性导管癌2例(单侧乳腺)。1例病变(图2)位于右乳4级以上导管,乳腺X线检查示外上象限局部导管截断,病变范围较小。低剂量CT乳腺导管造影可见导管浸润并中断,局部软组织块影,肿块与周围结构分界不清,肿块密度不均匀,无钙化。另1例病变位于左乳主导管,低剂量CT乳腺导管造影示主导管明显扩张,导管内见不规则的软组织占位,可见分叶,病变处主导管阻塞,导管可见不规则破坏;乳腺X线检查可见导管扩张及导管内不规则充盈缺损。5例乳腺导管造影可见导管内乳头状瘤,经病理证实。乳腺X线检查发现导管内充盈缺损,边缘锐利,伴导管扩张;低剂量CT乳腺导管造影可见导管内软组织密度影,边缘清楚,形态较规整。
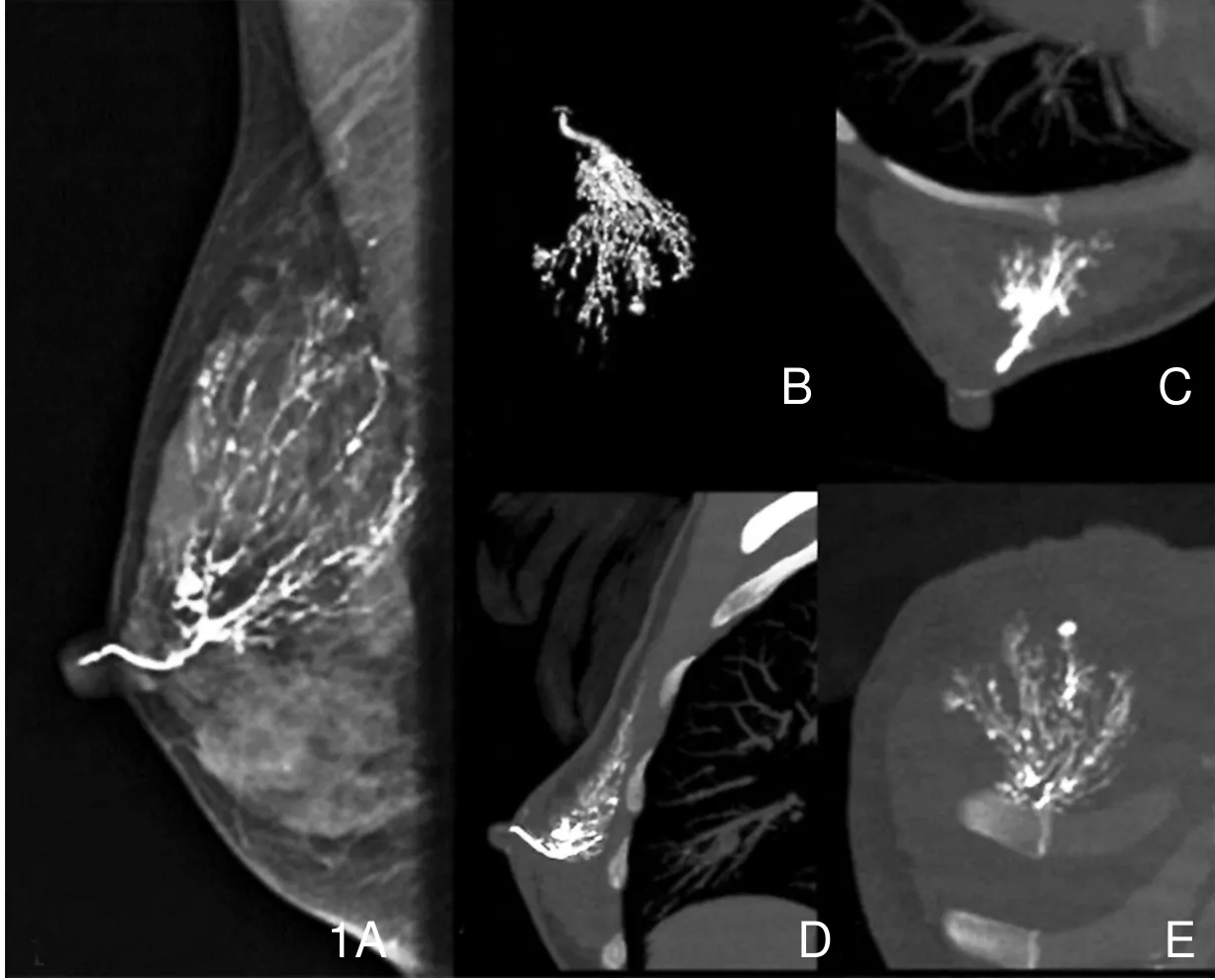
图1 女, 45岁,右乳头溢液,注入对比剂约1.5ml。A.乳腺X线检查示乳腺导管显示清楚、连续,导管分散,重叠较少。B.CVR图像,主导管显示光滑、连续;二三级导管分布集中,导管重叠多;四级以上导管较细小,导管连续性较差。C.AXI-MIP图像,主导管显示光滑、连续;二三级导管重叠多;四级以上导管可显示,导管连续。D.SAG-MIP图像,主导管显示光滑、连续;二级和三级导管重叠多;四级以上导管分布也比较集中。E.COR-MIP图像,四级以上导管分散,重叠较少,导管连续。
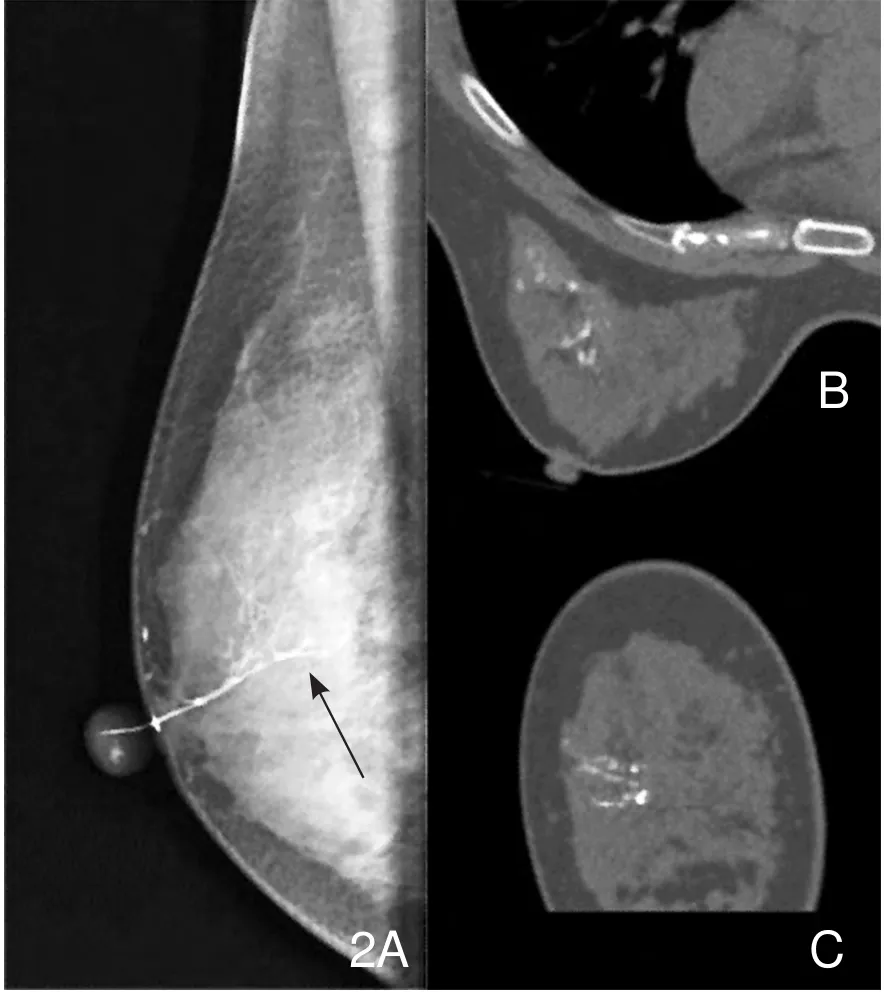
图2 女, 40岁,右乳头血性溢液,注入对比剂约1ml。A.乳腺X线检查示右乳外上象限局部导管截断(箭),导管截断处局部乳腺密度增高,边缘不清。右腋下见肿大淋巴结影。CT乳腺导管造影AXI-MIP(B)和COR-MIP(C)示右乳外上象限导管破坏截断,见软组织肿块,密度不均匀,边界欠清,无钙化。
讨 论
乳头溢液是乳腺导管疾病的主要临床表现,可由各种乳腺导管疾病引起,约10%~15%为癌症引起[1-4],40%由导管内乳头状瘤所致。乳腺导管造影是诊断导管内病变的最佳影像学检查方法之一,对导管病变的定位定性诊断有重要临床意义。随CT机功能的扩展,CT低剂量扫描和图像质量的提高,CT在临床的应用越来越广泛,CT各种后处理技术在临床应用为疾病诊断提供更丰富而且直观的影像资料。
1. CT乳腺导管造影剂量控制
由于乳腺组织对X射线的敏感性,CT乳腺导管造影在临床上应用和研究很少,现有的国内外研究CT检查参数设置比较高(120 kV、≥300mA)[5-6]。研究中我们降低乳腺辐射剂量的方法有降低管电压、减少扫描容积等,另外选择合适的扫描层厚,如应用较厚层厚扫描,然后薄层重组也是减少CT辐射剂量的方法。研究中应用120 kV、150mA扫描时,CT辐射剂量较120 kV、250mA减少39.9%,CT乳腺导管造影和乳腺X线检查总辐射剂量小于一次胸部常规CT检查的50%,是国际放射委员会提出的胸部辐射标准 (CTDI=30mGy、DLP=650mGy·cm)[7]的大约1/3,明显降低了CT乳腺导管造影时辐射剂量,使得一次低剂量CT乳腺导管造影检查中辐射剂量在可接受范围内。
2. CT后处理技术在CT乳腺导管造影中的应用
乳腺X线检查和CT后处理技术重组图像显示乳腺导管的质量与乳腺导管的生理特征、导管重叠、对比剂充盈等因素有关,也与CT机的性能、后处理技术等有关。目前CT后处理技术在CT乳腺导管造影中应用研究非常少。郭新友等[8]在研究中仅应用CVR、MIP三维重组诊断乳腺导管疾病,由于三维重组技术本身的缺陷,限制了CT乳腺导管造影在临床的应用。Mastsuda 等[6]应用CT虚拟导管镜重组图像诊断2例导管内占位病变,主要应用于二级以上较粗大的导管内占位病变诊断,对于较细小的导管病变的诊断也无优势。二维MIP重组图像不仅能够拥有较好的图像质量,而且选择合适的重组层厚,可以得到整体性较好、导管延续性较好的图像,所以我们的研究中以二维MIP重组为重点,结合三维重组及MPR,研究CT后处理技术在CT乳腺导管造影中的应用。
乳腺主导管粗大,无导管及周围结构重叠,导管内对比剂充盈好,CT乳腺导管造影和乳腺X线检查都能够很好地显示主导管病变,而且CT乳腺导管造影可以自由选择重组方向,以更好地显示病变内部特征。乳腺二三级乳腺导管较粗,分支较少但是分支聚集。虽然由于CT乳腺导管造影时,乳腺导管处于自然聚集状态, CVR、MIP等后处理技术对二三级导管显示较差,但是CT断层成像、MPR能够同时显示导管内外组织结构改变和病变特征,另外CT密度分辨率高,所以CT乳腺导管造影对于二三级乳腺导管内的较小病变的诊断仍可以具有优势。乳腺四级以上导管细小,几乎与前胸壁平行,乳腺导管造影时注入对比剂较少则易导致四级以上导管充盈不佳,乳腺X线检查导管显示浅淡或不显示,导管疾病不易诊断,而CT密度分辨率高,乳腺小导管内对比及较少时,也能够显示导管形态 。另外,COR-MIP重组时重组层面与导管方向大体一致,显示四级以上小导管分散、连续,图像质量明显优于乳腺X线检查,因此对于四级以上小导管的病变的诊断,COR-MIP较乳腺X线检查更具有优势。
3. 低剂量CT乳腺导管造影对导管疾病的诊断
乳腺导管扩张症又称浆细胞性乳腺炎,发病原因可能与乳腺退缩障碍有关,是最常见的乳头溢液性疾病,主导管直径扩张至3~5 mm可诊断导管扩张症[9]。乳腺导管造影X线检查过程中,由于对乳腺压迫和牵拉作用导致导管细长,所以乳腺X线检查测量的导管内径与实际值存在差异。CT扫描时,患者乳腺自然下垂,乳腺及乳腺导管的形态大小更接近自然状态。我们的研究结果显示低剂量CT乳腺导管造影测量乳腺导管直径(3.55±1.29 mm)明显宽于乳腺X线检查测量的导管直径(1.99±0.95 mm),所以我们认为对乳腺导管扩张症的诊断低剂量CT乳腺导管造影比乳腺X线检查更准确。
本研究中共有7例导管内占位病变,其中2例乳腺浸润性导管癌、5例导管内乳头状瘤。乳腺X线检查仅能够显示导管内充盈缺损及导管的截断征象,低剂量CT乳腺导管造影不仅显示X线检查所示征象,而且CT断层影像可清晰显示占位病变的大小、形态、密度等。CT后处理技术的应用,多方位、多方法显示病变区域,导管疾病的诊断更清晰、直观;另外,CT具有高密度分辨率,能够更好地显示占位病变的特征及导管改变,为导管疾病的诊断提供更多影像资料,提高导管内早期微小病变和小导管疾病的检出率。
临床上乳头血性溢液主要由导管内癌所致,此类患者可以直接应用低剂量CT乳腺导管造影替代乳腺X线检查诊断导管内疾病,不仅提高了导管疾病的检出率,同时完成术前评估,提供乳腺深部病变、胸大肌和胸小肌有无浸润、腋下和内乳淋巴结转移情况、肺内转移情况等影像资料。
综上所述,低剂量 CT乳腺导管造影减少了辐射剂量,作为乳腺X线检查的一种补充诊断方法,扩展了CT检查乳腺疾病诊断中应用,能够提高乳腺导管疾病的检出率,特别时早期病变和四级以上导管内小病变的检出率。
[1] King TA, Carter KM, Bolton JS,et al.A simple approach to nipple discharge. Am Surg, 2000,66:960-966
[2] Simmons R, Adamovich T, Brennan M, et al.Nonsurgical evaluation of pathologic nipple discharge. Ann Surg Oncol,2003,10:113-116
[3] Woodward S, Daly CP, Patterson SK, et al.Ensuring excision of intraductal lesions: marker placement at time of ductography. Acad Radiol, 2010,17:1444-1448
[4] 陈 昉,陈国强,郁 武.溢液性乳腺病166例X线诊断.实用放射学杂志,2006,22:592-594
[5] 王 筝,姚金龙,吴 伟.乳腺CT平扫及乳腺导管造影术在乳腺疾病诊断中的应用.J Bengbu Med Coll,2005,30:457-458
[6] Matsuda M, Seki T, Kikawada Y, et al. Mammary ductoscopy by helical CT: initial experience. Breast Cancer,2005,12:118-121
[7] 国际辐射防护委员会(International Commission on Radiological Protection,ICRP).CT的辐射剂量及其管理(ICRP 87号出版物).2007
[8] 郭新友,黄嘉甜,肖 琳,等.乳腺导管造影的多层螺旋CT三维重建与钼靶X线片对比分析.实用医技杂志,2011,18:28-29
[9] 鲍润贤.中华影像医学(乳腺卷).北京:人民卫生出版社,2008:39-40

