乳头瘤病毒、单疱病毒感染及其与宫颈癌前病变的相关性分析
阮艳秋,刘伟平,殷明刚,杜 琼
(1.四川省自贡市第一人民医院检验科,四川 自贡643000;2.四川省医学科学院·四川省人民医院检验科,四川 成都610072)
宫颈癌是妇科常见的恶性肿瘤,发病率在女性恶性肿瘤中仅次于乳腺癌,在我国,宫颈癌的发病率和死亡率约占世界的1/3[1],早期诊断对有效预防宫颈癌的发生至关重要。大量流行病学调查表明[2~4],高危型人乳头瘤病毒(HR-HPV 16,18,31,33,45,52,56,58)8 型病毒的持续感染是宫颈癌发病的重要原因,亦有研究表明疱疹病毒II 型会诱发宫颈癌[5],可见宫颈癌的发生发展是多因素共同作用的结果,本实验在研究HR-HPV、单纯疱疹病毒II型(HSV-II)与HPV6、11 感染年龄差异性的同时研究三者合并感染对宫颈病变的影响,探讨HR-HPV、HSVII 与HPV6、11 病毒合并筛选对诊断宫颈癌前病变的价值。
1 资料与方法
1.1 一般资料 2010 年1 月至2013 年8 月四川省自贡市第一人民医院就诊和健康体检的育龄妇女1876 例,年龄18 ~55 岁,均有性生活史,按年龄分为18 ~25 岁组(482 例)、26 ~35 岁组(611 例)和36 ~55 岁组(783 例)。
1.2 检测方法 ①核酸检测:妇科医生按要求留取阴道脱落细胞,用于核酸检测。按照实验室的SOP进行HR-HPV、HPV6、11、HSV-II 核酸的提取、扩增及分析,各检测项目分别设置阴性和临界阳性对照作为质量监控。采用上海枫铃FTC-2000 实时荧光定量PCR 仪;HR-HPV,HPV6、11,HSV-IIDNA 检测试剂盒由中山大学达安基因股份有限公司提供。②宫颈细胞学检测:妇科医生按要求留取阴道脱落细胞,用于液基细胞学检查,宫颈细胞学筛查采用TCT系统,诊断标准采用国际妇科病理学会(TBS)2001分级诊断:未出现异常细胞(NILM),不明意义的不典型鳞状细胞(ASCUS),鳞状上皮内低度病变(LSIL),鳞状上皮内高度病变(HSIL),鳞状细胞癌(SCC)。
1.3 统计学方法 采用SPSS 13.0 统计软件包进行统计学分析。计数资料比较采用χ2检验;等级资料比较采用Ridit 分析;相关关系的探讨采用卡方趋势检验或Spearman 秩相关分析。P<0.05 为差异有统计学意义。
2 结果
2.1 核酸检测、宫颈细胞学检查结果 1876 份样本中HR-HPV 的感染率为12%,HPV6、11 的感染率为4%,HSV-II 的感染率为5%,共208 例宫颈异常(占10.05%)。
2.2 不同年龄组HR-HPV、HSV-II 及HPV6、11 感染率 由表1 可见,HR-HPV,HPV6、11 及HSV-II病毒感染者在各年龄段均有分布,不同年龄组HRHPV 及HSV-II 感染率差异无统计学意义(P>0.05),HPV6、11 感染率差异有统计学意义(P<0.05)。在三个年龄段中HR-HPV 感染率均显著高于HPV6、11 和HSV-II 感染率(P<0.05)。HPV6、11 感染率随着年龄增高而下 降(χ2= 7.87,P<0.05)
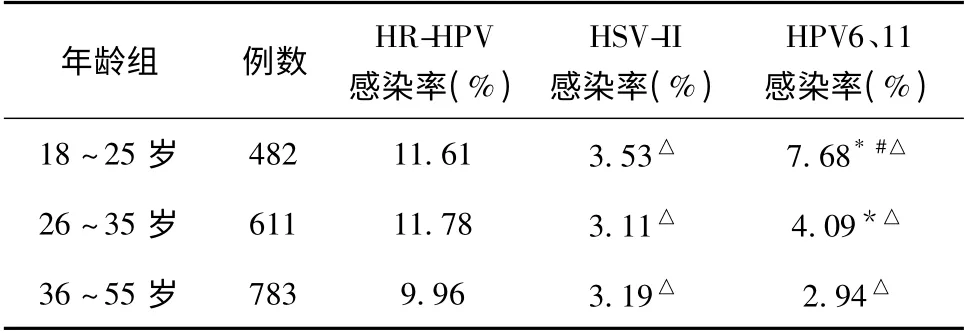
表1 各年龄组HR-HPV、HSV-II 及HPV6、11 感染率比较
2.3 不同程度宫颈病变HR-HPV 感染情况 如图1,HR-HPV 在不同程度宫颈病变的感染率:NILM 为4.19%(68/1621),ASCUS 为56.65% (64/115),LSIL 为83.99% (42/50),HSIL 为92.85% (39/42),SCC 为100%(3/3)。经Spearman 相关分析,HR-HPV 感染率与宫颈病变严重程度呈正相关(rs=0.756,P<0.05)。
2.4 HR-HPV、HSV-II 及HPV6、11 合并感染情况HR-HPV、HSV-II 和HPV6、11 在208 例细胞学检查异常者中感染率分别为21.2%、11.53%和22.4%,而在正常者中感染率分别为4.44%、6.39%、7.76%。异 常 组HSV-II 和HR-HPV,HSV-II 和HPV6、11 合并感染率与正常组比较差异均无统计学意义(P>0.05),而HR-HPV 和HPV6、11 合并感染率显著高于正常组(P<0.05),见表2。

图1 不同宫颈病变HR-HPV 感染情况

表2 HR-HPV、HSV-II 和HPV6、11 合并感染率比较 (%)
3 讨论
通过对不同年龄妇女样本感染病毒情况的分析可知,各年龄段HSV-II 感染率均达到3%。HRHPV 感染率在各个年龄段均最高,HPV6、11 的感染率表现出年龄差异性,这与世界各地区HPV 流行趋势一致[6],此年龄组育龄妇女仍然是宫颈病变早期筛查的重点人群。
有研究报道血清学抗体检测表明HSV-II 有可能作为HPV 的协同因子促进宫颈癌的发生发展[5],而Szostek 等[7]研究显示HPV6、11 与HR-HPV 同时感染可能导致HPV 病毒基因组整合到宿主细胞中,从而促进宫颈癌的发展。本研究结果显示宫颈异常组HR-HPV 合并HPV6、11 感染率显著高于正常组,据此推测HPV6、11 与HR-HPV 协同促进宫颈癌。常规HR-HPV 和HPV6、11 联合检测对预防宫颈癌具有重要意义。
[1]陆枰,蒋云芬,金龙.两种方法联合检测在宫颈病变筛查中的应用[J].当代医学,2012,18(36):42-43.
[2]赵方辉,胡尚英,张思维,等.2004 ~2005 年中国居民子宫颈癌死亡情况及30 年变化趋势[J]. 中华预防医学杂志,2010,44(3):408-412.
[3]钟磊,柷建军,许晓燕,等. 杂交捕获法与荧光定量PCR 法在高危型HPV 检测的比较[J]. 中华检验医学杂志,2008,31(8):948-949.
[4]赵超,李静,屠錚,等.北京社区妇女生殖道人乳头瘤病毒感染及子宫颈上皮内瘤变流行病学调查[J].中华流行病学杂志,2007,28(8):947-950.
[5]张颖,吴玉萍.HPV HSV CMV 感染对宫颈癌的关系[J].癌变病变突变,2014,17(2):107-109.
[6]Bosch FX,de Sanjose S. The epidemiology of human papillomavirus infection and cervical cancer[J].Dis Markers,2007,23:213-227.
[7]Szostek S,Zawilinska B,Kopec J,et al.Herpesviruses as possible cofactors in HPV-16-related oncogenesis[J]. ActaBiochimPol,2009,56:337-342.

