1 368例乳管镜治疗乳管内病变的临床应用经验
吴 唯 钱立元 丁波泥 岳 红
乳管镜(fiberoptic ductoscopy,FDS)在乳头溢液病因诊断的重要价值已成共识,但大多数文献报道大多局限于对乳头溢液诊断的应用[1-5]。乳管镜的广泛应用,不仅可以用来对乳头溢液病因诊断,还可以应用于对一些非肿瘤性乳头溢液患者的治疗,并对肿瘤性乳头溢液患者的手术提供指导帮助。为此总结本院2004年1月至2013年4月FDS对1 368例乳头溢液患者的临床应用经验,旨在推广FDS的临床的广泛应用。
1 材料和方法
1.1 临床资料
选取中南大学湘雅三医院2004年1月至2013年4月间患者1 368例,均为女性,年龄19~83(平均42.3)岁。病程3天~3年不等。临床检查发现乳晕下或乳晕旁存在结节或肿块者6.1%(84/1 368),无肿块者93.9%(1 284/1 368)。单孔溢液63.4%(867/1 368),多孔溢液36.6%(501/1 368)。溢液呈乳汁样40.5%(554/1 368),浆液性29.9%(409/1 368),水样8.0%(109/1 368),血性溢液21.6%(296/1 368),FDS诊断与溢液的关系见表1。473例(34.6%)发现乳腺导管内新生物,FDS下诊断:乳管内乳头状瘤399例、乳头状瘤病42例、导管内癌和浸润性导管癌32例,其中有347例乳腺导管内新生物的患者在本院接受手术治疗。
1.2 方法
1.2.1 FDS检查方法 使用日本产Fiber Tech FT-201型纤维超细乳管内窥镜系统,多选用注水法。检查时患者平卧位,常规消毒,先用1/4号平头针准确插入溢液孔后注入1%利多卡因0.5~1 mL,分别用不同型号的乳孔扩张器扩张溢液的乳管,然后置入乳管镜,注入少量生理盐水,使乳管保持扩张状态,寻找异常开口,循腔进镜,发现病灶后,用计算机及Flyvideo模数转换成像系统,采集图像,并对图像进行分析诊断。
1.2.2 FDS对非肿瘤性疾病的治疗 对因乳管炎和乳腺导管扩张症引起的乳头溢液患者,本研究建议患者进行乳管镜下的定期灌注治疗。即初次检查发现并治疗后,隔3个月后再进行乳管镜检查,检查的过程中采用甲硝唑作为冲洗液进行乳管检查,检查完后采用庆大霉素8万单位+地塞米松10 mg作为灌注液进行乳管内灌注治疗。
1.2.3 FDS对肿瘤性疾病手术定位及方法 对FDS下发现乳管内新生物(肿瘤性疾病)并在本院手术的347例患者,早期检查的有44例按常规经溢液乳管内注射染料美蓝,术前FDS诊断乳头状瘤39例,乳头状瘤病1例,乳腺癌4例,再行选择性区段切除。303例患者手术前行定位检查,即其在手术前再次行FDS检查,检查时发现新生物后,将配套的乳腺导管活检定位针套在乳管镜上,直视下将乳腺导管活检针留于肿瘤表面,并标记定位活检针进入的长度,退出乳管镜。然后再进行手术,手术中不再进行美蓝染料的注射,而是在肿瘤乳腺的体表透亮处或乳晕周围作切口,分层切开后,寻找有导管活检针的乳管,对肿瘤所在的乳腺组织行区段切除。该手术方式组术前FDS诊断乳头状瘤244例,乳头状瘤病35例,乳腺癌24例,
1.3 统计学分析
本组资料采用SPSS 17.0统计软件进行统计学分析,各组发病率及符合率的比较应用χ2检验。
2 结果
2.1 乳管炎和乳腺导管扩张症的FDS下改变
正常状态下乳管管壁光滑呈淡红粉色和乳白色,弹性好,有光泽。乳管炎150例FDS下乳管壁表面发红、糜烂、粗糙,管腔内有较多白色絮状渗出物和纤维架桥结构(图1,2)。220例乳腺导管扩张症FDS下表现为乳管扩张,乳管腔平滑,无结节样肿块,呈囊状或蜂窝煤样,乳管镜易插入,导管腔内有絮状物,通常可看到Ⅳ~Ⅵ级导管,管壁有光泽,呈粉红色或淡黄色,毛细血管清晰可见。525例乳管炎合并乳腺导管扩张则呈上述两者的表现。
2.2 FDS下乳管内乳头状瘤和乳管内乳头状瘤病的图象特征
乳管内乳头状瘤FDS下按结节形状分类可分蒂状、球状、舌状、半球状或扁平状,按病变数量分类可分为单个和多个。其内窥镜下表现为导管内红色、粉红色或红、黄、白相间的实质性占位,如草莓状、熊猫脸状、桑椹状、樱桃状或椭圆形,其表面光滑,周围管壁光滑有弹性(图3、4)。本组399例诊断为乳管内乳头状瘤,其中单发324例,多发75例。42例乳管内乳头状瘤病FDS下表现为:小导管内或末梢导管内多发性隆起性病变呈淡黄色,可夹杂些红色,结节的表面可呈圆形,扁形等花样,较大者可闭塞乳管腔(图5)组中。
2.3 FDS下乳腺癌的图象特征
导管内癌在FDS下表现为:新生物沿管腔内壁纵向伸展的灰白色不规则隆起,瘤体扁平,常较乳头状瘤大,基底部较宽,无蒂,管壁僵硬,弹性差,常伴有出血;管腔内壁有密集性小结节突出病变,管腔变小,有的呈成簇乳头状或细小淡黄色水泡状;阻塞管腔,并引起管壁周围充血,癌组织坏死后,自溢性溢血或陈旧性凝血块。浸润性导管癌管壁表现为导管僵硬,弹性差,易出血,可见大小不规整的广基形隆起性病变,病变广泛且沿乳管内纵伸浸润(图6)。本组中有32例FDS下诊断为乳腺癌。
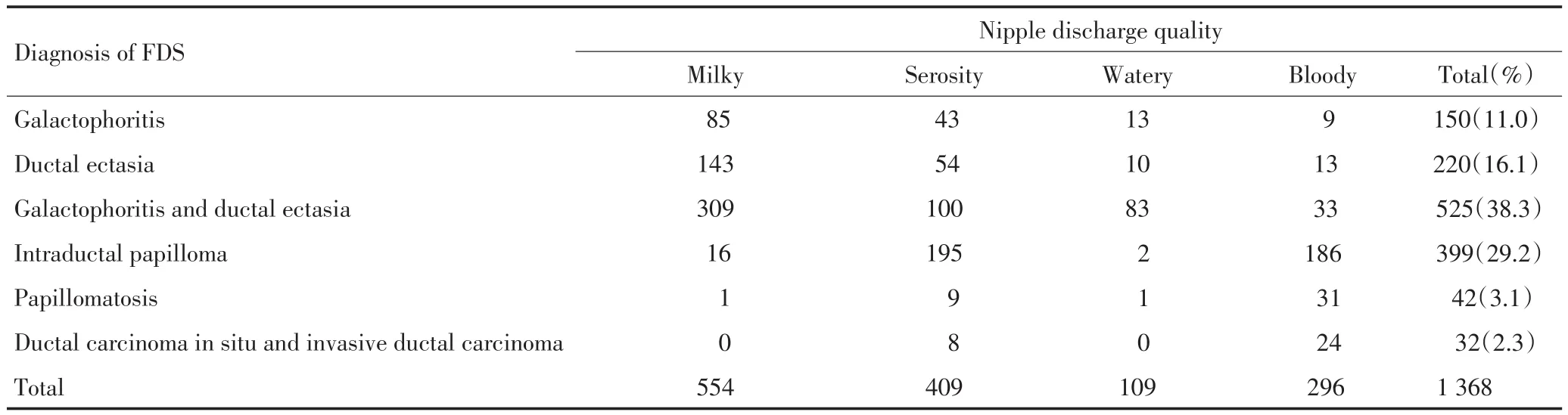
表1 FDS诊断与溢液性质的关系Table1 Relationship between FDS diagnosis and nipple discharge
2.4 FDS下不同性质溢液对肿瘤性疾病诊断的比较
不同性质的乳头溢液FDS诊断有着明显的区别,在对肿瘤性疾病的FDS诊断中,血性溢液组肿瘤发病概率明显高于浆液性溢液(χ2=65.44,P=0.00),浆液性溢液高于乳汁样溢液(χ2=308.70,P=0.00),乳汁样溢液和水样溢液之间无差异(χ2=0.03,P=0.86),而血性溢液中乳腺癌发病概率最高(表2)。
2.5 FDS对非肿瘤性疾病的治疗作用
对416例乳管炎和乳腺导管扩张症原因引起的乳头溢液患者,进行了乳管内灌注治疗。采用电话随访,298例获得随访,随访率为71.6%。以随访6个月无再出现溢液为治愈标准,溢液明显减少为好转,无改善者为无效。298例患者中,239例患者治愈,有效率为80.2%,36例患者溢液明显减少,好转率为12.1%,23例患者无效。
2.6 FDS下定位对手术的指导作用及病理结果
发现乳腺导管内新生物的473例患者中,347例在本院接受手术治疗。303例在FDS定位下放置乳管内活检定位针再行肿瘤切除或区段切除手术,44例按常规经溢液乳管内注射染料美蓝,再行选择性区段切除。
FDS定位下手术组FDS诊断符合率为97.0%(294/303),其中有9例手术后病理检查为乳头状瘤癌变。传统手术组FDS诊断符合率为86.4%(38/44),其中有6例手术后病理诊断为乳腺增生或乳腺导管扩张症,未找到乳头状瘤。FDS定位下手术组FDS诊断符合率明显高于传统手术组(χ2=10.56,P=0.001,表3)。

图1 乳管炎乳管内大量絮状物Figure1 Substantial white floccules in the mammary duct of patients with galactophoritis
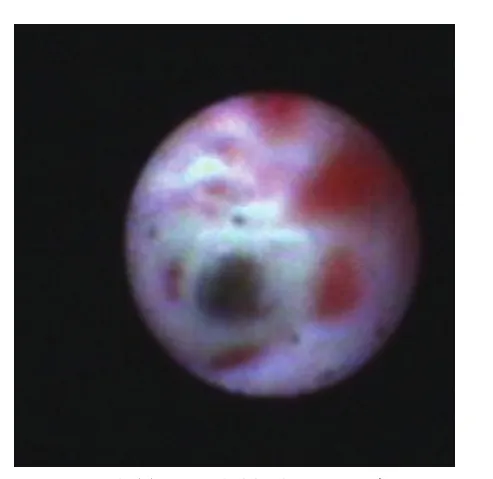
图2 乳管炎乳管内可见糜烂Figure2 Anabrosis in the mammary duct of patients with galactophoritis

图3 乳管内乳头状瘤(单发)瘤体呈淡黄色或暗红色,完全占据乳管腔Figure3 In single intraductal papilloma,surface tumor is pale yellow or dark red,and the mammary duct is completely occupied by the tumor
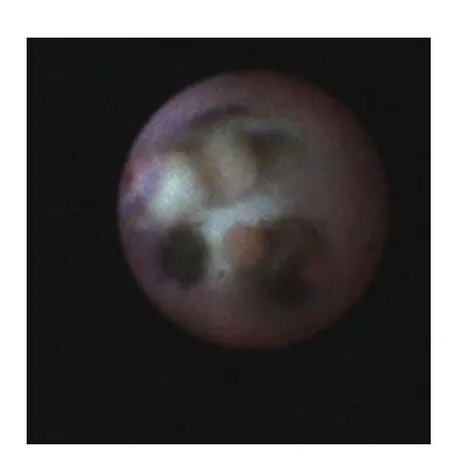
图4 乳管内乳头状瘤(多发)瘤体呈黄色或淡红色Figure4 Yellow or pale red tumor in the breast duct of patients with multiple intraductal papilloma

图5 乳管内乳头状瘤病末梢乳管内黄色或淡红色瘤体组织Figure5 Yellow or pale red tumor in the peripheral duct of patients with intra-ductal papillomatosis

图6 乳腺癌瘤体暗红色管壁不规则隆起、基底宽,管腔狭窄,有出血Figure6 In breast cancer,the tumor is dark red,and irregular uplifts can be observed on the duct wall.Tumor base is wide with a narrow lumen,and bleeding can be seen on the tumor surface

表2 FDS下不同性质溢液对肿瘤性疾病诊断的比较Table2 Comparison of FDS diagnosis on various nipple discharges

表3 FDS定位手术组与传统手术组患者术前FDS诊断与病理结果对照Table3 Preoperative FDS diagnosis and pathological results in two groups of patients
3 讨论
3.1 FDS对乳头溢液的病因诊断
乳头溢液病因诊断一直是医学的难题,以往的一些检测手段诊断率低,而且不能做到准确的定位。乳管镜的问世,从根本上解决了这个医学难题,目前乳头溢液的病因一般包括乳腺小叶增生、乳管炎、导管扩张、乳管内乳头状瘤(单发、多发)、乳管内乳头状瘤病和乳腺癌(导管内癌)等。各种不同疾病所致的乳头溢液FDS下均有不同的镜下特征。本研究1 368例乳头溢液患者中,乳管炎150例(11%)、乳腺导管扩张症220例(16.1%)、乳管炎合并乳腺导管扩张525例(38.3%)、乳管内乳头状瘤399例(29.2%)。其中单发324例(81.2%),多发75例(18.8%),乳管内乳头状瘤病42例(3.1%),乳腺癌32例(2.3%),以上结果与大多数文献报道发病率相似[1-10]。不同性质的乳头溢液往往提示不同乳管内病变,本组中血性溢液组肿瘤性疾病的概率为81.4%(241/296),浆液性溢液为51.8%(212/409),乳汁样溢液为3.1%(17/554),水样溢液为2.8%(3/109),血性溢液和浆液性溢液的肿瘤发病概率明显高于乳汁样溢液和水样溢液。在乳腺癌中,溢液常见为血性和浆液性,其中主要为血性溢液。FDS对于乳头溢液的诊断重要的价值主要在于其能够早期发现乳头溢液的病因,特别是对于肿瘤性乳头溢液的早期发现。乳管内肿瘤常病变微小,一般直径为1~3 mm,乳腺检查(包括钼靶、彩超、MRI)常为阴性。因此,FDS无疑是这类患者的最佳选择,特别是对于T0期乳腺癌患者的早诊断,亦能为其得到早期治疗[7,9,11],从而取得良好的治疗效果。
3.2 FDS对非肿瘤性疾病的治疗作用
自乳管镜应用于临床后,发现乳腺导管扩张症合并乳管炎是乳头溢液最常见的病因之一。本组1 368例患者中,895例患者乳头溢液由乳管炎和乳腺导管扩张引起,目前认为乳腺导管扩张是浆细胞性乳腺炎的早期病变,为一非细菌炎性病变。目前的研究对其病因仍不清楚,但国外学者认为其病程的发展与厌氧菌感染有关,病理表现为导管内含脱落上皮细胞及脂质分泌物的堆积物刺激导管上皮细胞,使导管周围组织纤维化和出现以浆细胞为主的炎性细胞浸润[12-13]。引起乳腺导管分泌物滞留,使导管扩张的发病机理目前仍不清楚,与之有关的因素很多,如炎症、乳腺退形变、乳腺自身免疫功能障碍,这些因素可以导致局部乳管排乳不畅,分泌物淤滞,阻塞导管使导管扩张,管腔中性脂肪刺激管壁,纤维组织增生,进而破坏管壁,引起管壁毛细血管损害及通透性增加,导致乳头溢液。乳管镜临床应用后,乳腺导管扩张症的临床早期诊断率大大提高,然而对于其治疗仍无特殊办法,国内外有学者对有明显乳管炎的患者,采用经乳管镜检查下冲洗(庆大霉素+生理盐水)和注药(庆大霉素+地塞米松)治疗,发现这类患者乳头溢液可明显减少,甚至消失[13]。本研究针对厌氧菌感染可能在乳腺导管扩张症的病程进展中起重要作用的观点,采用甲硝唑作为冲洗液进行乳管检查,对416例乳管炎和乳腺导管扩张症原因引起的乳头溢液患者,进行了庆大霉素+地塞米松乳管内灌注治疗。结果有效率为80.2%,好转率为12.1%,但较文献报道的有效率低[14],可能与病例选择差异、乳腺导管扩张症病理进展程度不一有关,但乳管内灌注治疗无疑是这类患者治疗的一个较好的方法,值得推广。
3.3 FDS下定位对手术的指导作用
对于乳管内新生物的治疗,以往最常用的手术方式为采用染料(如美蓝、龙胆紫等)向溢液孔注入,并根据乳房组织染色行选择性区段切除。该手术的缺点:1)手术范围较大,常常因为染色影响病变的检出率;2)手术相对比较盲目,特别是病灶较小时,常常漏诊。由于乳管内乳头状瘤病变微直径为1~3 mm,而且组织脆、易脱落,临床手术切除的大体标本常难以找到明确病灶,病理检查也会常出现阴性结果[9],即使切除了病灶,病理切片选材时也可能遗漏,给临床带来了很多麻烦;3)注射染料的剂量、力度都影响乳房组织染色的范围,从而对手术范围的确定带来不便;4)大多数手术者常规切除乳头下所有的乳管,预防手术后溢液的发生,这样的手术方式不仅手术损伤大,而且不利于患者其他乳管病变的早期发现。随乳管镜的运用,可以通过观察到病变在体表的投影,来定位和切除病灶,这虽然大大提高了病变的检出率,但仍有误诊[15]。本研究采用乳管镜定位下经溢液乳孔内放置乳腺导管活检针,手术中可以沿活检针寻找乳管,手术的准确性明显提高,而且放置活检针后,对于不确定者,术中可以再进行乳管镜检查,可确保活检针放置的位置正确。特别对于中央乳管内,乳管镜下不能观察到病变在体表的投影,通过放置活检针手术中切开乳腺后,从而使术者准确地发现乳管镜下病灶的部位,有助于提高切除性和送病理的可靠性,减少漏诊,缩小了手术范围,减少乳腺创伤。本组手术患者中,FDS定位组303例中,除9例手术后病理检查为乳头状瘤癌变外,无一例病理检查阴性结果,而采用传统手术组44例中,有6例诊断与手术前不符,可能与手术后难以找到病灶有关。综上所述采用FDS下定位切除手术较传统手术具有优势,值得推广。
1 Balci FL,Feldman SM.Interventional ductoscopy for pathological nipple discharge[J].Ann Surg Oncol,2013,20(10):3352-3354.
2 Feng XZ,Song YH,Zhang FX,et al.Diagnostic accuracy of fiberoptic ductoscopy plus in vivo iodine staining for intraductal proliferative lesions[J].Chin Med J,2013,126(16):3124-3129.
3 LIAN Zhen-qiang,ZHANG Jiang-yu,WANG Qi,et al.Evaluation of fiberoptic ductoscopy system and thinprep cytology test in diagnosis of pathological nipple discharge[J].Chin J Cancer Prev Treat,2012,19(10):770-773.[连臻强,张江宇,王 颀,等.纤维乳管镜及液基细胞学检查对病理性乳头溢液的诊断价值[J].中华肿瘤防治杂志,2012,19(10):770-773.]
4 WANG Lijin,YANG Shaoshi,XIE Baojiu,et al.Application of Fiberoptic Ductoscopy in Diagnosing and Treating Multiple Ductal Nipple Discharge[J].Chin J Clin Oncol,2008,35(5):245-248.[汪立今,杨绍时,谢宝玖,等.乳管镜在多孔乳头溢液诊断及治疗中的应用价值[J].中国肿瘤临床,2008,35(5):245-248.]
5 Zhao Tian-yong,Zhang Sheng-bing,Wang Rui-jun,et al.The clinical application of fiberoptic ductoscopy in patients with pathological nipple discharge[J].Chin J Endo,2013,19(3):321-323.[赵天永,张生彬,王瑞军,等.乳管镜在病理性乳头溢液中的应用分析[J].中国内镜杂志,2013,19(3):321-323.]
6 FU Yan,WU Zhiqin,CHEN Shu.Application value of ductoscopy for diagnosis of pathologic nipple discharge[J].Chin J Gen Surg,2012,21(5):573-576.[付 艳,吴志琴,陈 述.乳管镜在乳头溢液诊治中的临床应用价值[J].中国普通外科杂志,2012,21(5):573-576.]
7 JIANG Ke,LU Qing,JI Ya-jie,et al.Diagnostic value of fiberoptic ductoscopy and galactography in To-stage breast cancer[J].Chin J Cancer Prev Treat,2013,20(10):765-767.[江 科,陆 清,季亚婕,等.乳管镜联合乳管造影对To期乳腺癌诊断价值分析[J].中华肿瘤防治,2013,20(10):765-767.]
8 Zhang Chao,jiang Hongchuan,Li jie.Breast Duct Endoscopy for the Diagnosis and Treatment of Nipple Discharge:Report of 632 Cases[J].Chin J Min Inv Surg,2012,12(1):36-37.[张 超,蒋宏传,李 杰.纤维乳腺导管内镜辅助诊治乳头溢液632例报告[J].中国微创外科,2012,12(1):36-37.]
9 XU Feng,TANG Zhonghua,ZHOU Enxiang,et al.Fiberoptic ductoscopy in 1 025 cases of nipple discharge[J].J Cent South Univ(Med Sci),2009,34(2):175-180.[徐 峰,唐中华,周恩相,等.乳管镜临床诊断乳头溢液1 025例分析[J].中南大学学报(医学版),2009,34(2):175-180.]
10 Tekin E,Akin M,Kurukahvecioglu O,et al.The value of breast ductoscopy in radiologicaly negative spontaneous/persitstent nipple discharge[J].Breast J,2009,15(4):329-332.
11 Jiang Hongchuan,Wang Keyou,You Kaitao.The clinical u se of endoscopy in the diagnosis and treatment for the stage T0 breast cancer with abnormal nipple[J].Chin J Min Inv Sur,2002,2(5):311-312.[蒋宏传,王克有,游凯涛.内窥镜与伴乳头溢液的T0乳腺癌[J].中国微创外科杂志,2002,2(5):311-312.]
12 Schlefied JH,Duncan JL,Rogers K,Review of a hospital experience of breast abscesses[J].Br J Surg,1987,74(6):469-470.
13 Li Shuling.Breast Oncology[M].Beijing:Science and Technology literature Publishing house,2000:318.[李树玲.乳腺肿瘤学.北京:科技文献出版社,2000:318.]
14 Wu Hongli,Yu Jianjun,Bao Shanlin,et al.Breast Duct Endoscopy for the Diagnosis and Treatment of Early-stage Breast-duct Disease:Report of 996 Cases[J].Chin J Min Inv Surg,2012,12(11):1000-1002.[吴红丽,余建军,鲍山林,等.996例纤维乳管镜诊治分析[J].中国微创外科杂志,2012,12(11):1000-1002.]
15 Dietz JR,Crowe JP,Grundfest S,et al.Directed duct excision by using mammary ductoscopy in patients with pathologic nipple discharge[J].Surgery,2002,132(4):582-588.

